Dekubitus (Wundliegen)
Was ist ein Dekubitus?
Ein Dekubitus (Druckgeschwür) entsteht durch einen kontinuierlichen, langandauernden Druck auf eine Hautstelle, wodurch es zu einer lokalen Schädigung der Haut und/oder des darunter liegenden Gewebes kommt. Vorzugsweise sind dies Stellen, an denen sich darunter Knochenvorsprünge befinden. Die Hautpartie wird aufgrund der Druckschädigung nicht mehr ausreichend durchblutet. Dadurch entstehen Haut- und Gewebeschäden. Gefährdet sind vor allem Bettlägerige und Menschen, die viel sitzen – zum Beispiel im Rollstuhl. Kranke, geschwächte oder alte Menschen trifft es besonders häufig, ebenso Personen, die an Lähmungen leiden, beispielsweise nach einem Schlaganfall.
Ursachen: Wie kommt es zu einem Dekubitus?
Liegen wir zum Beispiel auf dem Rücken im Bett, lastet auf einigen Hautpartien ein besonders hoher Druck – meist an Hinterkopf, Rücken, Schultern, Ellbogen und Fersen. Dies sind Bezirke mit prominenten Knochenanteilen und geringer Weichteilbedeckung. An diesen Druckstellen werden die Blutgefäße in der Haut durch unser eigenes Körpergewicht etwas zusammen gedrückt, so dass sich die Hautdurchblutung verschlechtert. Kurzfristig ist das gar kein Problem. Sobald wir uns bewegen, uns beispielsweise auf die Seite drehen, verteilt sich der Druck wieder anders. Die zuvor belasteten Hautstellen sind nun vom Druck befreit und erholen sich. Im Allgemeinen verträgt daher die Haut Druck von außen ganz gut. Problematisch wird es erst, wenn sie über längere Zeit zusammengedrückt wird, zum Beispiel durch Bettlägrigkeit. Der Druck auf eine Hautstelle hält zu lange an und es kommt zu einem ernsten Versorgungsmangel der Haut. Schon innerhalb von Stunden kann auch das Gewebe darunter absterben.
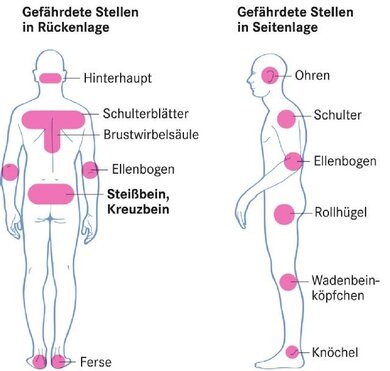
Dekubitus-Risiko: An diesen Stellen liegen sich Bettlägerige besonders leicht wund
© W&B/Ulrike Möhle
Gefährdete Hautstellen
Bevorzugt entsteht ein Dekubitus an Hautstellen, die bei langem Liegen oder Sitzen besonders starken Druckbelastungen ausgesetzt sind. Zudem sind Regionen, an denen die Haut nah am Knochen aufliegt, sehr anfällig für Wundliegen. Hier wird die Haut bei Druck von außen unmittelbarer, also ohne "Dämpfung" durch Muskeln oder Fettgewebe, an den Knochen gedrückt.
Auch in Hautfalten besteht ein erhöhtes Dekubitus-Risiko. Schlecht angepasste Prothesen, zu enge Gipsverbände, Falten in der Kleidung, Katheter, Infusionsschläuche oder venöse Zugänge üben im ungünstigen Fall örtlichen Druck auf bestimmte Hautstellen aus – und führen so zu Wundliegen. Problematisch sind außerdem Scherkräfte: Rutscht ein Pflegebedürftiger zum Beispiel allmählich auf seinem Stuhl nach unten, scheuert und reibt seine Haut am Rücken auf der Lehne. Auch das fördert den Dekubitus.
Für Wundliegen anfällige Stellen bei Bettlägerigen sind beispielsweise:
- Fersen
- Fußknöchel
- Knie
- Steißbein, Kreuzbein
- Sitzbein
- Beckenkamm
- Dornfortsätze der Wirbelsäule
- Schulter
- Ellenbogen
- Hinterkopf
Risikofaktoren für einen Dekubitus
Die Gefahr des Wundliegens wird durch bestimmte Einflüsse erhöht. Dazu zählen Faktoren, die Hautschäden generell begünstigen können:
- Hohes Lebensalter
- Diabetes mellitus ("Zuckerkrankheit")
- Schwächung durch andere Erkrankungen
- Durchblutungsstörungen
- Mangelernährung und Dehydratation ("Austrocknung" durch zu geringe Flüssigkeitszufuhr)
Ein weiterer Risikofaktor besteht in einem bereits durchgemachten Dekubitus in der Krankengeschichte. In diesem Fall weist die betroffene Hautregion ein dauerhaft erhöhtes Risiko für erneutes Wundliegen auf.
Symptome: Welche Beschwerden bereitet ein Dekubitus?
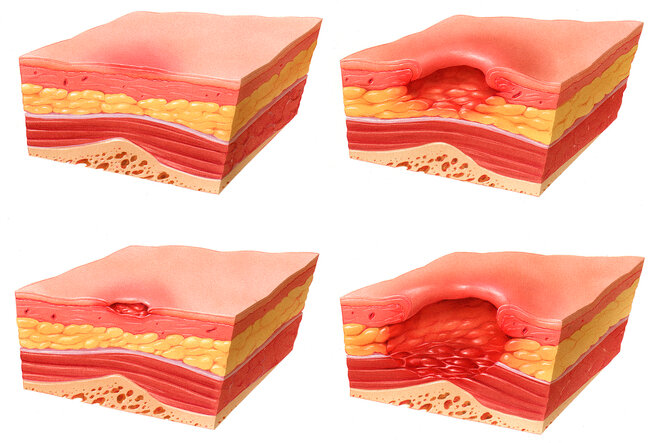
Welche Symptome bei einem Dekubitus auftreten, hängt vom Ausmaß der Erkrankung ab. Die Druckgeschwüre werden in vier Schweregrade (siehe separaten Kasten: Klassifikation) eingeteilt. Sie reichen von leichteren, oberflächlicheren Hautveränderungen bis hin zu schweren Gewebeschäden auch unterhalb der Haut. Ausgeprägte Geschwüre können Muskeln, Sehnen oder sogar Knochen unwiderruflich zerstören. Wird der Dekubitus nicht rechtzeitig erkannt, drohen ernste Komplikationen wie schwere Infektionen mit Befall des Knochens, Knochenmarks oder eine gefährliche Blutvergiftung (Sepsis). In sehr seltenen Fällen kann es bei langandauernden (chronischen) Wunden zur Entwicklung eines sogenannten Marjolin Ulkus (Plattenepithelkarzinom in chronischen Wunden) kommen. Dies ist eine bösartige Krebserkrankung der Haut. Bis zum Aufreten der Krebsgeschwulst (Tumor) in einer chronischen Wunde können zehn bis 25 Jahre vergehen.
Symptom Schmerzen?
Druckgeschwüre können Schmerzen bereiten. Das muss aber nicht immer so sein. Manchmal erhalten Pflegebedürftige aus anderen Gründen starke Schmerzmittel oder sind durch Krankheiten nur eingeschränkt bei Bewusstsein. Dann darf man sich als Pflegender nicht darauf verlassen, dass die Betroffenen ihre wunden Hautstellen selbst bemerken werden.
Dekubitus - Schweregrade in Bildern
Diagnose: Wie wird ein Dekubitus festgestellt?
- Anamnese und klinische Untersuchung
Die frühe Diagnose eines Dekubitus ist wichtig, um die Gewebeschädigung aufzuhalten, damit es nicht zu Komplikationen wie beispielsweise Infektionen kommt. Neben einer ärztlichen Anamnese (Gespräch, zur Erfassung der Vorgeschichte einer Krankheit), in welcher auch auf mögliche Risikofaktoren wie zum Beispiel Diabetes mellitus geachtet wird, erfolgt eine Untersuchung und Begutachtung der Haut auf Rötungen oder sichtbare Wunden. Ebenfalls wird das Vorliegen von Infektzeichen wie Fieber untersucht.
Ein Dekubitus kann überall am Körper entstehen. Manche Körperpartien sind jedoch bei Bettlägerigen besonders anfällig für einen Dekubitus. Diese sollten von den Pflegenden regelmäßig gründlich untersucht werden. Dazu zählen beispielsweise die Fersen, die Schultern, der Hinterkopf, das Steißbein und das Kreuzbein (siehe Kapitel Symptome).
Zudem müssen auch Hautpartien begutachtet werden, die durch Prothesen, Katheter, Infusionsschläuche oder Gipsverbände besonderen Belastungen ausgesetzt sind.
- Laborchemische/bakteriologische/histologische Untersuchungen
Weitere Untersuchungen können ab dem zweiten Schweregrad einer Dekubituserkrankung und bestehenden Infektzeichen sinnvoll sein. Dazu zählen eine Blutentnahme und Abstriche von der Wunde, um gegebenenfalls einen Keim zu identifizieren. Erscheint eine lokale Hautstelle krebsverdächtig (malignomverdächtig), wird eine Gewebeprobe zur histologischen Untersuchung eingesandt.
- Bildgebende Verfahren
In der Regel ist ein Dekubitus eine klinische Diagnose und wird durch die Anamnese und Untersuchung festgestellt. In seltenen Fällen, zum Beispiel um abzuklären, ob eine Knochenentzündung vorliegt, kommen weitere bildgebende Verfahren zur Anwendung. Je nach Fragestellung können dies Röntgenaufnahmen, MRT- oder CT-Untersuchungen oder eine Ultraschalluntersuchung (Sonographie) sein.
Therapie: Wie wird ein Dekubitus behandelt?
Die Behandlung eines Dekubitus hängt vom Schweregrad ab, je früher ein Dekubitus erkannt wird, desto besser sind die Heilungsaussichten. Eine Dekubitustherapie bis zur vollständigen Abheilung kann sehr langwierig sein und erfordert viel Geduld.
Konservative Behandlung
Eine Behandlung ohne Operation (konservativ) ist bei den Schweregraden 1 und 2 möglich. Bei noch intakter Haut ist eine Druckentlastung bis zur vollständigen Abheilung nötig. Ab dem zweiten Stadium kommen zusätzlich Wundverbände zum Einsatz.
- Lagerung
Hierbei steht die völlige Druckentlastung als wichtigste Behandlungs-Maßnahme im Vordergrund. Das geschieht bei bettlägerigen Personen unter anderem durch eine gezielte Lagerung (siehe Kapitel Dekubitus vorbeugen). Die Lagerung muss individuell gewählt werden, da gegebenefalls bestehende Begleiterkrankungen für die Wahl mitentscheidend sind. Ziel ist eine vollständige Abheilung und das Wiedererlangen einer geschlossenen Hautoberfläche. Ist diese (vor allem bei Grad 2) nicht möglich oder verschlechtert sich die Wunde ist gegebenenfalls eine operative Therapie nötig.
- Wundverbände / Wundauflagen
Bei allen Verbandswechseln ist darauf zu achten, dass diese ohne ein erneutes aufreißen der Wunde (atraumatisch) durchgeführt werden. Auch sollte ein möglichst langer Zeitraum (über 24 Stunden) zwischen den Verbandswechseln liegen, damit eine Wundheilung ablaufen kann. Ist dies nicht möglich, da die Wunde zu sehr nässt, kann eine sogenannte lokale Unterdruckbehandlung (siehe weiter unten) sinnvoll sein. Auch eine Wundumgebungsbehandlung zum Hautschutz ist angebracht.
Bezüglich der Wundauflagen gibt es eine Reihe von unterschiedlichen Materialien auf dem Markt. Die Wahl der Präparate ist je nach Wundverhältnissen individuell zu treffen. Wichtig ist hierbei zu sagen, dass die Dekubitustherapie eine komplexe Angelegenheit ist und daher von speziell ausgebildeten Kräften (Ärzte, spezielle Pflegekräfte, Spezialsprechstunden) begleitet werden muss. Experimente in Eigenregie mit irgendwelchen Verbänden und Salben verbieten sich.
- Wundspülung
Ziel ist eine Keimreduktion. Zur reinen Spülung der Wunde kommen bestimmte Lösungen (physiologische Kochsalzlösungen oder Ringerlösungen) in Frage. Leitungswasser sollte nur in bestimmten Fällen (Filteranlagen und gesicherte Keimfreiheit) verwendet werden.
- Wundreinigung
Je nach Beschaffenheit der Wunde ist manchmal eine Reinigung des Wundgrundes sinnvoll. Hierfür stehen verschiedene Verfahren zur Verfügung (autolytisch, osmotisch, biochirurgisch). Bei den autolytischen ("sich selbst auflösend") und osmotischen ("die Osmose betreffend", hier werden bestimmte Teilchenverteilungen im Gewebe ausgenutzt) Verfahren handelt es sich um spezielle Wundauflagen und Gels. Bei der biochirurgischen Wundreinigung werden spezielle, keimfrei (steril) gezüchtete Maden in die Wunde gesetzt, welche den Wundgrund von abgestorbenen Zellen reinigen. Ziel aller Verfahren ist es, den Wundgrund zu säubern und eine Abheilung zu ermöglichen.
- Lokale Unterdrucktherapie (NPWT, Negative Pressure Wound Therapy)
Hierfür stehen verschiedene Systeme zur Verfügung. Gemeinsam ist allen, dass zunächst der Wundgrund chirurgisch keimfrei (steril) gereinigt wird. Anschließend wird das gewählte System auf die gesäuberte Wunde aufgebracht, mit einer Folie luftdicht verschlossen und eine Pumpe an den so entstandenen Folienverband aufgebracht, welche einen Unterdruck erzeugt. Der Unterdruck sorgt für das Abfließen der Wundflüssigkeit (Wundsekret) und soll die Durchblutung und den Heilungsprozess fördern. Die lokale Unterdrucktherapie (Vakuumtherapie) kann bei konservativ versorgten Wunden zu deren Verkleinerung eingesetzt werden. Auch zur Vorbereitung (Verbesserung des Wundgrundes) einer operativen Versorgung kann sie angewandt werden.
Zwingend werden in regelmäßigen Abständen Abstriche von der Wunde genommen. Finden sich Hinweise auf eine Infektion kann dann beispielsweise eine Antibiotikatherapie begonnen werden.
Operative Behandlung
Eine operative Behandlung des Dekubitus erfolgt bei tiefer reichenden Druckgeschwüren, also bei einem Dekubitus Grad 3 oder 4. Lehnt der Patient die Operation ab oder sprechen andere Dinge wie Allgemeinzustand und Begleiterkrankungen gegen einen operativen Eingriff kann auch eine konservative Therapie erfolgen.
- Wundkonditionierung
Bei der sogenannten Wundkonditionierung geht es um die Wiederherstellung eines guten Wundgrundes, auf dessen Boden dann eine Heilung (Wundgranulation) erfolgen kann. Daher muss zunächst der Wundgrund chirurgisch gesäubert werden, indem das abgestorbene Gewebe operativ abgetragen wird (Debridement). Zum Teil sind hierfür auch mehrere Operationen notwendig. Zusätzlich kommen Verfahren aus der konservativen Behandlung zum Einsatz, wie spezielle Wundverbände oder die Unterdrucktherapie.
- Operativer Wundverschluss
Eine vollständig saubere Wunde kann mit einer sogenannte Lappenplastik verschlossen werden. Hierfür werden intakte Hautlappen über die Wunde verschoben oder neu gesetzt. Zu nennen ist, dass es zu lokalen Komplikationen nach operativen Verschlüssen kommen kann. Hierunter fallen das Wiederaufplatzen der Naht, Flüssigkeitsansammlungen, Blutergüsse oder auch das Absterben der versetzten Haut (Nekrose). Daher ist nach der Operation eine vollständige Druckentlastung unbedingt einzuhalten, da sonst das Gewebe nicht richtig heilen kann.
Vorbeugen: Wie kann man einem Dekubitus vorbeugen?
Es gibt verschiedene Maßnahmen zur Vorbeugung eines Dekubitus (Dekubitus-Prophylaxe). In Krankenhäusern, Rehabilitationseinrichtungen und Pflegeheimen sollten gefährdete Patienten zu Bewegung im Rahmen ihrer Möglichkeiten motiviert und, falls nötig, auch regelmäßig umgelagert beziehungsweise umgesetzt werden, um Wundliegen zu vermeiden. Außerdem sollte ihre Haut – insbesondere an Risiko-Stellen – engmaschig auf Dekubitus-verdächtige Veränderungen hin überprüft werden (siehe Kapitel Symptome). Eine gute Hautpflege hilft zusätzlich, dem Wundliegen vorzubeugen.
Dekubitus vorbeugen: Tipps für pflegende Angehörige
Wer zu Hause selbst pflegt, steht vor einer großen Aufgabe. Es ist wichtig, die Situation realistisch einzuschätzen: Kann ich mir eine Pflege – womöglich rund um die Uhr – tatsächlich alleine zutrauen? Welche Unterstützung gibt es, beispielweise durch ambulante Pflegedienste? Was muss ich wissen, um den Pflegebedürftigen bestmöglich zu versorgen?
Hilfreiche Informationen bieten zum Beispiel Kurse für Pflegende wie sie Pflegedienste vermitteln. Darin können sich Pflegende wichtige Grundkenntnisse aneignen und bewährte Lagerungstechniken erlernen. Viele Teilnehmer empfinden es auch als große Erleichterung, sich mit anderen Betroffenen auszutauschen.
Entscheidend: Bewegung und konsequente Lagerung
Angehörige sollten den Pflegebedürftigen immer wieder ermuntern, sich möglichst viel selbst zu bewegen – soweit er das noch kann. Anregungen für mehr Aktivität bieten zum Beispiel Besuche von Angehörigen oder Bekannten, das Vorlesen aus der Zeitung oder das gemeinsame Betrachten alter Fotos. Zum Essen kann sich der Pflegebedürftige eventuell an die Bettkante setzen statt liegen zu bleiben. Wenn machbar, empfiehlt es sich, häufiger zwischen dem Liegen im Bett und dem Sitzen auf einem gut gepolsterten Stuhl zu wechseln. Anzuraten ist hier die Anpassung eines geeigneten Sitzkissens (Orthopädiefachgeschäft). Vielleicht ist es auch möglich, hin und wieder ein paar Schritte mit dem Pflegebedürftigen zu gehen. Je mehr Positionswechsel, desto besser.
Ist der Betroffene nicht mehr ausreichend in der Lage, sich zu bewegen, müssen ihn die Pflegenden unterstützen: Die wichtigste Maßnahme, einem Dekubitus entgegenzuwirken, besteht in einer konsequenten Umlagerung bettlägeriger Menschen beziehungsweise dem Umsetzen von im Rollstuhl sitzenden Personen. Solche Vorkehrungen sollen verhindern, dass einzelne Hautpartien dauerhaft zu starken Druckbelastungen ausgesetzt sind. Wie häufig die Lagerung geändert werden muss, und welche Lagerung infrage kommt, ist individuell verschieden. Arzt und professionelle Pflegekräfte können das am besten einschätzen. Mit ihnen sollten Lagerungstechniken und optimale Zeitabstände besprochen werden. Beispiele für Techniken des Umbettens sehen Sie weiter unten auf dieser Seite.
Unterstützend kommen eventuell Wechseldruck-Matratzen infrage: Solche Anti-Dekubitusmatratzen bestehen aus mehreren Luftkammern. Eine Automatik füllt diese Kammern abwechselnd mit Luft. Der Betroffene liegt also mal auf den einen, mal auf den anderen Luftkammern, was den Druck auf einzelnen Hautpartien mindert. Ein Ersatz für das regelmäßige Umlagern sind solche Matratzen aber keinesfalls. Auch spezielle Sitzringe oder Polster machen allenfalls als zusätzliche Hilfsmittel Sinn.
Optimale Pflege
Um die Entstehung eines Dekubitus zu verhindern, ist es zudem wichtig, auf eine gute Hautpflege zu achten. Schweiß, Urin (bei inkontinenten Personen) oder Wundsekrete können die Haut womöglich aufweichen und dadurch das Risiko für ein Wundliegen erhöhen. Aber auch sehr trockene Haut ist empfindlicher und damit möglicherweise anfälliger. Wie die optimale Hautpflege aussieht, besprechen Angehörige am besten mit dem Arzt oder einer Pflegefachkraft. Weniger ist oft mehr. Meist genügen eine seifenfreie, hautschonende Waschlotion und – bei intakter Haut – eine rückfettende Hautschutzsalbe ohne hautreizende Stoffe. Bei der Auswahl geeigneter Pflegeprodukte hilft auch die Apotheke. Bei der Körperpflege lieber nicht zu viel rubbeln und reiben, das könnte die Haut womöglich zusätzlich strapazieren. Auch wichtig: Auf weiche, atmungsaktive, hautfreundliche Bettwäsche achten (zum Beispiel aus Baumwolle) und die Laken möglichst faltenfrei ziehen.
Weitere Risikofaktoren für einen Dekubitus sind unter anderem Flüssigkeitsmangel, Unterernährung sowie die Einnahme bestimmter Medikamente wie Beruhigungsmittel. Um Wundliegen vorzubeugen, sollte deshalb auf eine ausreichende Flüssigkeitszufuhr und eine angemessene, vitaminreiche und ausgewogene Ernährung geachtet werden. Der Arzt kann zudem entscheiden, ob alle Medikamente optimal angepasst sind. Achtung: Arzneien nicht in Eigenregie absetzen. Besteht ein Diabetes mellitus (Zuckerkrankheit), ist auch die Blutzucker-Einstellung entscheidend. Schlechte Blutzuckerwerte erhöhen langfristig das Risiko für Hautschäden.
Pflegende sollten die Haut des Pflegebedürftigen täglich auf Wundliegen kontrollieren – vor allem an Risikostellen (siehe Kapitel Ursachen). Bei den ersten möglichen Anzeichen für Wundliegen gilt: Auf keine Fall abwarten, sondern sofort den Arzt oder eine professionelle Pflegekraft um Rat fragen!
Beispiele für Lagerungen
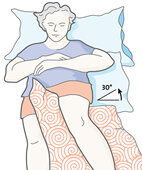
So funktioniert die 30-Grad-Lagerung
© W&B/Ulrike Möhle
30-Grad-Lagerung
Drehen Sie den Kranken vorsichtig auf die Seite. Schieben Sie ein flaches Kissen entlang seiner Wirbelsäule in den Rücken. Ein zweites Kissen legen Sie auf der gleichen Seite zwischen die Oberschenkel. Nach der vereinbarten Zeit wechseln Sie die Seite.
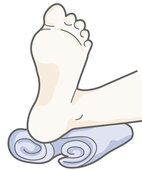
So wird die Ferse frei gelagert
© W&B/Ulrike Möhle
Frei gelagerte Ferse
Rollen Sie ein Handtuch von beiden Seiten auf. Betten Sie den Fuß in die Mitte der Handtuchrolle. Die Ferse liegt dabei nicht auf. Es ist allerdings darauf zu achten, dass durch die Lagerungsmaßnahme keine andere Körperregion mehr belastet wird.

Dr. Michael Ruggaber
© W&B/Privat
Unser beratender Experte:
Dr. Michael Ruggaber, Facharzt für Plastische und Ästhetische Chirurgie sowie Handchirurgie. Leiter dieser Bereiche am Campus Bodensee - Friedrichshafen und Tettnang.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.