Nierenversagen und Nierenschwäche (Niereninsuffizienz)
Was versteht man unter einem Nierenversagen?
Von einem Nierenversagen spricht man, wenn die Niere ihre Funktion zunehmend einstellt. Dies kann sich entweder akut im Laufe von Stunden bis Tagen entwickeln und ist häufig rückgängig zu machen, indem die Ursache beseitigt wird. Anders bei der chronische Niereninsuffizienz. Dies ist eine Erkrankung, die über Monate bis Jahre langsam fortschreitet, hervorgerufen durch Erkrankungen, welche die Nieren schädigen.
Als Folge der Niereninsuffizienz bleiben Stoffe, welche normalerweise mit dem Harn ausgeschieden werden im Körper zurück (Retention harnpflichtiger Substanzen). Des weiteren kommt es zu Störungen im Wasser-, Salz- und Säure-Basen-Haushaltes des Körpers.
Eingeschränkte Nierenfunktion
Funktionieren mehr als 60 bis 70 Prozent der Glomeruli nicht mehr, dann steigen die Marker (Kreatinin und Harnstoff) deutlich an. Sie bezeichnet man als Nierenretentionswerte. Diese Stoffe sind selbst nicht schädlich. Ihre Konzentration im Blut gibt aber sehr gut Auskunft über die Höhe anderer harnpflichtiger, schädlicher Substanzen und erlaubt das Ausmaß der Nierenfunktionseinschränkung abzuschätzen.
Das Bild zeigt den Aufbau der Niere und die ableitenden Harnwege. Zur Vergrößerung der Nierenrinde bitte auf das „plus-Zeichen“ klicken.
Hintergrundinformation - Filterfunktion der Niere, Harnbildung
Die Nieren werden über die Nierenarterie mit Blut versorgt. Im Nierengewebe teilt sich die Arterie in immer kleinere Blutgefäße auf. Die kleinsten Blutgefäße mit dem geringsten Durchmesser heißen Glomeruli (lateinisch Glomus = Knäuel). Jede Niere besitzt in der Nierenrinde etwa eine Million dieser Gefäßknäuel.
Die Glomeruli sind umgeben von feinsten Harnkanälchen (Tubuli). Das Blut wird durch die Wand der Glomeruli gefiltert und als sogenannter Primärharn in die Harnkanälchen abgegeben. Pro Tag entstehen so etwa 180 Liter Primärharn.
In den anschließenden anatomischen Strukturen der Niere wird über mehrere Schritte der Endharn oder Urin gebildet. Er gelangt schließlich über Harnleiter, Harnblase und Harnröhre nach außen. Die ursprünglichen 180 Liter Primärharn werden auf etwa zwei Liter Urin täglich konzentriert.
Ursachen: Wie kommt es zu einem Nierenversagen?
Akutes Nierenversagen
Die Ursachen des akuten Nierenversagens (ANV) lassen sich folgendermaßen unterteilen:
• Ursachen vor der Niere: In etwa 60 Prozent der Fälle von ANV liegt die Ursache des Nierenversagens vor der Niere (prärenales ANV). Es kommt plötzlich zu einer stark verminderten Durchblutung der Nieren – beispielsweise durch einen Kreislaufschock bei Unfällen oder Operationen, Verbrennungen oder einer Blutvergiftung (Sepsis). Aufgrund einer bestehende Leberzirrhose oder Herzschwäche (Herzinsuffizienz) kann sich aufgrund einer Minderdurchblutung der Niere ebenfalls ein prärenales Nierenversagen einstellen.
• Ursachen in der Niere: Die Ursache dieses Nierenversagens liegt in der Niere selbst (renales ANV). Beispiele sind eine Schädigung der Tubuli durch lang dauernden Sauerstoffmangel oder eine toxische Schädigung durch Medikamente oder Kontrastmittel sowie selten eine schwere Entzündung der Glomeruli (Nierenentzündung, Glomerulonephritis).
• Ursachen nach der Niere: Ist der Abfluss des Urins von der Niere innerhalb der ableitenden Harnwege behindert, so spricht man von einem postrenalen Nierenversagen. Typische Beispiele sind eine vergrößerte Prostata, Steine, Entzündungen oder Tumoren, die zu einer Verlegung der ableitenden Harnwege führen.
Chronisches Nierenversagen
Die Ursachen der chronischen Niereninsuffizienz sind vielfältig. Zu den wichtigsten zählen:
- Diabetische Nephropathie – eine Schädigung der Nieren durch Diabetes mellitus (Zuckerkrankheit)
- Langjährige arterielle Hypertonie (Bluthochdruck)
- Nierenentzündungen: Glomerulonephritiden oder Interstitielle Nephritis und wiederholte Nierenbeckenentzündungen (chronisch rezidivierende Pyelonephritis)
- Zystennieren (polyzystische Nierenerkrankungen). Hier findet sich eine Vielzahl von flüssigkeitsgefüllten Kammern (Zysten) innerhalb der Niere, so dass diese in ihrer Filterfunktion beeinträchtigt wird.
- Erkrankungen der Blutgefäße der Niere, "Verkalkung" (Arteriosklerose) der Nierengefäße
In etwa 10 Prozent der Fälle bleibt die Ursache unbekannt. Alle Erkrankungen, die zu einem Nierenversagen führen können, sollten so früh und so gut wie möglich behandelt werden. Wichtig ist vor allem eine optimale Therapie bei Diabetes mellitus und Bluthochdruck.
Symptome: Welche Beschwerden bereitet ein Nierenversagen?
Symptome bei akuter Niereninsuffizienz
- Die Harnproduktion nimmt meistens deutlich ab oder kommt eventuell ganz zum Erliegen. Manchmal scheidet die Niere jedoch weiterhin Harn aus.
- Harnpflichtige Stoffe bleiben im Körper zurück – erkennbar an steigenden Blutwerten von Kreatinin und Harnstoff.
- Es kommt zu Zeichen der Überwässerung des Körpers wie Flüssigkeitsansammlungen in der Lunge (Lungenödem) oder in den Beinen.
- Störungen im Salzhaushalt (Elektrolytstörungen) sind möglich, zum Beispiel hohe Kalium-Werte im Blut. Eine Übersäuerung (Azidose) stellt sich ein. Beides kann unter Umständen lebensbedrohlich werden.
Unter ausreichender Behandlung können sich die Nieren nach und nach wieder erholen, sodass die Urinproduktion wieder einsetzt und sich auch die anderen Funktionen (wie die Regulierung des Elektrolyt- und Säure-Basen-Haushalts) wieder normalisieren. Bis sich die Nierenfunktion komplett erholt hat, vergehen oft Wochen bis Monate. Daher ist ein akutes Nierenversagen prinzipiell heilbar (reversibel), wenn die Ursache beseitigt wird.
Symptome bei chronischer Niereninsuffizienz
Eine chronische Niereninsuffizienz (CNI) entwickelt sich allmählich. Sie kann anfangs unbemerkt bleiben oder unspezifische Symptome verursachen wie Abgeschlagenheit, Müdigkeit oder Appetitlosigkeit. Der Blutdruck kann ansteigen. Manchmal fallen Flüssigkeitseinlagerungen auf, zum Beispiel an den Beinen oder in Lunge. Letzteres kann Kurzatmigkeit verursachen. Eventuell können die Nieren den Urin nicht mehr richtig konzentrieren. Dann kann die Harnmenge zunächst sogar zunehmen (Polyurie) – was Betroffene gar nicht an eine Nierenschwäche denken lässt. Der Urin ist dann meist hell und wenig gefärbt – wenig konzentriert. Aufgrund der anfänglich erhöhten Harnproduktion müssen Betroffene häufig sogar nachts aufstehen, um auf die Toilette zu gehen (Nykturie).
Ärzte teilen die CNI nach dem Funktionszustand der Nieren in Stadien ein. Dazu nutzen sie verschiedene Messgrößen wie Eiweißausscheidung im Urin oder Blutwerte mit der daraus geschätzten sogenannten glomerulären Filtrationsrate (GFR). Sie bezeichnet die Menge an Blut, die von der Niere pro Minute von Kreatinin befreit wird. Die GFR wird in Milliliter pro Minute (ml/min) angegeben. Normal ist eine GFR größer als 90 ml/min.
Eine unbehandelte Nierenschwäche kann zahlreiche Auswirkungen auf den ganzen Organismus haben. Denn die Niere erfüllt wichtige Aufgaben, produziert unter anderem auch Hormone (siehe Hintergrundinformation). Mögliche Folgen einer Niereninsuffizienz sind: Blutarmut, Bluthochdruck, Knochenbeschwerden, Gefühlsstörungen durch Nervenschäden (Polyneuropathie), Störungen der Geschlechtsorgane mit ausbleibender Menstruation (Amenorrhoe) oder Impotenz, Gerinnungsstörungen mit Ausbildung von blauen Flecken. Im Verlauf kommen auch Kopfschmerzen oder Juckreiz vor.
Ohne Therapie droht schließlich eine Harnvergiftung (Urämie) – ein lebensbedrohlicher Zustand mit Überwässerung verschiedener Organe, Herzschwäche, Herzrhythmusstörungen und Allgemeinsymptomen wie Übelkeit, Erbrechen, Veränderung des Bewusstseins bis hin zum Koma.
Ein Überleben ohne den Einsatz von Nierenersatzverfahren ist mittelfristig nicht möglich. Dieses schwerste Stadium der Niereninsuffizienz ist nicht mehr umkehrbar zu machen (irreversibel).
Diagnose: Wie wird eine Niereninsuffizienz festgestellt?
Das akute Nierenversagen ist oft einfacher zu diagnostizieren als das chronische Nierenversagen, da das Leitsymptom die abnehmende oder versiegende Harnmenge darstellt, welche meist im direkten zeitlichen Zusammenhang mit dem Auslöser auftritt.
Besteht der Verdacht auf Nierenversagen oder eine chronische Nierenschwäche sind folgende Untersuchungen wichtig:
- Arzt-Patienten-Gespräch (Anamnese)
Häufig besteht ein zeitlicher Zusammenhang des akuten Nierenversagens zu einer vorausgegangenen Operation oder einem Kreislaufschock beispielsweise durch einen Unfall mit Blutverlust. Der Arzt oder die Ärztin forscht zudem nach Medikamenten und anderen Ursachen, die das Nierenversagen ausgelöst haben könnten. Bei der chronischen Niereninsuffizienz wird nach zahlreichen Symptomen gefragt, die möglicherweise Zeichen einer nachlassenden Nierenfunktion sind sowie nach Krankheiten, die eine Nierenschwäche zur Folge haben können.
- Körperliche Untersuchung
Eine fahle, schmutzig-graue Hautfarbe kann auf eine fortgeschrittene Niereninsuffizienz hindeuten, eine blasse Haut auf eine Blutarmut und blaue Flecken auf Gerinnungsstörungen als mögliche Folge einer Nierenschwäche. Eindrückbare Schwellungen an den Augenlidern, Knöcheln oder Beinen, sogenannte Ödeme, können Ausdruck einer vermehrten Wassereinlagerung in den Körper sein. Entzündliche Erkrankungen der Haut mit rötlich-bläulichen Verfärbungen können auf eine Erkrankung mehrerer Organsysteme einschließlich einer Nierenbeteiligung hinweisen. Auch ein charakteristischer Mundgeruch deutet manchmal auf die Krankheit hin. Der Arzt oder die Ärztin misst Blutdruck und Puls und hört Herz und Lunge mit dem Stethoskop ab. Das Gewicht wird beim akuten Nierenversagen täglich kontrolliert. Zudem wird protokolliert, wie viel Flüssigkeit dem Betroffenen zugeführt und wie viel ausgeschieden wird (Ein- und Ausfuhrkontrolle).
- Blutuntersuchungen
Im Blutuntersuchungen umfassen in erster Linie die Werte Kreatinin und Harnstoff. Sie sind vor allem zur Verlaufskontrolle wichtig. Aus dem Kreatinin-Wert kann die glomeruläre Filtrationsrate (GFR) errechnet werden. Sie gibt Aufschluss über die Nierenfunktion und erlaubt eine Stadieneinteilung. Bedeutsam sind auch die Elektolyte (Salze) wie Natrium und Kalium, Calcium und Phosphat sowie Parameter des Säure-Basen-Haushalts (pH-Wert, Bikarbonat).
Im Blutbild kann ein verminderter Hämoglobin-Wert auf eine Blutarmut als Folge einer eingeschränkten Nierenfunktion hindeuten.
Beim Verdacht auf bestimmte Immunerkrankungen der Nieren veranlasst der Arzt oder die Ärztin entsprechende Spezialuntersuchungen im Blut. Auführlichere Informationen über die oben genannten Werte sind auch auf unserer Seite Nierenwerte zu finden.
- Harnuntersuchungen
Die Untersuchung des Harn (Urin-Diagnostik) hilft, die Ursache der Nierenerkrankung weiter aufzuklären.
Die Untersuchung erfolgt zunächst per Teststreifen. Damit sind verschiedene Parameter messbar: Eiweiß, rote und weiße Blutkörperchen, Nitrit als Hinweis für einen Harnwegsinfekt, der Urin-pH-Wert, aber auch Glukose, Ketonkörper und Gallenfarbstoffe.
Wird beispielsweise Eiweiß im Urin ausgeschieden (Proteinurie), das normalerweise nicht im Urin enthalten sein sollte, so ist dies ein möglicher Hinweis auf eine Nierenschädigung.
Zur Untersuchung des Urinsediments wird der Urin zentrifugiert und der Bodensatz unter dem Mikroskop untersucht. Eintauchnährböden geben Aufschluss über eventuell vorhandene Bakterien im Urin als Ursache einer bakteriellen Entzündung.
Bei speziellen Fragestellungen werden auch noch andere Urinbestandteile analysiert, zum Beispiel das spezifische Gewicht und die Osmolalität (die "Teilchendichte") des Urins – beide nehmen bei eingeschränkter Nierenfunktion ab, da der Harn in der Niere nicht mehr ausreichend konzentriert werden kann.
- Ultraschall-Untersuchungen
Mit einer Ultraschall-Untersuchung (Sonografie) kann Größe, Lage und Struktur der Nieren beurteilt werden. Große Nieren sprechen eher für ein akutes Nierenversagen, kleine Nieren ("Schrumpfnieren") sind eher typisch für ein chronisches Nierenleiden. Eine Erweiterung des Nierenbeckens durch Harnstau beispielsweise bei Harnleitersteinen ist gut zu erkennen.
Die Farbdoppler-Sonografie stellt den Blutfluss farblich dar. Mit ihrer Hilfe lässt sich beispielsweise eine Einengung oder ein Verschluss der Nierenarterien nachweisen.
Mit der Echokardiografie (Ultraschall-Untersuchung des Herzens) lassen sich die Herzgröße, die Pumpfunktion, die Herzklappen und der Herzbeutel beurteilen. Jahrelanger Bluthochdruck, wie er bei Nierenerkrankungen häufig vorkommt, kann zur Vergrößerung bestimmter Herzanteile führen. Vor allem bei der fortgeschrittenen chronischen Niereninsuffizienz interessiert auch, ob Wasseransammlungen im Herzbeutel vorhanden sind.
- Weitere Untersuchungenverfahren
Röntgenbilder werden von Brustkorb mit Herz und Lunge angefertigt. Darauf kann der Arzt oder die Ärztin die Größe des Herzens und eventuelle Wasseransammlungen in der Lunge bei Nierenversagen beurteilen.
Bei bestimmten Fragestellungen, wie beispielsweise eine Nierenvenenthrombose oder auch bei Abflussbehinderungen, können Magnetresonanztomografie- oder Computertomografie-Untersuchungen ergänzend zum Einsatz kommen.
Bei Knochenbeschwerden sind Röntgenbilder der Knochen aufschlussreich. Insbesondere an den Fingern kann man bei der fortgeschrittenen chronischen Niereninsuffizienz charakteristische Veränderungen (sogenannte Loosersche Umbauzonen) nachweisen. Eventuell entnimmt der Arzt oder die Ärztin unter örtlicher Betäubung eine Gewebeprobe aus der Niere (Nierenbiopsie). Bei bestimmten entzündlichen Nierenerkrankungen lässt sich dadurch eine genaue Diagnose stellen – Grundlage für eine gezielte Therapie.
Wichtig: Wird eine chronische Niereninsuffizienz mit erhöhten Kreatininwerten festgestellt, sollte baldmöglichst ein Nierenarzt (Nephrologe) zur Mitbehandlung aufgesucht werden.
Therapie: Wie wird eine Niereninsuffizienz behandelt?
Die Therapiemöglichkeiten reichen von einer Behandlung der Ursachen über Medikamente bis hin zur Nierenersatztherapie durch Blutwäsche (Dialyse) oder Nierentransplantation.
Therapie bei akutem Nierenversagen
Wichtig ist die Behandlung der Ursache. Hat ein Flüssigkeitsmangel das akute Nierenversagen verursacht, so muss er ausgeglichen werden. Ein zu niedriger Blutdruck in der Niere wird durch geeignete Maßnahmen (beispielsweise Gefäßverschlüsse werden operativ entfernt) oder medikamentös angehoben.
Hat ein Medikament zum akuten Nierenversagen (ANV) geführt, muss die Arznei – nach Rücksprache mit dem Arzt – sofort abgesetzt werden. Zum Beispiel können bestimmte Antibiotika, Schmerzmittel und Röntgenkontrastmittel ein ANV auslösen.
Liegt eine Urinabflussbehinderung vor (zum Beispiel Steine, vergrößerte Prostata), sollte diese beseitigt werden.
Im seltenen Fall einer immunologisch bedingten schweren Entzündung der Glomeruli ("rapid progressive Glomerulonephritis") mit raschem Funktionsverlust der Nieren behandelt der Arzt oder die Ärztin mit speziellen Medikamenten (Immunsuppressiva). Sie stopppen die Zerstörung der Nierenkörperchen.
Sind die Auslöser des akuten Nierenversagens so weit wie möglich behoben, versuchen die Ärzte eventuell, die Nierenfunktion wieder anzuregen: Sie können Medikamente geben, welche die Ausscheidungsfunktion wieder "ankurbeln". In erster Linie sind das sogenannte Schleifendiuretika. Hohe Dosen müssen aber vermieden werden. Gelingt es nicht, die Nierenfunktion wieder in Gang zu bekommen, wird mit einem Nierenersatzverfahren überbrückt, bis sich die Nierenfunktion erholt hat.
Therapie der chronischen Nierenschwäche
Im Vordergrund steht die Behandlung der Grunderkrankung, die zur chronischen Niereninsuffizizenz (CNI) geführt hat:
- Besteht eine Zuckerkrankheit (Diabetes mellitus), ist die optimale Blutzuckereinstellung durch geeignete Ernährung und Medikamente besonders wichtig
- Auch Wirkstoffe aus der Gruppe der SGLT-2-Inhibioren (Gliflozine) können zum Einsatz kommen. Sie wurden ursprünglich als Medikamente bei Diabetes mellitus entwickelt. Sie sollen sich aber auch bei Betroffenen ohne Diabetes günstig auf das Fortschreiten einer Niereninsuffizienz auswirken.
- Bei Bluthochdruck muss der Blutdruck auf möglichst optimale Werte gebracht werden – durch viel Bewegung, gesunde Ernährung und eine medikamentöse Behandlung
- Bei bestimmten Arten der Nierenentzündung (Glomerulonephrits) ist eine Behandlung mit Medikamenten möglich, welche die Zerstörung der Nieren bremsen (sogenannte Immunsuppressiva)
- Bei Nierenbeckenentzündungen kommen meistens Antibiotika zum Einsatz
Ein hoher Blutdruck, wie er bei vielen Erkrankungen vorliegt, die zur CNI führen, wird bevorzugt mit ACE-Hemmern oder Angiotensin-II-Rezeptor-Antagonisten behandelt. Daneben kommen zur optimalen Blutdruckeinstellung aber auch alle anderen blutdrucksenkenden Medikamente infrage (Diuretika, Betablocker, Kalzium-Antagonisten).
Engmaschige Verlaufskontrollen
Eine chronische Nierenschwäche verschlechtert sich mehr oder weniger rasch – unabhängig vom Grundleiden. Eine möglichst optimale Therapie hilft, den Krankheitsverlauf günstig zu beeinflussen.
Der Arzt oder die Ärztin wird den Gesundheitszustand des Patienten engmaschig kontrollieren, insbesondere die Blutdruckwerte. Er berät zur individuell optimalen Ernährung und Trinkmenge. Ziel ist ein möglichst ausgeglichener Flüssigkeits-, Salz- und Säure-Basen-Haushalt. Hilfreich ist es oft, wenn der Patient sein Gewicht täglich kontrolliert. So fallen starke Schwankungen durch Flüssigkeitsverschiebungen rasch auf. Wichtige Anhaltspunkte liefern außerdem die aktuell gemessenen Blutwerte.
Fehlende Hormone müssen unter Umständen zugeführt werden – zum Beispiel Vitamin D oder Erythropoetin. Dieses Hormon, das von der gesunden Niere gebildet wird, regt die Produktion roter Blutkörperchen im Knochenmark an.
Nierenersatztherapie
Wenn trotz Therapie keine ausreichende Nierenfunktion mehr besteht, kommt es zur Harnvergiftung (Urämie). Stoffe, die eigentlich mit dem Harn augeschieden werden sollten (harnpflichtige Substanzen), häufen sich im Körper an. Eine solche Urämie ist lebensbedrohlich. Deshalb müssen die harnpflichtigen Substanzen sowie überschüssige Salze (vor allem Kalium und Phosphat) aus dem Körper "gewaschen" und überschüssiges Wasser entfernt werden. Auch muss eine Übersäuerung ausgeglichen werden. Die Nierenfunktion wird sozusagen ersetzt. Es gibt verschiedene Nierenersatzverfahren, die sowohl beim akuten Nierenversagen als auch bei der chronischen Niereninsuffizienz zum Einsatz kommen (siehe Textbox weiter unten).
Im schwersten Stadium der chronischen Niereninsuffizienz kommt auch eine Nierentransplantation infrage.
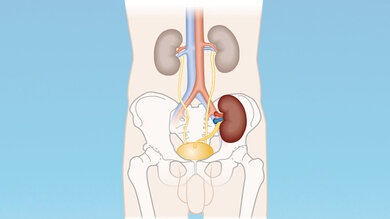
Lage der transplantierten Niere (im Bild dunkler gefärbt).
© W&B/Dr. Ulrike Möhle
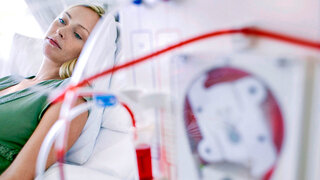
Wie funktioniert die Blutwäsche?
Hämodialyse
Bei der Hämodialyse wird der Nierenkranke an eine Dialyse-Maschine "angeschlossen", die einen Teil der Nierenfunktion übernimmt. Sie entfernt harnpflichtige Substanzen, Salze (Elektrolyte) und überschüssiges Wasser aus seinem Blut.
Beim akuten Nierenversagen legt der Arzt meist einen Katheter (einen dünnen Kunststoffschlauch) in die obere Hohlvene. Er wird mit dem Dialyse-Gerät verbunden. Hat sich die Niere erholt, wird der Katheter entfernt.
Beim chronischen Nierenversagen (CNI) erhält der Patient in der Regel einen dauerhaften Gefäßzugang am Unterarm – einen Shunt: In einer kleinen Operation verbindet der Arzt oder die Ärztin eine Vene und eine Arterie direkt miteinander. Diese Verbindungsstelle dient künftig als "Zugang" zum Blutgefäßsystem. Der Betroffene sollte auf seinen "Shunt-Arm" gut aufpassen, vor der Operation sollte an diesem Arm beispielsweise kein Blut mehr abgenommen werden. Auch bei nachfolgenden Krankenhausaufenthalten, bei denen der Betroffene zunächst dem Arzt nicht persönlich bekannt ist, sollte auf den "Shunt-Arm" hingewiesen werden.
Ablauf der Hämodialyse:
Über eine Nadel und einen Schlauch wird kontinulierlich Blut zur Dialyse-Apparatur geleitet. Darin wird es mit Hilfe einer Membran (einer Art Filter) und Spüllösungen auf die optimale Zusammensetzung eingestellt, bevor es zurück zum Patienten fließt. Eine solche "Blutwäsche" dauert einige Stunden und findet bei CNI üblicherweise mehrmals pro Woche in einem Dialyse-Zentrum statt.
Hämofiltration
Ganz ähnlich läuft die sogenannte Hämofiltration ab. Allerdings wird hier in der Maschine tatsächlich Flüssigkeit aus dem Blut abfiltriert – also fast so wie in einer gesunden Niere, nachdem zuvor eine sogenannte Hämofiltrationslösung in die Vene gegeben (infundiert) wurde. Durch einen Mitnahmeeffekt werden die harnpflichtigen Substanzen mit dem ultrafiltierten Wasser aus dem Blut mit entfernt. Die Hämofiltration gilt als schonender für den Kreislauf, aber als etwas weniger effektiv bei der Entfernung harnpflichtiger Substanzen.
Hämodiafiltration
Die Hämodiafiltration kombiniert die günstigen Eigenschaften der beiden zuvor beschriebenen Verfahren. Dabei werden bei der Hämodialyse vor allem niedermolekulare Stoffe gut entfernt, bei der Hämofiltration vor allem mittelmolekurae Stoffe. Sie ist aber verfahrenstechnisch aufwendiger. Auch hier sind mehrmals die Woche Termine von mehreren Stunden nötig.
Peritonealdialyse
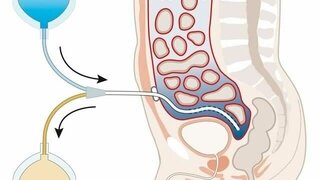
Hier wird das Blut quasi im Körperinneren gereinigt. Als "Filter" dient das Bauchfell (Peritoneum) der Patienten, das sehr gut durchblutet ist. In einer kleinen Operation erhält der Patient oder die Patientin einen fest implantierten Katheter in die Bauchhöhle. Darüber werden etwa zwei Liter spezielle Spülflüssigkeit in die Bauchhöhle eingebracht und nach einigen Stunden gegen neue Flüssigkeit ausgetauscht. Die harnpflichtigen Substanzen wandern aus den Blutgefäßen in die Spüllösung und können so aus dem Körper entfernt werden.
Typischerweise wird die Peritonealdialyse von den betroffenen Patienten selbst zu Hause vorgenommen. Die Spüllösung muss vier- bis fünfmal pro Tag gewechselt werden. Alternativ kann die Peritonealdialyse nachts erfolgen. Den Spüllösungswechsel übernimmt dann eine spezielle Apparatur. In Einzelfällen ist eine Unterstützung durch ambulante Pflegedienste möglich.
In den letzen Jahren wurde das Konzept der "integradet care" entwickelt, bei welchem zunächst die Behandlung mit einer Peritonealdialyse (PD) begonnen wird und bei Bedarf im Verlauf auf die Hämodialyse (HD) gewechselt wird.
Ernährungsempfehlungen bei chronischer Nierenerkrankungen ohne Dialyse
Die Ernährung kann sich günstig auf das Fortschreiten einer Niereninsuffizienz auswirken. Wichtigste Pfeiler sind hierbei eine Beschränkung der Eiweiß- und Kochsalz-Zufuhr. Wichtig ist, dass die Ernährung mit dem behandelnden Arzt abgesprochen wird und nicht auf eigene Faust vorgenommen wird und keine Dialysepflicht besteht! Eine unkontrollierte Eiweißreduktion kann zu einer Mangelversorgung und Schäden führen!
- Beschränkung der Kochsalzzufuhr
Die Kochsalzzufuhr sollte 5 bis 6 Gramm pro Tag nicht überschreiten. Zu meiden sind vor allem Lebensmittel, welche viel Kochsalz enthalten, wie Fertigprodukte, Käse, Wurst oder "Knabberartikel".
- Beschränkung der Eiweißzufuhr
Allgemein gilt: Sie sollten darauf achten, täglich nicht mehr als 0,6 bis 0,8 g Eiweiß pro Kilogramm Körpergewicht zu sich zu nehmen. Bei einem Körpergewicht von 80 kg wären das maximal 64 Gramm Eiweiß.
- überwiegend vegetarische Ernährung: alle Gemüse- und Obstsorten (Achtung bei kaliumarmer Diät!, siehe weiter unten).
- vermeiden / nur geringe Mengen von Produkten mit viel tierischem Eiweiß wie Ei, Fleisch oder Fisch
- wenig Milchprodukte, je nach Absprache mit Ihrem Arzt sind zwischen 10 bis 30 g erlaubt.
Eine eiweißarme Ernährung muss aber ausreichende Energie in Form von Fett und Kohlenhydraten liefern, damit der Körper nicht an seine eigenen Eiweißreserven geht (Muskelschwund). Empfohlen ist allgemein eine Kalorienzufuhr von 35 kcal pro Kilogramm Körpergewicht.
- Kaliumsparende Ernährung
Bei fortgeschrittener Niereninsuffizienz ist gegebenenfalls auch eine kaliumsparende Ernährung angebracht. Bitte sprechen Sie hier bezüglich der empfohlenen Nahrungsmittel mit Ihrem Arzt oder Diätassistenten, da sich die kaliumsparende Ernährung nach der Restfunktion der Niere richtet.
Allgemein: Kaliumreiche Nahrungsmittel sind beispielsweise Nüsse, Bananen, Avocado, Hülsenfrüchte (Erbsen, Linsen, Bohnen), Tomaten, Spinat, Rosenkohl oder Pilze. Diese gilt es zu meiden.
- Phosphatarme Ernährung
Die empfohlene Phosphatmenge sollte 1000 mg täglich nicht überschreiten. Zu vermeiden sind phosphatreiche Nahrungsmittel wie Milch (maximal 1/8 l pro Tag), Nüsse oder Schmelzkäse. Auch auf industriell zugeführtes Phosphat in Produkten ist zu achten, erkennbar ist dies an den E-Nummern: E322, E338-341, E343, E450a-c, E540, E543-544.
Unser beratender Experte

Prof. Dr. W. Riegel
© Foto Hirch/Deutsche Nierenstiftung
Prof. Dr. med. W. Riegel ist seit 16 Jahren Vorstand der Deutschen Nierenstiftung, welche ihm ein großes Anliegen ist. Im Oktober 2021 ging er nach über 21 jähriger Tätigkeit als Direktor der Medizinischen Klinik III – Nieren-, Hochdruck- und Rheumaerkrankungen des Klinikums Darmstadt in den wohlverdienten Ruhestand. Er ist Mitglied in vielen nationalen und internationalen Gesellschaften und insbesondere aktiv in einigen Kommissionen.
Wichtiger Hinweis: Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.