Metabolisches Syndrom
Essen im Überfluss und Technik, die uns körperliche Arbeit erspart – das sind die Lebensbedingungen in modernen Industrienationen. Bequem und angenehm – aber auf Dauer ungesund. Wir essen zu viel und bewegen uns zu wenig.
Überernährung und Bewegungsmangel bleiben nicht ohne Folgen: Immer mehr Menschen haben Übergewicht. Zu viele Pfunde wiederum sind der wichtigste Wegbereiter für ein Metabolisches Syndrom.
Was ist ein Metabolisches Syndrom?
Darunter verstehen Experten eine Kombination unterschiedlicher Risikofakoren:
- Übergewicht beziehungsweise zu viel Bauchfett (stammbetonte Adipositas)
- erhöhte Blutzuckerwerte
- erhöhte Blutfettwerte
- erhöhte Blutdruckwerte
In den Industrienationen sind bis zu 30 Prozent der Gesamtbevölkerung von einem Metabolischen Syndrom betroffen, darunter immer mehr jüngere Menschen. Krankheitsbedingte Arbeitsunfähigkeit sowie Behandlungskosten beeinflussen zunehmend unsere Gesamtwirtschaft.
Warum ist ein Metabolisches Syndrom so gefährlich?
Messbare Veränderungen bei einem Metabolischen Syndrom sind erhöhte Blutfette (Triglyceride), ein vermindertes HDL-Cholesterin, erhöhte Werte des Nüchtern-Blutzuckers und erhöhte Blutdruckwerte.
Jeder dieser Parameter ist ein Risikofaktor für Veränderungen an den Blutgefäßen. Sie können im Laufe mehrerer Jahre zu einer "Arterienverkalkung" (Arteriosklerose) führen. Dadurch können Durchblutungsstörungen und bleibende Schäden an lebenswichtigen Organen (Herz, Gehirn und Niere) entstehen.
Vor allem ein Herzinfarkt oder ein Schlaganfall können schwere Folgen haben, die Lebensqualität erheblich einschränken oder gar tödlich enden.

Nicht gerade gesund: Burger und Pommes
© Jupiter Images GmbH/Comstock Images
Ursachen: Wie kommt es zu einem Metabolischen Syndrom?
Die Zusammenhänge sind komplex und trotz intensiver Forschung bis heute nicht restlos geklärt. Gefährdet für ein Metabolisches Syndrom sind vor allem Menschen, die hauptsächlich am Bauch zunehmen – also zur sogenannten "Apfelform" neigen. Mediziner nennen das stammbetonte Fettleibigkeit. Denn die überflüssigen Pfunde sammeln sich vor allem am Körperstamm an. Speckröllchen an Po und Hüften – oft als "Birnenform" bezeichnet – scheinen dagegen etwas weniger riskant zu sein.
Doch auch beim typischen "Bierbauch" muss man genauer unterscheiden: Problematisch sind wohl weniger die äußerlich sichtbaren Pfunde. Besonders negativ wirkt sich vielmehr das Fettgewebe aus, das sich im Bauchraum ansammelt. Es umgibt die inneren Organe. Mediziner nennen es viszerales Fett.
Wie viel viszerales Fett sich im Bauchraum genau befindet, lässt sich nur mit einer bildgebenden Untersuchung ermitteln. Doch meistens gilt: Je größer der äußerlich sichtbare Bauch, desto größer ist auch die Menge des inneren Bauchfetts. Deshalb eignet sich der Taillenumfang für eine Einschätzung.
Bei einer stammbetonten Fettleibigkeit verändert sich der Stoffwechsel – vor allem der Fett- und Zuckerstoffwechsel (Glucosestoffwechsel). Über das Hormon Insulin sind die beiden eng miteinander verzahnt und beeinflussen sich gegenseitig. Insulin entsteht in der Bauchspeicheldrüse und hat die Aufgabe, Zucker aus unserem Blut in die Körperzellen zu schleusen. Die Zellen brauchen den Zucker, um Energie daraus zu gewinnen.
Insulinresistenz
Es ist bekannt, dass vor allem eine stammbetonte Adipositas (also das Bauchfett) dazu führt, dass die Körperzellen weniger empfindlich auf Insulin reagieren. Die Mediziner nennen das Insulinresistenz. Sie betrifft insbesondere insulinabhängige Gewebe wie Leber und Muskeln. Die Folge: Der Blutzucker steigt. Die Bauchspeicheldrüse produziert mehr Insulin, um den Blutzucker dennoch im Lot zu halten.
Eine Insulinresistenz führt nach mehrjährigem Verlauf häufig zu einem Diabetes Typ 2. Der genaue Mechanismus, wie die Insulinresistenz entsteht, ist noch nicht völlig aufgeklärt. Recht sicher ist, dass das Fettgewebe des Bauchraums eine Rolle dabei spielt. Erhöhte Fettsäurespiegel im Blut und eine ganze Vielzahl vom Bauchfett abgesonderter hormoneller Stoffe scheinen an dem Prozess mitzuwirken.
Erhöhte Blutfettwerte
Auch eine Störung des Fettstoffwechsels (Dyslipidämie) kann auf längere Sicht krank machen. So gelten erhöhte Triglycerid-Werte und ein erniedrigtes HDL-Cholesterin als erhebliche Risikofaktoren für die Entwicklung einer "Gefäßverkalkung" (Arteriosklerose).
Rolle von Hormonen und Entzündungsmediatoren
Neuere Erkenntnisse zur Rolle des Fettgewebes zeigen: Es ist offenbar weit mehr als ein passiver Speicher. Mittlerweile wissen Forscher, dass Fettgewebe verschiedene Stoffe ausschüttet – die sogenannten Adipokine.
Sie beeinflussen den Zucker- und Fettstoffwechsel sowie das Hormon Insulin. Die Substanzen scheinen zumindest zum Teil für die Entwicklung der Insulinresistenz und der arteriosklerotischen Gefäßveränderungen verantwortlich zu sein.
So wird zum Beispiel bei Adipositas der Stoff Leptin vermehrt ausgeschüttet. Das Adiponektin – das eine Schutzfunktion ausübt – wird dagegen bei Übergewicht vermindert gebildet.
Eine wichtige Rolle für die Entstehung der Insulinresistenz und der "Gefäßverkalkung" schreibt man auch chronischen Entzündungsprozessen zu. Auch sie werden durch verschiedene Botenstoffe angestoßen, die im Fettgewebe – von Fettzellen und Immunzellen – gebildet werden. Zu diesen Botenstoffen gehören zum Beispiel der Tumornekrose-Faktor-α, das Interleukin-6 oder das CRP.
Bei Menschen mit einem Metabolischen Syndrom liegt teilweise eine erhöhe Gerinnbarkeit des Blutes vor. Man vermutet, dass unter anderem die bereits oben genannten chronischen Entzündungsvorgänge dafür verantwortlich sind.
Bluthochdruck
Eine wichtige Rolle für erhöhte Blutdruckwerte im Rahmen eines Metabolischen Syndroms spielen die erhöhten Insulinspiegel. Insulin bewirkt, dass in der Niere vermehrt Wasser und Natrium (Kochsalz) zurückgehalten werden. Es entsteht eine Flüssigkeitsüberladung im Gefäßsystem, die erhöhte Blutdruckwerte zur Folge hat.
Gleichzeitig aktiviert das Insulin, neben anderen Faktoren, den Teil des vegetativen Nervensystems, der den Blutdruck eher in die Höhe treibt – das sogenannte sympathische Nervensystem.
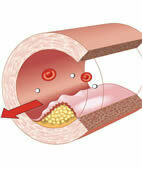
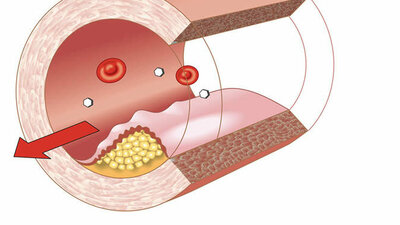
Plaque an der Gefäßwand bei Arteriosklerose
© W&B/ Szczesny
Wie entsteht eine Arteriosklerose?
Alle genannten Faktoren stören die normale Funktion der Innenauskleidung von arteriellen Blutgefäßen. Mit der Zeit verändert sich der Aufbau der Gefäßwand, Ablagerungen (sogenannte Plaques) bilden sich – wie in der Grafik dargestellt.
Das Blutgefäß wird allmählich enger, das Blut kann nicht mehr richtig durchströmen. Schlimmstenfalls werden lebenswichtige Organe nicht mehr ausreichend durchblutet. Das kann bleibende Schäden zur Folge haben.
Symptome und Folgen
Das Metabolische Syndrom ist ein Bündel aus Risikofaktoren. Jeder einzelne Faktor für sich genommen kann zu einer "Gefäßverkalkung" (Arteriosklerose) und ihren negativen Folgen führen.
Kommen alle Risikofaktoren für ein "komplettes Metabolisches Syndrom" zusammen, ist die Gefahr allerdings deutlich höher, als wenn nur einzelne Risikofaktoren vorliegen. Statistisch betrachtet liegt die Wahrscheinlichkeit für schlimme Folgen an Herz oder Gefäßen (wie Herzinfarkt, Schlaganfall) dann bei 10 bis 20 Prozent innerhalb von 10 Jahren.
Folgeerkrankungen eines Metabolischen Syndroms
Mögliche Folgen eines Metabolischen Syndroms sind eine Diabetes-Erkrankung und eine Arteriosklerose. Diese Erkrankungen können zu einer Koronaren Herzerkrankung mit Herzinfarkt und Herzschwäche führen. Sie erhöhen zudem das Risiko für Durchblutungsstörungen des Gehirns bis hin zu einem Schlaganfall. Auch die Niere kann Schaden nehmen. Schlimmstenfalls wird eine Nierenersatzbehandlung (Dialyse) nötig.
Alle Folgeerscheinungen entwickeln sich allmählich über viele Jahre. Meist kommt es erst zu Beschwerden, wenn sich die Blutgefäße durch die Arteriosklerose erheblich verengt haben, also mehr als 70 Prozent der üblichen Flußbahn verstopft sind.
Die Schwelle zu bleibenden Organschäden ist meist gering. Daher ist es ganz wichtig, Risikofaktoren zu erkennen und mit einer Behandlung zu beginnen, lange bevor die ersten Symptome auftreten.
Mehr Infos zu möglichen Folgen:

Den Taillenumfang misst man in der Mitte zwischen Rippenbogen und Hüftknochen
© iStock/Fred Froese
Diagnose
Um einzuschätzen, ob ein Metabolisches Syndrom vorliegt, misst der Arzt unterschiedliche Parameter wie Gewicht, Taillenumfang und Blutdruck. Dazu kommen verschiedene Blutuntersuchungen.
Laut der Definition des NCEP (National Cholesterol Education Programm 2002) liegt dann ein Metabolisches Syndrom vor, wenn mindestens drei dieser fünf Risikofaktoren vorhanden sind:
1) Erhöhter Taillenumfang: Bei Frauen gilt ein Taillenumfang von mehr als 88 Zentimetern als erhöht, bei Männern von mehr als 102 Zentimetern.
Der Taillenumfang gilt als Marker für den Anteil an "innerem Bauchfett", dem sogenannten viszeralen Fettgewebe. Dieses Fettgewebe gibt leichter gespeicherte Fettmoleküle ab als Fett an anderen Körperstellen und führt daher zu erhöhten Blutfetten. Wie viel viszerales Fettgewebe wirklich vorhanden ist, lässt sich nur durch bildgebende Verfahren wie ein MRT bestimmen. Für die Beurteilung im Alltag ist aber die Näherung anhand des Taillenumfanges in aller Regel ausreichend.

Blutzuckermessung: Nüchtern sollte er unter 100 mg/dl liegen
© W&B/Martin Ley
2) Erhöhter Blutzucker: Hinweise auf eine Insulinresistenz gibt unter anderem ein erhöhter Nüchternblutzucker. Als Grenzwert gilt 100 mg/dl (Milligramm pro Deziliter). Eine Diabetes-Erkrankung muss noch nicht vorliegen. Ein Zuckerbelastungstest liefert noch früher Hinweise auf eine Insulinresistenz. Er ist jedoch für die Diagnose nicht erforderlich.
3) Erhöhte Triglyceride: Der Grenzwert für die Blutfette (sogenannte Triglyceride) im Nüchternzustand ist bei Überschreiten von 150 mg/dl erreicht.
4) Zu niedrige HDL-Werte: HDL-Cholesterin Werte von unter 50 mg/dl bei Frauen und unter 40 mg/dl bei Männern.

Mit diesem Gerät misst der Arzt den Blutdruck
© iStock/calina
5) Erhöhter Blutdruck: Der Blutdruck gilt als erhöht, sobald ein Grenzwert von 130/85 mmHg überschritten ist. Für die Diagnose eines Bluthochdruckes ist aber eine Langzeitblutdruckmessung im normalen Tagesablauf notwendig. Ein einzelner Blutdruckwert in der Sprechstunde beim Arzt kann allenfalls Hinweise geben.
Weiterführende Untersuchungen
Weitere Untersuchungen dienen vorwiegend dazu, Folgeerkrankungen zu erkennen oder zu ermitteln, ob etwas gegen eine bestimmte Behandlung spricht. Zu diesen Untersuchungen gehören zum Beispiel Untersuchungen des Herzens (Belastungs-EKG, Echokardiografie) oder der Niere (Ultraschall, Kreatininwert, Kreatinin-Clearance, Elektrolyte). Nur selten finden sich krankhafte Ursachen für ein Übergewicht (beispielsweise ein Cushing-Syndrom oder andere Hormonstörungen).

Bewegung beugt Krankheiten vor
© istock/Saha Suzi
Therapie
Erkrankungen, die durch Übergewicht verursacht werden, können in frühen Stadien meistens allein durch eine Veränderung des Lebensstiles und einen Gewichtsverlust wieder gebessert werden.
Die Therapie einer Adipositas und eines Metabolischen Syndroms besteht aus einer Ernährungstherapie, welche es zum Ziel hat, die aufgenommene Kalorienmenge konsequent zu reduzieren. Bewegungs- und eine Verhaltenstherapie können die Ernährungsumstellung ergänzen.
Ernährungstherapie des Metabolischen Syndroms
Am Anfang der Behandlung steht die Gewichtsreduktion im Vordergrund. Mindestens genauso wichtig ist jedoch eine dauerhafte Ernährungsumstellung mit einer kalorien- und fettreduzierten Mischkost mit Fisch, frischem Gemüse und Salat. Am besten lassen sich Patienten individuell vom Arzt beraten, wie sie auf gesunde Weise und vor allem langfristig Kilos verlieren und sich gesund ernähren.
Bewegungstherapie des Metabolischen Syndroms
Die zweite wichtige Säule der Behandlung ist regelmäßige körperliche Aktivität – am besten fünfmal in der Woche 30 Minuten. Bei der körperlichen Aktivität geht es nicht nur um Sport, sondern auch um mehr Bewegung im Alltagsleben.
Zwar hilft die Bewegungstherapie nicht in erster Linie, überflüssige Kilos loszuwerden. Hier ist vor allem eine gesunde Ernährung entscheidend. Bedeutsam ist die regelmäßige körperliche Aktivität trotzdem, um eine Gewichtsabnahme zu stabilisieren.
Zudem lässt sich mit körperlicher Aktivität einem Metabolischen Syndrom vorbeugen, wie Studien zeigen. Wer bereits an einem Metabolischen Syndrom leidet, kann durch regelmäßige Bewegung das Risiko senken, dass Komplikationen auftreten. Das gilt insbesondere für Diabetes Typ 2.
Änderung des Lebensstiles
Für den Langzeiterfolg einer Ernährungstherapie ist sehr oft eine Änderung des gesamten Lebensstiles nötig. Dazu gehört ein geregelter Tagesablauf mit regelmäßigen Mahlzeiten und dem Verzicht auf Zwischenmahlzeiten. Am besten gelingt das, wenn die gesamte Umgebung des Betroffenen miteinbezogen wird.
Medikamentöse Therapie
Ist die Krankheit weiter fortgeschritten, wird oft eine zusätzliche Behandlung mit Medikamenten notwendig. Zum Beispiel müssen erhöhte Blutzucker- oder Blutdruckwerte mit entsprechenden Arzneien gesenkt werden. In der Regel verordnet der Arzt Wirkstoffe, die insgesamt zum Patienten und seiner Krankheit passen. So wählt er zur Behandlung eines Diabetes beispielsweise bevorzugt solche Medikamente aus, die gleichzeitig eine Gewichtsreduktion unterstützen (wie Metformin).
Jetzt Gesundheits-App finden
Vorbeugende Maßnahmen – alle sind gefragt
Das Metabolische Syndrom beruht zum größten Teil auf einem ungesunden Lebensstil. Durch eine gesunde Lebensführung mit ausgewogener Ernährung und genug Bewegung ist es daher weitgehend vermeidbar. Dass oben genannte Maßnahmen einem Diabetes Typ 2 sowie Herz-Kreislauf-Erkrankungen wirksam vorbeugen können, ist eindeutig belegt.
Der Grundstein für eine gesunde Lebensführung wird schon im Kindes- und Jungendalter gesetzt. Ein Bestandteil der Prävention ist die Information der Bevölkerung über gesunde Ernährung und Verhaltensweisen.
Um die problematische Wohlstandserscheinung Metabolisches Syndrom erfolgreich zu bekämpfen, sind Gesellschaft und Politik gefordert. Viele Bereiche und Organisationen müssen an einem Strang ziehen.
Die Verpflegung in Gemeinschaftseinrichtungen (zum Beispiel Kindertagesstätten, Schulen oder Kantinen in Unternehmen) sollte den Richtlinien einer gesunden und ausgewogenen Ernährung entsprechen.
Das Arbeitsleben sollte so zu gestalten sein, dass in einem strukturierten Alltag auch Platz für regelmäßige und gesunde Mahlzeiten und ausreichend körperliche Aktivität ist.
Leider ist das Bewusstsein für die Notwendigkeit und Wirksamkeit von vorbeugenden Maßnahmen in unserer Gesellschaft noch wenig ausgeprägt.

Unser Experte: Professor Johannes Erdmann
© HSWT
Beratender Experte
Professor Dr. med. Johannes Erdmann ist Facharzt für Innere Medizin und Professor für Ernährungsmedizin an der Hochschule Weihenstephan-Triesdorf. Johannes Erdmann studierte Medizin in Berlin und Heidelberg. Von 1990 bis 1992 war er in der Abteilung Innere Medizin am Diakoniekrankenhaus in Schwäbisch Hall tätig, anschließend von 1992 bis 1997 am Universitätsklinikum Heidelberg in der Inneren Medizin I, Endokrinologie und Stoffwechsel. Anschließend wechselte Johannes Erdmann an das Klinikum Rechts der Isar der Technischen Universität München, wo er von 1997 bis 2004 in der Abteilung Innere Medizin II, Gastroenterologie und Endokrinologie arbeitete. 2001 erlangte er den Facharzt für Innere Medizin. Ab 2004 war er dann an der Klinik für Ernährungsmedizin tätig. 2008 habilitierte er sich im Bereich Ernährungsmedizin und wurde zum Oberarzt ernannt. Seit 2011 ist er Professor für Ernährungsmedizin an der Hochschule Weihenstephan-Triesdorf. Die Forschungsschwerpunkte von Professor Erdmann sind die Therapie von Adipositas und Diabetes Typ II.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.