Lumbalpunktion (Liquorpunktion)
Wann ist eine Liquoruntersuchung nötig?
Veränderungen der Zusammensetzung des Nervenwassers gibt es bei zahlreichen Erkrankungen von Gehirn und Rückenmark. Bei folgenden Krankheitsbildern hilft die Liquordiagnostik bei der Diagnose:
- Entzündungen des Gehirns und der Gehirnhäute (Enzephalitis und Meningitis) - hier können unter Umstände die verantwortlichen Keime nachweisbar sein
- Multiple Sklerose – bei dieser langandauernden, entzündlichen Erkrankung, die durch eine Überreaktion des eigenen Immunsystems verursacht wird, häufen sich bestimmte Eiweiße (Proteine) und Entzündungszellen im Liquor an
- Krebsbefall der Hirnhaut
- Blutungen in der Nachbarschaft des Nervenwasserbereichs, vor allem Subarachnoidalblutungen
Wie läuft die Lumbalpunktion ab?
Zunächst überprüft der Arzt, ob nichts gegen die Punktion spricht. Eine Gegenanzeige könnte zum Beispiel eine erhöhte Blutungsgefahr sein. Außerdem muss der Patient vorher über den Eingriff aufgeklärt werden und seine schriftliche Einwilligung dazu geben.
Die Punktion darf nur von einem sehr erfahrenen Arzt, der diese Technik sicher beherrscht durchgeführt oder angeleitet werden. Es wird unter „sterilen Bedingungen“ gearbeitet, das bedeutet die Haut wird gründlich desinfiziert und die Hautstelle wird mit einem sterilen Tuch abgeklebt. Dann folgt per Spritze eine örtliche Betäubung. Wenn diese Betäubung nach etwa zwei Minuten ihre vollständige Wirkung entfaltet hat, führt der Arzt die Punktionsnadel zwischen zwei Lendenwirbeln ein. Im Normalfall wählt er einen Wirbelzwischenraum zwischen dem dritten und fünften Lendenwirbel. In dieser Höhe und weiter abwärts ist kein Rückenmark mehr vorhanden, es besteht also keine Verletzungsgefahr durch die Punktionsnadel. Wenn der Wirbelkanal erreicht ist, beginnt Nervenwasser aus der Nadel zu tropfen. Mit einem sogenannten Steigrohr kann dabei auch der Nervenwasserdruck ermittelt werden. Wenn der Arzt genug Nervenwasser für die Laboruntersuchung entnommen hat, zieht er die Nadel zurück und die kleine Einstichstelle wird mit einem Wundpflaster versorgt.
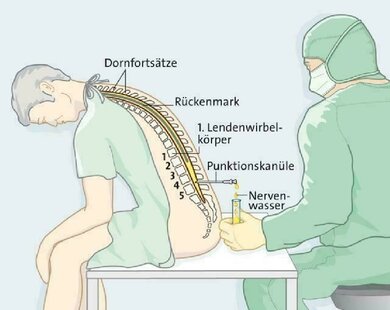
Mit Katzenbuckel unter sterilen Bedingungen - so erfolgt die Lumbalpunktion
© W&B/Martina Ibelherr
Welche Risiken gibt es?
Schwerere Folgen wie Blutungen oder gar Infektionen sind nach einer Lumbalpunktion extrem selten. Erfolgt die Punktion nach allen Regeln der ärztlichen Kunst mit Verwendung von atraumatischen Nadeln und einem speziellen Vorgehen während der Punktion, so besteht nur ein geringes Risiko von circa einem Prozent für einen sogenannten postpunktionellen Kopfschmerz. Einige Faktoren begünstigen diesen aber:
- junges Alter
- weibliches Geschlecht
- häufige Kopfschmerzen im Alltag
Der vorübergehende Kopfschmerz nach Punktion tritt nur in aufrechter Körperhaltung auf. Beim Liegen lässt er nach. Dieser Schmerz kann ein paar Tage anhalten, ganz selten auch Wochen. Kommen noch weitere Beschwerden hinzu, spricht man vom Nervenwasser-Unterdrucksyndrom. Dazu gehören:
- Schwindel
- Übelkeit
- Nackensteifigkeit
- Lichtscheu
- Ohrgeräusche
Schmerzmittel helfen beim postpunktionellen Kopfschmerz nicht, gering wirksam sind Koffein und Theophyllin. Die wirksamste Methode, den postpunktionellen Kopfschmerz innerhalb einer halben Stunde zu beenden, ist der sogenannte Blutpatch. Bei dieser Methode verschließt der Arzt mit mindestens 20 Milliliter Eigenblut des Patienten das durch die Punktion entstandene Liquorleck. Eine Blutpatchbehandlung direkt im Anschluss an die Lumbalpunktion, um erst gar keinen Kopfschmerz auftreten zu lassen, stellte sich als unwirksam heraus.
Darüber hinaus gibt es manchmal auch vorübergehende Schmerzempfindungen rund um die Stelle der Punktion mit Ausstrahlung in die Hüftregion.
Gegenanzeigen: Wann sollte eine Lumbalpunktion nicht erfolgen?
- Bei Blutungsneigung: Wenn eine stark erhöhte Blutungsneigung besteht, oder der Patient Substanzen eingenommen hat, welche die Blutgerinnung hemmen. Dann besteht eine zu große Gefahr von Blutungen durch die Punktion.
- Bei Entzündung: Ist die Haut oder das umgebende Gewebe in der Nähe der Punktionsstelle entzündet, wird in aller Regel keine Punktion vorgenommen.
- Bei erhöhtem Druck im Gehirn: Auch in diesem Fall muss auf eine Lumbalpunktion verzichtet werden. Andernfalls droht durch das abgezapfte Nervenwasser eine Einklemmung des verlängerten Rückenmarks am Übergang des Schädels zur Wirbelsäule. Ob ein erhöhter Hirndruck vorliegt, kann bei entsprechenden Symptomen eine Computertomografie oder Kernspintomografie des Kopfes klären.
Dient die Lumbalpunktion auch der Behandlung?
Zuweilen wird die Lumbalpunktion nicht nur zur Untersuchung, sondern auch zur Behandlung eingesetzt:
- Medikamentengabe: Auf diesem Weg wird das Rückenmark viel direkter erreicht als über das Blut. Das liegt an der sogenannten Blut-Hirn-Schranke, die bestimmte Arzneien nur schwer überwinden. Ein Beispiel sind Chemotherapeutika zur Behandlung von Tumoren.
- Schmerzstillung bei chirurgischen Eingriffen: Die Lumbalpunktion nützt in Form der Lumbalanästhesie (auch: Spinalanästhesie) beispielsweise bei einem Kaiserschnitt oder einer Hüftoperation.
- Therapie bei quälenden Kopfschmerzen: Auch bei einem sogenannten spontanen Liquorunterdrucksyndrom mit sehr starken Kopfschmerzen in aufrechter Position kann der Arzt durch eine Lumbalpunktion mit Injektion von mindestens 20 Millilitern Eigenblut direkt vor dem Liquorraum eine erlösende Linderung verschaffen.

© PMG Media Inning am Ammersee
Beratende Expertin: Privatdozentin Dr. med. Ilonka Eisensehr, Fachärztin für Neurologie. Sie studierte an der Ludwig-Maximilians-Universität München sowie der Tufts University Boston und habilitierte sich an der Universität München über das Dopaminsystem und Schlaf-bezogene Bewegungsstörungen. Sie ist in eigener neurologischer Praxis in München tätig, außerdem Mitglied des Lehrkörpers der Universität München. Sie verfasste zahlreiche Publikationen zum Thema Dopaminsystem, Schlafmedizin und Epilepsie und ist Mitglied in vielen wissenschaftlichen Gremien. Ihre Schwerpunkte sind: Neurologische Diagnostik, Diagnostik und Behandlung von Bewegungsstörungen, Schlafstörungen sowie des Restless-Legs-Syndroms, außerdem Schlaganfall-Check inklusive Farbduplexsonographie.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.




