Stuhluntersuchung auf Bakterien: Salmonellen und Co.
Elektronenmikroskopische Aufnahme von EHEC-Bakterien
© W&B/Fotolia
Kurz gesagt:
Krank machende Darmbakterien können zu Durchfällen und Erbrechen ("Magen-Darm-Grippe" = Gastroenteritis) führen. Häufig sind Salmonellen, Shigellen, Yersinien, Campylobacter und Aeromonas schuld an den Beschwerden. Bei Verdacht auf eine Magen-Darm-Infektion mit Bakterien veranlasst der Arzt häufig eine Stuhluntersuchung.
Manche Patienten scheiden nach einem Magen-Darm-Infekt noch über Wochen und Monate die Bakterien mit dem Stuhl aus. Krank machende Darmbakterien können zudem zu Hautausschlägen und Gelenkentzündungen führen. Der Arzt erkennt anhand von Stuhlproben, welche Bakterien dabei im Spiel sind.
Wann wird der Stuhl auf Bakterien untersucht?
Halten Durchfall und Erbrechen nur wenige Tage an und fühlt sich der Patient dann sichtlich besser, sind meistens keine Untersuchungen wie zum Beispiel Stuhlproben erforderlich. Wenn die Beschwerden jedoch länger bestehen, wenn der Patient eine öffentliche Einrichtung besucht (Schule, Kindergarten, Krankenhaus) oder wenn das Auftreten der Symptome nach einem Restaurantbesuch Hinweise auf eine Lebensmittelvergiftung liefert, dann ist es sinnvoll, den Stuhl auf seine "Erreger und deren Resistenz" ("E + R") zu untersuchen. Bei der Untersuchung auf "Resistenzen" wollen die Mikrobiologen herausfinden, welche Antibiotika wirken könnten und gegen welche Wirkstoffe die Erreger unempfindlich (= resistent) sind. Oft werden Magen-Darm-Erkrankungen, die durch Bakterien hervorgerufen wurden, jedoch nicht mit Antibiotika behandelt, weil sie unter Umständen den Verlauf verschlimmern und verlängern können.
Neben einer Stuhluntersuchung veranlasst der Arzt möglicherweise auch eine Blutuntersuchung, denn bei der Infektion mit einigen Bakterien (zum Beispiel mit Salmonellen, Yersinien, Campylobacter oder Shigellen) bildet der Körper Antikörper gegen Bakterienantigene beziehungsweise Bakterientoxine (= Bakteriengifte).
Wie kann man sich anstecken?
Die Bakterien können sich in schlecht gelagerten oder verunreinigten Nahrungsmitteln wie Fleisch, Fisch, rohen Eiern oder Milch befinden. Über die Nahrung gelangen die Bakterien in den Magen-Darm-Trakt.
Bei einem fäkal-oralen Infektionsweg gelangen mit dem Stuhl ausgeschiedene Erreger eines Keimträgers zum Mund einer noch nicht infizierten Person. Das kann beispielsweise bei unsauberen Verhältnissen auf öffentlich genutzten Toiletten und dem Verzicht auf Händewaschen nach dem Toilettengang geschehen. Je nach Bakterium gibt es verschiedene Ansteckungswege.
Häufig lassen sich Ansteckungen durch die Einhaltung von Hygienemaßnahmen verhindern, doch das ist nicht immer leicht. Trotz größter Vorsichtsmaßnahmen, zum Beispiel in Schulen oder Kindergärten, ist eine Ansteckung nicht immer zu vermeiden.
Welche Bakterien gibt es?
Es gibt unzählige krank machende Darmbakterien, die im Stuhl nachgewiesen werden können. Normalerweise wird der Stuhl auf die Darmbakterien untersucht, die in Deutschland am häufigsten vorkommen. Wer mit länger anhaltendem Durchfall von einer Auslandsreise zurückkommt, sollte dem Arzt von der Reise berichten. Dann wird der Stuhl auch auf Bakterien überprüft, die in Deutschland eigentlich nicht auftreten.
Bei einer Stuhlprobe legt ein Labormitarbeiter oft eine sogenannte "Kultur" an. Das bedeutet, dass er eine kleine Menge des Patientenstuhls entnimmt und diese Menge dann auf ein Nährmedium in einer speziellen runden Schale (Petrischale) aufbringt. Dieses Nährmedium fördert das Wachstum von Bakterien, die möglicherweise vorhanden sind. Der Mikrobiologe erkennt mitunter schon am Aussehen und Muster dieser Kultur, um welche Bakterienart es sich handelt, zuweilen hilft auch das Mikroskop. Meist setzt er jedoch darüber hinaus noch biochemische und/oder biophysikalische Tests ein, um die Erreger zu identifizieren ("E") und genauer zu charakterisieren: beispielsweise, ob Pathogenitätsfaktoren ("Gifte") vorhanden sind, und auf welche Antiobiotika die Reinkulturen resistent ("R") sind.
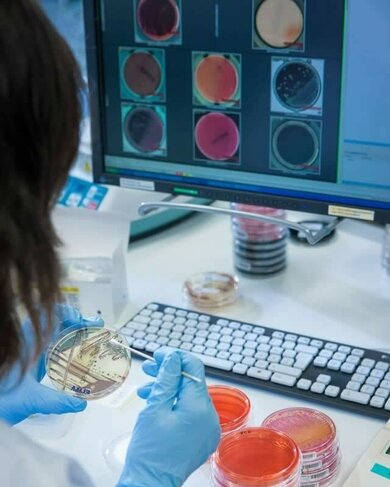
Auswertung von in Petrischalen angezüchteten Bakterienkulturen
© Labor Becker, Olgemöller & Kollegen, W&B/Bernhard Huber
Folgende Bakterien kann man im Stuhl entdecken:
- Aeromonas: Das Besondere: Aeromonaskeime kommen im Süßwasser vor. Sie sind aber auch als "Krankenhauserreger" gefürchtet, denn hier treten sie gelegentlich in Spülflüssigkeiten auf.
- Bacillus cereus: Die Infektion mit dem Bacillus cereus ist eine typische "Lebensmittelvergiftung".
- Campylobacter jejuni/coli: Das Besondere: Nach der Infektion mit Campylobacter jejuni tritt gehäuft eine spezielle Nervenerkrankung auf, das sogenannte Guillan-Barré-Syndrom. Diese Erkrankung hat jedoch eine gute Prognose, das heißt, sie heilt sehr oft wieder aus.
- Clostridium difficile/perfringens: Das Besondere: Clostridium difficile befällt den Darm gelegentlich dann, wenn der Patient gerade aufgrund eines Infektes mit Antibiotika behandelt wird. Hier spricht man auch von einer "antibiotikaassoziierten Colitis".
- Enterohämorrhagische Escherichia coli (EHEC): Das Besondere: EHEC können ein Gift bilden (Verotoxin, Shigatoxin), das die Gefäße, vor allem die Nierengefäße, schädigen kann.
- Enteropathogene Escherichia coli (EPEC): Dieser Keim kommt häufig bei Säuglingen vor, daher sprechen Mediziner auch von "Säuglingsdurchfall" (= Säuglingsdiarrhö).
- Salmonellen (Salmonella enteritidis): Salmonellen werden häufig über schlecht gelagerte Eierspeisen aufgenommen, z.B. über Mayonnaise oder Tiramisu. Das Besondere: Auch Wochen und Monate nach der Erkrankung können die Patienten noch Salmonellen mit dem Stuhl ausscheiden.
- Shigellen: Die meisten Infektionen finden im Ausland statt, vor allem in wärmeren Ländern.
- Staphylococcus aureus: Die Infektion mit Staphylococcus aureus ist eine typische Lebensmittelvergiftung. Das Besondere: Bestimmte Staphylococcus-aureus-Isolate können Gifte (Toxine) bilden, die auch bei 100 Grad Celsius nicht inaktiviert werden. Die resultierende Vergiftungserscheinung dauert meistens nicht länger als 24 Stunden.
- Yersinia enterocolitica: Besonders häufig sind Kinder betroffen. In seltenen Fällen können Yersinien-Infektionen als Folgeerkrankung auch Gelenkentzündungen nach sich ziehen.
- Vibrionen: Cholera-Vibrionen und Nicht-Cholera-Vibrionen: Vibrionen kommen oft in wärmeren Ländern vor, besonders am Meer.
Fachlich geprüft von Prof. Dr. rer. nat. Udo Reischl, Institut für Medizinische Mikrobiologie und Hygiene, Universitätsklinikum Regensburg (UKR)
Wichtig: Die Referenzwerte sowie die ermittelten Werte können sich von Labor zu Labor stark unterscheiden. Weiterhin gibt es unter Umständen starke tageszeitliche und (saisonale) jahreszeitliche Schwankungen ohne Krankheitswert. Bevor Sie sich durch abweichende Ergebnisse verunsichern lassen, bitten Sie daher Ihren Arzt oder Ihre Ärztin, Ihnen Ihre persönlichen Daten zu erklären. Einzelne Laborwerte alleine sind zudem meistens nicht aussagekräftig. Oft müssen sie im Zusammenhang mit anderen Werten und im zeitlichen Verlauf beurteilt werden.



