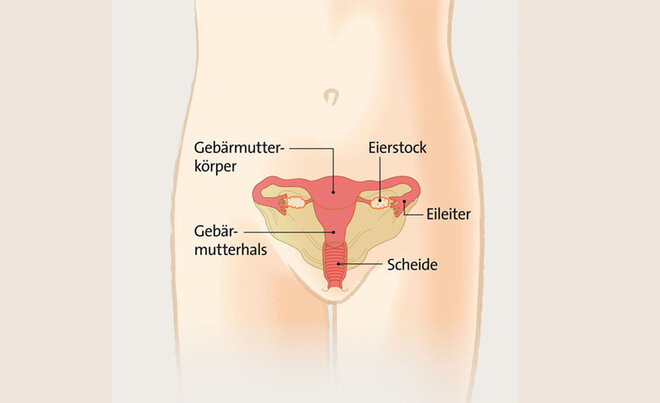
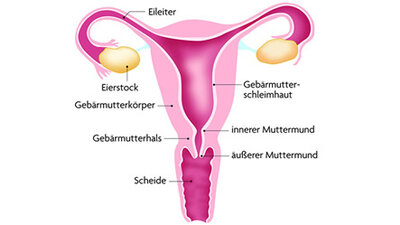
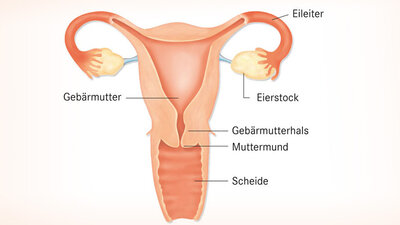
Gebärmutterentfernung (Hysterektomie)
In Deutschland werden pro Jahr um die 77.500 Gebärmutterentfernungen durchgeführt. Die Gebärmutter kann über einen Bauchschnitt, minimalinvasiv über eine Bauchspiegelung oder durch die Scheide entfernt werden.
Aus welchen Gründen wird die Gebärmutter entfernt?
Es gibt viele verschiedene Gründe für eine Gebärmutterentfernung. In ungefähr neunzig Prozent der Fälle sind es gutartige Erkrankungen, die zum Beispiel zu starken Menstruationsbeschwerden führen können. Dazu zählen unter anderem
• Muskelgeschwülste der Gebärmutter (Myome)
• Endometriose
• eine Senkung oder ein Vorfall der Gebärmutter (Uterusprolaps)
Allerdings gibt es für diese Erkrankungen oft auch schonendere Alternativen, bei denen das Organ nicht entfernt werden muss. Dazu zählt zum Beispiel eine Entfernung oder Embolisation von Myomen mit Erhaltung des Organs. Deshalb sollte der behandelnde Gynäkologe zusammen mit der Patientin sorgfältig die Vor- und Nachteile der Behandlungsmöglichkeiten abwägen.
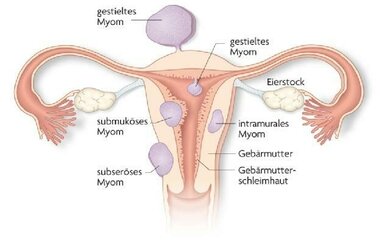
Myome: Nicht bei allen Arten ist eine Entfernung der Gebärmutter notwendig
© W&B/Jörg Neisel
In einigen Fällen sind schwere Verletzungen oder Entzündungen der Gebärmutter der Grund. Sehr selten muss auch bei einer unstillbaren Blutung nach einer Geburt eine Hysterektomie durchgeführt werden. Bei Transsexuellen kann im Rahmen einer Geschlechtsangleichung von Frau zu Mann ebenfalls die Gebärmutter entfernt werden. In zirka zehn Prozent der Fälle wird die Gebärmutter wegen einer bösartigen Erkrankung entfernt. Dazu gehören Gebärmutterhalskrebs, Gebärmutterkrebs oder Eierstockkrebs. Hier gibt es je nach Stadium der Krebserkrankung oft keine Alternativen, die Operation kann lebensrettend sein.
Wie wird operiert?
Für eine Entfernung der Gebärmutter stehen verschiedene Verfahren zur Auswahl. Welche Methode angewendet wird, hängt von der Erkrankung, den zu erwartenden Komplikationen und auch von dem Gesundheitszustand der Patientin ab. Der Frauenarzt klärt vorher über die möglichen Techniken auf.
Die OP-Methoden im Überblick sind:
• die vaginale Hysterektomie
• die abdominale Hysterektomie
• die laparoskopisch assistierte Hysterektomie
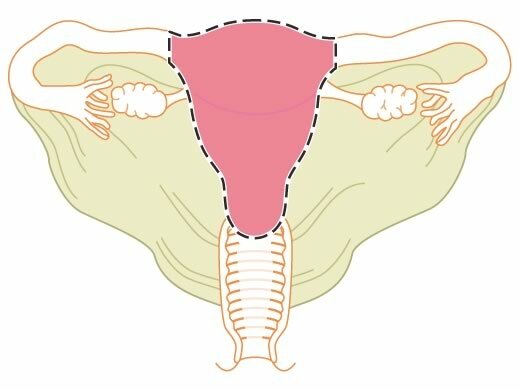
• die laparoskolisch assistierte suprazervikale Hysterektomie (LASH)
• die roboterassistierte laparoskopische Hysterektomie
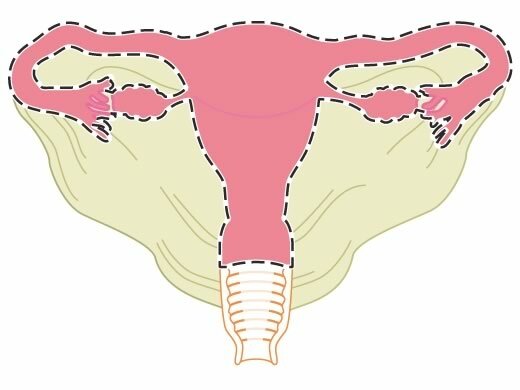
Bei gutartigen Veränderungen der Gebärmutter ist meist die vaginale Hysterektomie das Verfahren der Wahl. Bei dieser Operation wird die Gebärmutter mit speziellen Instrumenten über die Scheide entfernt. Der Vorteil dieser Technik ist, dass sie für die Patientin schonender als ein Eingriff mit Schnitt durch die Bauchdecke ist und keine Narben an der Bauchwand hinterlässt. Für einen vaginalen Eingriff sollte die Scheide allerdings nicht zu eng sein, die Gebärmutter muss gut beweglich und darf auch mit den gutartigen Gewebevermehrungen nicht zu groß sein. Bei Frauen, die keine Kinder geboren haben, oder welche stark übergewichtig sind, kann deshalb eine Hysterektomie über die Scheide manchmal schwierig sein. Eventuell muss der Arzt die Gebärmutter in mehreren Teilen entfernen. Dieses Vorgehen heißt Morcellierung. Eine Voroperation wie ein Kaiserschnitt muss nicht unbedingt gegen eine vaginale Entfernung sprechen.
Bei bösartigen Veränderungen kommt eine vaginale Hysterektomie im Allgemeinen nicht infrage, weil der Operateur dabei den Bauchraum nicht einsehen und auf Veränderungen untersuchen kann.
Hier ist in der Regel eine abdominale Hysterektomie nötig. Bei dieser Operation entfernt der Arzt die Gebärmutter über einen Bauchschnitt. Dabei kann er das Operationsgebiet ausführlich untersuchen und, wenn nötig, die Operation erweitern. Eine Erweiterung fällt bei bösartigen Erkrankungen an, wenn sich während des Eingriffs zeigt, dass auch weitere Organe von der Erkrankung befallen sind. Beispielsweise können auch die Eierstöcke befallen sein. In einer Studie zeigte sich, dass bei Patientinnen mit einer speziellen Form des Gebärmutterhalskrebses das offene Verfahren auch langfristig bessere Ergebnisse liefert, da der Tumor und eventuelle Absiedelungen radikaler entfernt werden konnten. Auch bei Verwachsungen oder einer stark vergrößerten Gebärmutter ist diese Technik meist die bessere Alternative.
Im Vergleich zur herkömmlichen offenen Methode gehört die laparoskopisch assistierte Hysterektomie zu den neueren Operationsverfahren. Allerdings ist sie seit ihrer ersten Durchführung 1988 inzwischen das vorrangig gewählte Verfahren bei gutartigen Erkrankungen. Durch diesen minimalinvasiven Eingriff kann eine zunächst nicht vaginal entfernbare Gebärmutter unter Umständen doch noch über die Scheide entfernt werden. Dafür löst der Operateur zuerst die Gebärmutter mit Hilfe einer Bauchspiegelung, damit sie anschließend auf vaginalem Weg abtransportiert werden kann. Ein großer Bauchdeckenschnitt ist dabei nicht nötig, es reichen kleine Schnitte, um die Instrumente einzuführen.
Bei manchen Patientinnen kommt auch eine laparoskopisch assistierte suprazervikale Hysterektomie (auch LASH abgekürzt) infrage. Hier wird wieder die Vorarbeit über die Bauchspiegelung geleistet, aber im Anschluss die Gebärmutter nicht über die Scheide, sondern in Stücken über die kleinen Schnitte in der Bauchdecke entfernt. Bei dieser Operationstechnik bleibt der Gebärmutterhals erhalten. Deshalb können weiterhin Periodenblutungen auftreten, und sogar die Entwicklung von Gebärmutterhalskrebs ist noch möglich. Es sollten weiter Vorsorgeuntersuchungen diesbezüglich stattfinden.
Wie bei vielen anderen Operationen gibt es inzwischen auch bei der Gebärmutterentfernung den Einsatz von Robotern. Diese werden im Rahmen der laparoskopischen Entfernung angewandt. Derzeit werden Roboter meist nur in speziellen Zentren eingesetzt. Aktuell beschäftigen sich Studien mit den ersten Langzeitverläufen nach roboterassistierter Hysterektomie und mit den Fragen, ob es deutliche Vorteile für Patientinnen und Operateure gibt.
Standardmäßig wird eine Hysterektomie in Deutschland stationär durchgeführt. Darauf spezialisierte Belegkliniken und die dazugehörigen Praxen bieten jedoch ambulante Operationen an, bei denen man ungefähr sechs Stunden nach Ende der OP wieder in Begleitung nach Hause entlassen wird.
Welche Form von Betäubung ist nötig?
Die vaginale Hysterektomie kann unter Vollnarkose oder regionalen Anästhesieverfahren, wie der Spinalanästhesie, erfolgen. Die abdominelle Gebärmutterentfernung geschieht meistens in Vollnarkose. Laparoskopische Verfahren müssen ebenfalls in Vollnarkose erfolgen, weil bei dieser Operation Kohlendioxid in die Bauchhöhle eingebracht wird, was die Atmung behindern kann.
Welche Komplikationen können auftreten?
Wie bei jeder Operation können bei der Hysterektomie Komplikationen wie stärkere Blutungen, Verletzung von Nachbarorganen und Narkoseprobleme auftreten. Nach der Operation besteht das Risiko von Nachblutungen, Infektionen, Wundheilungsstörungen und Verwachsungen. Wird minimalinvasiv operiert, kann es sein, dass ein sicheres Arbeiten nur in der offenen Methode möglich ist, dann wird das OP-Verfahren noch während der Operation geändert. Die Risiken sind für jede Patientin und jeden Eingriff unterschiedlich. Der behandelnde Gynäkologe wird genau darüber aufklären.
Nach der Hysterektomie
Die Einlage von Wundwasserschläuchen (Drainagen) und auch von Blasenkathetern zur Urinableitung wird inzwischen nicht mehr generell empfohlen – kann aber im Einzelfall nötig sein. Sie werden meist nach wenigen Tagen ohne weitere Betäubung entfernt; das ist kurz unangenehm, aber nicht stark schmerzhaft. Nach der Operation wird eine Thromboseprophylaxe mit Thrombose- Kniestrümpfen und Heparinspritzen empfohlen, je nach Vorerkrankung unterschiedlich lang. Normalerweise sollen Patientinnen sich schon bald nach der OP normal bewegen, einzig der Kreislauf, der wegen der Narkose instabil sein kann, sollte gut funktionieren.
Da das obere Scheidenende nach der Entfernung der Gebärmutter mit einer Naht verschlossen wird, raten Ärzte zu sechs Wochen Pause, bevor es wieder zu Geschlechtsverkehr mit Penetration (also Eindringen des Penis in die Scheide) kommen darf. Nach dieser Zeit ist die Wundheilung üblicherweise sicher abgeschlossen.
Nebenwirkungen der Hysterektomie
Unabhängig davon, wie die Gebärmutter entfernt wird, kommt es nach dem Eingriff zu Veränderungen: Die Patientin wird keine Regelblutung mehr haben und kann nicht mehr schwanger werden.
Wird mindestens einer der beiden Eierstöcke erhalten, produziert dieser weiterhin genug Geschlechtshormone. Die Patientin wird dann voraussichtlich keine Symptome durch fehlende Hormone haben.
Werden jedoch zum Beispiel aufgrund einer bösartigen Erkrankung beide Eierstöcke entfernt, können keine Geschlechtshormone mehr gebildet werden. Bei Frauen, die noch vor den Wechseljahren waren, treten nach der Entfernung beider Eierstöcke typische Wechseljahresbeschwerden auf. Dazu gehören zum Beispiel Hitzewallungen. Entsprechende Hormonpräparate können die Beschwerden jedoch lindern oder nahezu beseitigen.
Mehrere Studien konnten zeigen, dass eine Hysterektomie kaum Einfluss auf das sexuelle Empfinden hat. Wurde die Gebärmutter wegen schmerzender Myome entfernt, wird das Liebesleben sogar eher positiv beeinflusst, da Frauen mit diesem Krankheitsbild nach der OP oft weniger Schmerzen beim Geschlechtsverkehr haben. Allerdings kann die Entfernung der Gebärmutter wie jede größere Operation psychologische Belastungen für die Betroffene mit sich bringen. Nicht zuletzt deswegen sollte der Gynäkologe die Patientin vor der Operation gründlich und einfühlsam aufklären und über mögliche Alternativen informieren.
Seit Dezember 2018 besteht für Patientinnen Anspruch auf eine von der gesetzlichen Kasse gezahlte Zweitmeinung von einem weiteren Facharzt, wenn eine Gebärmutterentfernung aufgrund einer nicht bösartigen Erkrankung empfohlen wird und die Patientin eine weitere Beratung wünscht.

Dr. Günter Raab
© W&B/privat
Beratender Experte: Dr. med. Günter Raab ist Facharzt für Gynäkologie und Geburtshilfe und Privatdozent an der TU München. Neben seiner Praxistätigkeit im Zentrum für Frauenmedizin im Schäfflerhof, München, arbeitet er als Belegarzt in der WolfartKlinik in Gräfelfing. Neben allgemeiner Gynäkologie und Geburtshilfe sind seine Spezialgebiete die operative Gynäkologie und Brusterkrankungen.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.