Systemische Sklerodermie: Symptome
© www.dermis.net
Typische Symptome einer systemischen Sklerodermie sind anfallsweise auftretende Durchblutungsstörungen an Händen und Füßen (Raynaud-Phänomen) sowie eine Verhärtung der Haut an Extremitäten, Gesicht und gelegentlich am Oberkörper. Verschiedene weitere Krankheitszeichen können hinzukommen, je nachdem welche inneren Organe in Mitleidenschaft gezogen werden. Nach der Ausprägung der Hautveränderungen und dem Muster der Organbeteiligung im Krankheitsverlauf wird die systemische Sklerodermie in vier Typen unterteilt: Limitierte Form, diffuse Form und undifferenzierte Form sowie Overlap-Syndrome.
Wie äußert sich eine systemische Sklerodermie an den kleinen Blutgefäßen?
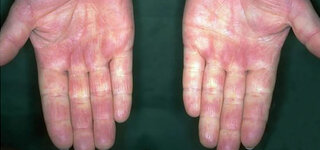
Bei mehr als 90 Prozent der Betroffenen macht sich eine systemische Sklerodermie als erstes durch ein sogenanntes Raynaud-Phänomen bemerkbar. Bei einem Raynaud-Anfall verkrampft sich plötzlich die Muskulatur in den kleinen Schlagadern (Arterien und Arteriolen) der Hände, seltener auch der Füße, und behindert dadurch den Blutstrom. Die betroffenen Finger beziehungsweise Zehen werden nicht mehr ausreichend durchblutet. Für einige Minuten werden sie weiß, kalt und gefühllos und sehen "wie abgestorben" aus. Anschließend verfärben sie sich aufgrund des Sauerstoffmangels blau.
Wenn sich schließlich die Gefäßmuskulatur wieder entspannt, strömt mehr Blut in die Gefäße als normal, und die Finger oder Zehen färben sich intensiv rot. Während des Anfalls schmerzen die betroffenen Finger oder Zehen sehr stark. Aufgrund der typischen Abfolge der farblichen Veränderungen (Weiß, Blau, Rot) spricht man in Anlehnung an die dreifarbige französische Flagge auch von einem Tricolore-Phänomen (lateinisch tres "drei", color "Farbe"). Die einzelnen Raynaud-Anfälle können durch niedrige Außentemperaturen, Arbeiten im kalten Wasser, aber auch durch emotionalen Stress ausgelöst werden.
Ein Raynaud-Phänomen kann auch im Rahmen anderer Erkrankungen und sogar ganz ohne erkennbare Ursache auftreten. Grundsätzlich sollte immer eine systemische Sklerodermie ausgeschlossen werden, wenn ein Patient über Raynaud-Anfälle berichtet.
Wie äußert sich eine systemische Sklerodermie an der Haut?
Wenn die Raynaud-Anfälle über einen längeren Zeitraum wiederkehren, werden die Gefäße der Finger schließlich dauerhaft geschädigt, und die Haut entzündet sich. Dies macht sich durch eine ständige Schwellung der Finger, der Hände und der Unterarme bemerkbar. In gleicher Weise können Zehen, Füße und Unterschenkel betroffen sein. Der Arzt spricht hier vom Stadium oedematosum der systemischen Sklerodermie (griechisch oidema "Schwellung"). Im Laufe der Zeit verhärtet und verdickt sich die Haut (Stadium sclerosum); man spricht dann auch von einer Sklerodaktylie (griechisch skleros "hart", daktylos "Finger", "Zehe"). Da die Haut gleichzeitig schlecht durchblutet ist, sieht sie wachsartig glatt und blass aus. Die Verhärtung der Haut kann die Beweglichkeit der Gelenke einschränken: Es bilden sich Kontrakturen an den Fingergelenken, seltener auch an den Zehengelenken.
In schweren Fällen kann ein Gewebsschwund (Atrophie; griechisch atrophia "Verkümmerung") des Unterhautfettgewebes hinzukommen. Dann sehen die Endglieder der Finger zugespitzt aus (sogenannte Madonnenfinger). Das sprichwörtliche "Fingerspitzengefühl", das für feinmotorische Tätigkeiten so wichtig ist, geht verloren. Für einen Betroffenen kann es schwierig oder gar unmöglich werden, sich Hemd oder Bluse zuzuknöpfen. Wenn die schlecht durchblutete Haut an den Fingerspitzen abstirbt, kommt es zu kleinen Wunden (Ulzerationen), die sehr stark schmerzen und ohne Behandlung monate- bis jahrelang bestehen können. Gelegentlich treten in Haut oder Unterhautfettgewebe der Extremitäten umschriebene Kalkeinlagerungen auf (Calcinosis cutis).
Bei einer systemischen Sklerodermie verhärtet sich die Haut typischerweise nicht nur an den Extremitäten, sondern auch im Gesicht. Dann verschwinden die feinen Fältchen, die sich im Laufe des Lebens gebildet haben, allmählich wieder. Der Betroffene wirkt auf eigenartige Weise verjüngt und hat Schwierigkeiten dabei, seinen Gefühlsregungen durch mimische Bewegungen Ausdruck zu verleihen. Er kann den Mund nicht mehr so weit öffnen wie zuvor und hat Schwierigkeiten beim Essen und beim Zähneputzen. Selbst das Zungenbändchen, welches die Zunge am Mundboden festhält, verkürzt und verdickt sich (Frenulumsklerose). Eine Verhärtung der Haut am Oberkörper kann die Atembewegungen erschweren.
Wie äußert sich eine systemische Sklerodermie im Magen-Darm-Trakt?
Von allen inneren Organen ist die Speiseröhre (Ösophagus) am häufigsten von der systemischen Sklerodermie betroffen: Bei mehr als 60 Prozent der Patienten ist die Speiseröhre verhärtet, erweitert und unbeweglich. Der Begriff "Ofenrohrstarre" beschreibt diesen Zustand anschaulich. Weil die Muskulatur des Ösophagus die zerkauten Speisen nicht mehr gezielt in Richtung Magen bewegen kann, leiden die Betroffenen typischerweise an Schluckbeschwerden (Dysphagie).
Häufig funktioniert auch der Schließmuskel zwischen Speiseröhre und Magen nicht mehr richtig. Infolge dessen kann der saure Mageninhalt in die Speiseröhre fließen. Der Arzt spricht dann von einem gastroösophagealen Reflux, auch Refluxkrankheit genannt.
Ähnlich wie in der Speiseröhre kann sich auch im Magen das Bindegewebe verhärten. Weil sich die Magenwand dann nicht mehr ausreichend dehnen und bewegen kann, kommt es nach den Mahlzeiten oft zu Völlegefühl oder Übelkeit. Entsprechende Veränderungen im Darm können zu Verstopfung, aber auch zu Durchfall führen. Wenn die Nahrungsstoffe durch die verdickte Darmwand nicht mehr in vollem Umfang in die Blutbahn aufgenommen werden können, ist ein ungewollter Gewichtsverlust die Folge.
Wie äußert sich eine systemische Sklerodermie an Lunge und Herz?
Normalerweise ist die Bindegewebsschicht, die zwischen den luftgefüllten Lungenbläschen (Alveolen) und den feinen Blutgefäßen der Lunge liegt, sehr dünn. Diese Strecke müssen die lebenswichtigen Sauerstoffmoleküle zurücklegen, indem sie sich durch das Gewebe ausbreiten (diffundieren). Daher wird die dünne Bindegewebsschicht auch Diffusionsstrecke genannt. Wenn sich hier im Rahmen einer systemischen Sklerodermie vermehrt Bindegewebsfasern ablagern (Lungenfibrose), wird das Lungengewebe steifer und dicker, und die Diffusionsstrecke wird länger. Dann kommt weniger Sauerstoff im Blut an als beim Gesunden. Atemnot (Dyspnoe), vor allem bei körperlicher Anstrengung, und Husten sind die Folge.
Der bindegewebige Umbau des Lungengewebes kann den Blutdruck innerhalb der Lunge ansteigen lassen. Der Arzt spricht dann von einer pulmonalen arteriellen Hypertonie, abgekürzt PAH (lateinisch pulmo "Lunge"). Auch eine direkte Schädigung der kleinen Schlagadern (Arterien) der Lunge im Rahmen der systemischen Sklerodermie kann zu einer PAH führen. Dann nimmt die körperliche Leistungsfähigkeit allmählich ab, und die Betroffenen leiden an Atemnot oder gar an Schwindel, sobald sie sich anstrengen.
Der hohe Druck in den Schlagadern der Lunge belastet die Muskulatur der rechten Herzkammer. Langfristig kann diese Rechtsherzbelastung zu einer Schwäche der rechten Herzkammer (Rechtsherzinsuffizienz) führen.
Außerdem können sich im Rahmen der systemischen Sklerodermie vermehrt Kollagenfasern in allen Bereichen des Herzmuskels (Myokard) ablagern – nicht nur in der rechten Herzkammer, sondern auch in der linken Herzkammer und in den beiden Herzvorhöfen. Der Arzt spricht dann von einer Myokardfibrose. Da der Herzmuskel nun weniger leistungsfähig ist, tritt eine Herzschwäche (Herzinsuffizienz) auf.
Neben einer Herzschwäche kann die Ablagerung von Kollagenfasern im Herzmuskel verschiedene Arten von Herzrhythmusstörungen verursachen. Die bindegewebig umgebauten Bereiche leiten den elektrischen Strom deutlich schlechter als der gesunde Herzmuskel und behindern somit die Ausbreitung von elektrischen Impulsen innerhalb des Herzens.
Wie äußert sich eine systemische Sklerodermie an den Nieren?
Wenn eine systemische Sklerodermie die kleinen Blutgefäße innerhalb der Nieren in Mitleidenschaft zieht, kann sich die Ausscheidungsfunktion der Nieren verschlechtern (Niereninsuffizienz): Wasser und Mineralsalze sowie Abbauprodukte des körpereigenen Stoffwechsels wie Kreatinin und Harnstoff sammeln sich im Körper an, und der Blutdruck steigt. Die Betroffenen leiden an Kopfschmerzen, Unwohlsein und Wasseransammlungen (Ödemen) an den Unterschenkeln.
Wie äußert sich eine systemische Sklerodermie am Bewegungssystem?
Im Verlauf einer systemischen Sklerodermie kommt es gelegentlich zu einer Entzündung von Sehnenscheiden (Tendosynovitis), Gelenken (Arthritis) oder Teilen der Skelettmuskulatur (Myositis). Bei einer Myositis schmerzen die betroffenen Muskeln, und ihre Kraft lässt nach.
Welche Verlaufsformen gibt es?
Bei der limitierten systemischen Sklerodermie ist die Verhärtung der Haut auf Hände, Füße, Unterarme, Unterschenkel und eventuell das Gesicht begrenzt ("limitiert"). Das erste Krankheitszeichen ist typischerweise eine anfallsartig auftretende Durchblutungsstörung der Finger oder Zehen (Raynaud-Phänomen). Ab dem ersten Raynaud-Anfall dauert es zumeist mehrere Jahre, bis sich die Haut spürbar verhärtet. Auch danach schreitet die Krankheit nur sehr langsam fort: Innere Organe werden oft erst nach jahre- oder jahrzehntelangem Verlauf in Mitleidenschaft gezogen.
Das CREST-Syndrom mit Calcinosis cutis (Verkalkungen in der Haut), Raynaud-Phänomen, Entzündung der Speiseröhre (englisch esophagitis), Sklerodaktylie (Verhärtung der Haut an den Fingern) und Teleangiektasien (erweiterten Äderchen, vor allem im Gesichtsbereich) ist eine Sonderform der limitierten systemischen Sklerodermie.
Bei der diffusen systemischen Sklerodermie entwickeln sich die Krankheitszeichen wesentlich schneller: Nach dem ersten Raynaud-Anfall dauert es in der Regel weniger als ein Jahr, bis erste Verhärtungen der Haut spürbar sind. Diese entstehen in umgekehrter Reihenfolge wie bei der limitierten systemischen Sklerodermie: Zuerst ist der Oberkörper betroffen, dann das Gesicht, und schließlich die Hände und Füße. Innere Organe werden häufig schon wenige Jahre nach Krankheitsbeginn in Mitleidenschaft gezogen.
Patienten mit undifferenzierter systemischer Sklerodermie leiden an Raynaud-Anfällen, ständig geschwollenen Fingern und pulmonaler arterieller Hypertonie. Die Verhärtung der Haut, die für die systemische Sklerodermie sonst so typisch ist, kann bei dieser Form der Krankheit fehlen.
Bei den Sklerodermie-Overlap-Syndromen (englisch overlap "Überlappung") treten typische Krankheitszeichen einer systemischen Sklerodermie in Kombination mit Symptomen einer weiteren Autoimmunerkrankung auf. Diese können zum Beispiel eine erhöhte Lichtempfindlichkeit und eine ausgeprägte Entzündung der kleinen Nierengefäße wie beim systemischen Lupus erythematodes sein, Muskelschmerzen und -schwäche aufgrund einer Entzündung der Muskulatur wie bei der Dermatomyositis beziehungsweise Polymyositis oder starke Mundtrockenheit wie beim Sjögren-Syndrom.



