Glaukom (grüner Star) - Diagnose
Augenärzte empfehlen Check-up
Da sich ein Glaukom häufig erst bemerkbar macht, wenn es bereits weit fortgeschritten ist, ist die Früherkennung wichtig. Das bedeutet: Ab dem Alter von 40 Jahren sollte der Augeninnendruck normalerweise alle drei Jahre kontrolliert werden.
Ist ein Glaukom in der Familie bekannt, wird die Vorsorge schon ab 35 Jahren und auf jeden Fall in kürzeren Abständen, zum Beispiel jährlich, empfohlen. Dies gilt auch, wenn jemand einen Diabetes hat oder ein Auge schwerer verletzt oder entzündet war.
Die Früherkennungsuntersuchung umfasst einen Sehtest, die Messung des Augeninnendrucks (Tonometrie) und die Augenspiegelung zur Überprüfung der Netzhaut und des Sehnervenkopfes (der Papille). Das ist die Stelle, an der der Sehnerv in das Auge eintritt. Manchmal sind noch weitere Untersuchungen nötig, um eine sichere Diagnose zu stellen (siehe unten).
Glaukom-Früherkennung als entscheidende Maßnahme zur Erhaltung des Sehvermögens gehört allerdings nicht zu den kostenlosen Vorsorgeuntersuchungen. Sie wird als sogenannte individuelle Gesundheitsleistung (IGeL) von den Augenärzten angeboten. Liegt ein Glaukom vor, werden alle Basisuntersuchungen und Behandlungsmaßnahmen von den Krankenkassen bezahlt.
Sehtest
Auch wenn ein Glaukom das Sehvermögen erst spät beeinträchtigt, so ist ein Sehtest grundsätzlich immer Bestandteil jeder augenärztlichen Untersuchung. Zum einen können auch andere Ursachen das Sehvermögen beeinflussen. Zum anderen erhöhen stärkere Kurz- oder Weitsichtigkeit das Glaukomrisiko.
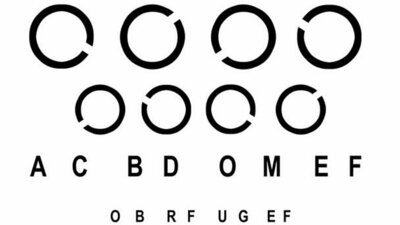
Beim Sehtest wird die Sehschärfe in der Ferne und Nähe geprüft. Die Messung erfolgt mit einem Gerät, das zum Beispiel Zahlen und Buchstaben in unterschiedlichen Größen auf eine Tafel projiziert oder auf einem Bildschirm präsentiert. Diese Sehzeichen gilt es zu lesen.
Der Wert 1,0 entspricht einem Sehvermögen von 100 Prozent. Ein normalsichtiges Auge hat einen unendlichen Fernpunkt, das heißt, es sieht auch entfernte Objekte noch scharf.
So funktioniert ein Sehtest:
Augeninnendruckmessung
Die Augeninnendruckmessung (Tonometrie) ist mit verschiedenen Verfahren möglich. Bei der routinemäßig angewandten Applanationstonometrie – Applanation bedeutet Abflachen – wird die Kontaktkraft gemessen, die ein Messkörperchen benötigt, um die Hornhaut so weit abzuflachen, dass eine Fläche mit einem Durchmesser von etwa drei Millimetern entsteht. Dann ist der Punkt erreicht, bei dem der Auflagedruck dem Druck im Inneren des Auges entspricht. Die Messung wird allerdings maßgeblich von den individuellen Größenverhältnissen im Auge, vor allem der Hornhautdicke, beeinflusst. Sie schwankt von Mensch zu Mensch, wobei der durchschnittliche Normalwert für die Hornhautdicke 0,55 Millimeter beträgt. Die Hornhaut wird bei dem Verfahren zunächst kurz durch Augentropfen betäubt.
Oftmals ist die Hornhaut aber etwas dünner und der gemessene Augeninnendruck dann zu niedrig. Er muss in diesem Fall rechnerisch nach oben korrigiert werden. Bei einer kräftigeren Hornhaut ist es genau umgekehrt. Der Augenarzt protokolliert sowohl den gemessenen Ausgangsdruck als auch den korrigierten Wert. Die Hornhautdicke kann beispielsweise anhand einer sogenannten Pachymetrie mittels Ultraschall oder Laser bestimmt werden (der Wortanteil pachy- stammt aus dem Griechischen und bedeutet dick, breit).
Inzwischen wird häufiger ein modernes technisches Verfahren namens Pascal-Tonometrie (auch: dynamische Kontur-Tonometrie) zur Augendruckmessung angeboten. Vorteil: Es misst den Druck direkt, unabhängig von der Hornhautdicke. Der gemessene Wert muss deshalb nicht korrigiert werden. Das Verfahren ist allerdings keine Standardleistung, sondern ebenfalls selbst zu bezahlen (IGeL).
Die Non-contact-Tonometrie (NCT), ein weiteres Verfahren zur Messung des Augeninnendrucks, ist berührungs- und schmerzfrei. Die Abflachung erfolgt durch einen Luftstoß. Dabei entsteht ein Reflexbild, das zur Messung herangezogen wird. Vorteilhaft ist hier, dass die örtliche Betäubung entfallen kann und die Infektionsgefahr mangels Berührung geringer ist. Es handelt sich um eine orientierende Messung, die ungenauer als die oben genannten Verfahren ist und nicht zur Verlaufskontrolle oder Ersteinstellung eines Glaukoms verwendet werden sollte.
Welche Werte sind verdächtig?
Wenn wiederholt ein Druck über 21 mmHg gemessen wird, kann, muss aber nicht ein Glaukom vorliegen. Weitere Auskunft kann ein Tagesdruckprofil mit Messungen im Abstand von drei Stunden geben. Schwankungen von über 5 mmHg innerhalb eines Tages sind relativ typisch für ein primäres Offenwinkelglaukom. Auch ein Druckunterschied in derselben Größenordnung zwischen beiden Augen ist relevant. Da der Sehnerv aber auch schon bei einem Druck um 21 mmHg oder darunter geschädigt sein kann, ist eine Augenspiegelung zur genaueren Beurteilung unerlässlich.
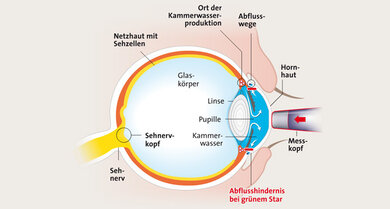
Messung des Augeninnendrucks (Applanationstonometrie; schematisch; siehe Text oben)
© W&B/Dr. Ulrike Möhle
Augenspiegelung: Sehnerv im Fokus
Bei der Augenspiegelung (Funduskopie, Ophthalmoskopie) handelt es sich um die Schlüsseldiagnostik des Glaukoms. Auf diesem Wege kann der Augenarzt die Netzhaut einsehen und beurteilen. Er überprüft vor allem die Gefäße, also Netzhautarterien und Venen, den Sehnervenkopf (Papille) und den gelben Fleck (sogenannte Makula lutea), die Stelle des schärfsten Sehens. Diese wichtigen Strukturen am Augenhintergrund kann der Augenarzt mittels einer speziellen Lupe bei der sogenannten indirekten Ophthalmoskopie am Spaltlampenmikroskop betrachten (mehr dazu weiter unten: Abschnitt "Vertiefende Einblicke an der Spaltlampe").
Normalerweise präsentiert sich der Sehnervenkopf bei der Augenspiegelung als gelbe Scheibe mit einer kleinen, helleren Vertiefung in der Mitte. Eine größere Delle (Fachbegriff: Exkavation) wie auch Farb- und Formveränderungen der Papille sind krankhaft, zumindest aber bis zum weitgehenden Beweis des Gegenteils verdächtig auf ein Glaukom. Dabei gilt es immer auch gewisse individuelle Abweichungen zu berücksichtigen.
Ebenfalls krankheitsverdächtig sind zum Papillenrand hin verdrängte und abknickende Gefäße. Denn die Netzhautgefäße, die in der Mitte des Sehnervs verlaufen, treten normalerweise aus dem Zentrum der Papille in die Netzhaut ein beziehungsweise aus. Fehlt der Nervenfasersaum teilweise, so ist auch das ein krankhaftes Zeichen.
Vertiefende Einblicke an der Spaltlampe
Die Untersuchung mit dem zuvor schon erwähnten Spaltlampenmikroskop (kurz: Spaltlampe) rückt unter anderem die vorderen Augenabschnitte bis zum vorderen Drittel des Glaskörpers in den Blick des Augenarztes: also die Hornhaut und ihre Rückfläche, die Vorderkammer des Auges, die Augenlinse und einen Teil des dahinter liegenden, gelartigen, durchsichtigen Glaskörpers. Der Patient sitzt dabei vor dem Gerät, Kinn und Stirn werden gestützt und dann die Geräteoptik vom Augenarzt in Position gebracht.
Krankhafte Veränderungen des Gewebes im Kammerwinkel sind bei optischer Vergrößerung gut erkennbar. Um den reichlich versteckt zwischen Regenbogenhaut und Hornhautrückseite gelegenen Kammerwinkel ausreichend einsehen zu können, bedient sich der Augenarzt eines Gonioskopes. Das ist ein spezielles Linsen- beziehungsweise Spiegelglas, das auf die zuvor örtlich betäubte Hornhaut aufgesetzt wird. Das Kontaktglas gibt es auch mit mehreren, speziellen Spiegeln, um (indirekt) die Netzhaut am Augenhintergrund zu betrachten.
! Info:Mithilfe der Spaltlampe kann der Augenarzt also in einem Arbeitsgang die Netzhaut nebst Sehnervenkopf und den Kammerwinkel beurteilen.
Untersuchung mit der Spaltlampe
Wichtig für die Verlaufskontrolle: Gesichtsfeldmessungen
Ist es durch ein Glaukom zu Ausfällen im Gesichtsfeld gekommen, sind Gesichtsfelduntersuchungen der entscheidende (und erstattungsfähige) Parameter für die Verlaufskontrolle. Die Gesichtsfeldmessung (Perimetrie) erfasst sozusagen den gesamten "Gesichtskreis". Aus den Messergebnissen wird die Empfindlichkeit des Auges bezüglich der Wahrnehmung von Helligkeitsunterschieden grafisch dargestellt. Die Untersuchung geschieht computergesteuert. Beide Augen werden einzeln überprüft. Über einen halbkugelförmigen Bildschirm wird eine Serie unterschiedlich starker Leuchtpunkte gezeigt. Der Patient muss die Wahrnehmung jedes Mal per Knopfdruck bestätigen. Sein Auge soll dabei aber auf einen Fixpunkt in der Bildschirmmitte gerichtet bleiben. Wird ein Leuchtpunkt nicht gesehen, so registriert der Computer dies und bietet anschließend die nächsthöhere Leuchtpunktstärke an.
Das Untersuchungsverfahren erfordert eine gute Konzentration beim Patienten. Darin liegt auch eine gewisse Fehleranfälligkeit. Um diese möglichst gering zu halten, werden fehlerhafte Passagen nochmals wiederholt.
Regelmäßige Kontrollen des Sehnervenkopfes und Gesichtsfeldes sind besonders auch bei Betroffenen mit PEX-Glaukom (siehe unten; mehr dazu außerdem im Kapitel "Glaukom: Ursachen, Risikofaktoren") unerlässlich. Wichtig ist zudem, dass die Patienten wegen einer möglichen Gefäßbeteiligung auch von einem Facharzt für Innere Medizin mitbetreut werden. Hier spielt zum Beispiel die genauere Kontrolle des Blutdrucks (24-Stunden Blutdruckmessung) eine wichtige Rolle.
Wie erkennt der Augenarzt ein PEX-Glaukom?
Deutlich erhöhte Druckwerte, besonders an einem Auge, und schwankende Druckwerte bei wiederholten Messungen (Tagesprofil) begründen einen Ausgangsverdacht. Die eingehende Untersuchung des Auges am Spaltlampenmikroskop (siehe oben) lässt bei erweiterter Pupille die typischen Ablagerungen auf der Vorderfläche der Linsenkapsel erkennen. Häufig lässt sich die Pupille des betroffenen Auges nicht gut medikamentös erweitern.
Ablagerungen im Kammerwinkel werden mithilfe der Gonioskopie entdeckt. Außerdem kommen die weiter oben aufgeführten Untersuchungen der Hornhautdicke und des Sehnervenkopfes zum Einsatz.
Digital unterstützte bildgebende Verfahren
Mittels Scanning-Laser-Tomografie kann der Sehnervenkopf (die Papillenoberfläche) digital dreidimensional kartiert und die Größe sowie der Randsaum der Papille beurteilt werden. Mit dieser Untersuchungstechnik lässt sich frühzeitig eine Verdünnung des Sehnerven-Faserbündels und eine vergrößerte Delle oder Exkavation der Papille (siehe oben) als typische Glaukomzeichen quantifizieren.
Ein in diesem Zusammenhang häufig eingesetztes Gerät heißt Heidelberg(er) Retina Tomograph (abgekürzt HRT). Es tastet den Augenhintergrund mit einem Laserstrahl schwacher Intensität Zeile für Zeile an Millionen Messpunkten ab. Das reflektierte Licht wird von einem Detektor aufgenommen, elektronisch zu dreidimensionalen Bildern verarbeitet und ausgewertet, nachdem der untersuchende Arzt die Begrenzung des Sehnervenkopfes auf dem Computerbild markiert hat. Die Messung erfolgt an beiden Augen dreifach, um die individuelle Schwankungsbreite der Messwerte zu dokumentieren. Dies ist bei späteren Verlaufskontrollen vorteilhaft.
Vergleichbare Untersuchungsverfahren sind die Scanning-Laser-Polarimetrie (GDx) und die Optische Kohärenz-Tomografie (OCT) – beides Methoden, mit denen die Schichtdicke und räumliche Verteilung der Nervenfasern im Sehnervenkopf bestimmt werden kann. Die OCT verwendet ebenfalls schwaches Laserlicht und liefert Schnittbilder des untersuchten Gewebes, ähnlich Ultraschall-Bildern.
Alle drei genannten Methoden dienen zur Verlaufskontrolle im Frühstadium eines Glaukoms. Sie sind wertvolle Entscheidungshilfen, wenn es darum geht, mit der Therapie des Glaukoms zu beginnen. Leider werden sie derzeit nicht von den Krankenkassen erstattet, sondern gehören wiederum zu den sogenannten individuellen Gesundheits- beziehungsweise Selbstzahlerleistungen (IGeL, siehe oben).