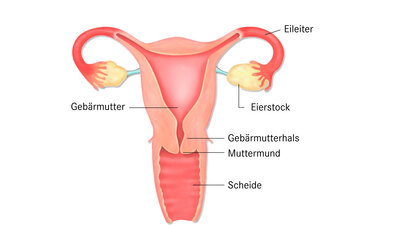
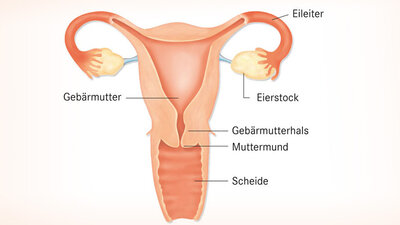
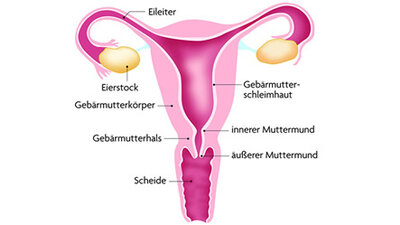
Ausfluss bei der Frau - Scheideninfektionen (Kolpitis, Vulvovaginitis)
Bakterielle Vaginose
Symptome: Der Ausfluss ist deutlich stärker als üblich, farblos bis gräulichund riecht unangenehm fischartig. Er ist oft dünnflüssig oder schaumig. Juckreiz und Brennen im Intimbereich, Schmerzen beim Wasserlassen und beim Sex können dazukommen. Beschwerden können aber auch fehlen.
Ursache: Sehr oft sind bei einer bakteriellen Vaginose Bakterien mit dem Namen Gardnerella vaginalis Ursache für einen Ausfluss. Auch weitere Mikroorganismen können auftreten. Häufig lassen sich mehrere Bakteriengruppen gleichzeitig in krankmachender Überzahl nachweisen.
Diagnose: Der Frauenarzt wird nach einem Vorgespräch die Scheide untersuchen, eine Sekretprobe entnehmen, den Säuregrad (ph-Wert) des Sekrets bestimmen (Normalbereich: etwa 3,8 bis 4,4) sowie den Ausfluss analysieren. Im Mikroskop sind die Erreger oft schon zu erkennen. Wenn erforderlich erfolgen weitere Laboruntersuchungen.
Therapie: Je nach Diagnose und Beschwerden können bestimmte Antibiotika zum Einsatz kommen, in erster Linie in Form von Tabletten zum Einnehmen (es gibt unterschiedliche Einnahmeschemata), in der Schwangerschaft mit entsprechenden Vaginaltabletten oder Vaginalcreme. Nach der Erstbehandlung kann der Arzt Milchsäurepräparate (zum Beispiel Scheidenzäpfchen mit Lactobazillen oder vergleichbare Zubereitungen) verordnen, die helfen, das angegriffene Scheidenmilieu zu verbessern. Dazu trägt auch eine veränderte Intimpflege bei (siehe Kapitel "Therapie und Selbsthilfe"). Bei Wiederauftreten der Dysbiose wird der Frauenarzt die Antibiotika über eine längere Dauer verordnen und eine Mitbehandlung des Partners prüfen.
Chlamydien
© Mauritius/Phototake
Entzündungen der Geschlechts- und Harnorgane durch Chlamydien
Symptome: Das Tückische an einer Chlamydieninfektion ist, dass sie bei Frauen auch ohne deutliche Beschwerden ablaufen kann. Ein Hinweis kann es sein, wenn der männliche Partner einen brennenden, eitrigen Ausfluss hat. Bei häufig wechselnden Partnern ist es natürlich schwierig, solchen Anzeichen nachzugehen, außerdem kann die Ansteckung schon länger zurückliegen. Krankheitszeichen bei der Frau ist manchmal ein vermehrter Ausfluss, der auch leicht blutig und mit Unterleibsschmerzen oder Zwischenblutungen verbunden sein kann.
Ursache: In die Reihe der sexuell übertragbaren Krankheiten (STI, engl. sexually transmitted infections) gehören Infektionen mit einer Bakterienart namens Chlamydien. Sie finden sich häufig bei bakteriell infiziertem Ausfluss. Chlamydien siedeln in den Zellen und greifen die Schleimhäute der Harn- und der inneren Geschlechtsorgane an. Zunächst befallen sie den Gebärmutterhals (Zervix uteri) und verursachen dort eine Entzündung (Zervizitis).
Die Folgen einer unbehandelten Chlamydieninfektion sind mitunter schwerwiegend. Dazu gehören Fehlgeburten oder Unfruchtbarkeit. Auch die Schleimhäute im Bereich der Augen können betroffen werden, beim Mann die Harnröhre, die Nebenhoden, die Prostata. Wichtig sind deshalb regelmäßige Untersuchungen beim Frauenarzt. Für junge Frauen bis zum 25. Lebensjahr gehört eine jährliche Vorsorgeuntersuchung (Chlamydien-Screening) zur Kassenleistung.
Diagnose: Wenn die Schleimhaut des Gebärmutterhalses entzündet ist, kann der Arzt dies bei der Scheidenuntersuchung feststellen. Unter dem Mikroskop sieht er in einer kleinen Probe viele Entzündungszellen. Der Erreger muss allerdings im Labor nachgewiesen werden. Das ist mit speziellen Untersuchungen an Abstrichmaterial möglich oder mit einer Gewebekultur.
Therapie: Die Infektion lässt sich meist sehr erfolgreich mit Antibiotika behandeln. Die Therapie sollte auch den Partner miteinbeziehen. Bei wechselnden Partnern ist ein Schutz durch Kondome (geschützter Sex, safer sex) unerlässlich.
Scheidenentzündungen bei Pilzinfektionen
Symptome: Das Scheidensekret ist weißlich und krümelig. Starkes Jucken, Brennen und Schmerzen sind weitere verdächtige Symptome. Die Schamlippen und der Scheideneingang sind mit fortschreitender Erkrankung gerötet und geschwollen, Brennen beim Wasserlassen kommt häufig hinzu. Etwa ein Viertel der betroffenen Frauen haben allerdings keine Beschwerden.
Ursache: Spross- und Hefepilze wie Candida albicans gehören zu den häufigsten Erregern von Entzündungen der Vulva und Vagina, also einer Vulvovaginitis, überhaupt. Es gibt noch weitere Hefepilzarten. Infektionen mit Candida werden unter dem Begriff Soor zusammengefasst (weitere Fachbegriffe hier: Soorkolpitis, vaginale Candidiasis). Hefepilze gehören zum normalen Keimspektrum in der Scheide, wo sie sich normalerweise mit den Milchsäurebakterien im Gleichgewicht befinden. Aber auch im Magen-Darm-Trakt sind sie heimisch. Kommen sie in krankhafter Häufung im Genitalbereich vor, sind oft hormonelle Schwankungen begünstigend. Schwangere sind besonders betroffen, auch Frauen in den Wechseljahren. Falsch verstandene Intimhygiene, etwa nach dem Stuhlgang Säubern in Richtung Scheide, kann ebenfalls verantwortlich sein.

Beheizter Pool, Whirlpool, Sanitäranlagen & Co.: Hier lauern oft Pilze
© iStock/webphotographeer
Weitere ursächliche Rollen spielen eine geschwächte Immunabwehr (auch durch eine das Immunsystem unterdrückende Therapie), Diabetes oder Stress. Häufige Schwimmbad- und Whirlpoolbesuche können die Ansteckungsgefahr erhöhen, vor allem da durch die Feuchtigkeit die Haut im äußeren Genitalbereich aufweicht und dann weniger widerstandsfähig ist. Auch eine bereits bestehende sexuell übertragene Genitalinfektion kann vaginalen Pilzbefall begünstigen.
! Info: Scheidenpilz ist keine Geschlechtskrankheit. Er wird nicht nur beim Sex übertragen, sondern auch via Darmtrakt und bei unzureichender Hygiene (siehe nächster Absatz).
Diagnose: Neben den genannten Kennzeichen des Ausflusses und den zusätzlichen Beschwerden erkennt der Frauenarzt einen Soor an weißlich-grauen Belegen am Scheideneingang, an der Scheidenwand und eventuell am Gebärmutterhals. Auch ohne Beläge sind die Bereiche entzündlich gerötet. Diese Befunde können aber manchmal fehlen. Unter dem Mikroskop zeigt der Scheidenabstrich ab einer signifikanten Keimzahl schon die typischen Merkmale einer Candidabesiedlung. Bei Bedarf wird noch eine Kultur zur Absicherung der Diagnose angelegt.
Therapie: Die Behandlung erfolgt in der Regel mit Medikamenten, die gegen Hefepilze wirken (Antimykotika). Sie werden als Vaginalzäpfchen oder -tabletten (für die Scheide) und Cremes (für den äußeren Intimbereich) angewendet. Bei wiederholten Rückfällen werden sie als Tabletten eingenommen. Ferner sollten die betroffenen Frauen keine Tampons verwenden, solange die Entzündung anhält, keine Scheidenspülungen vornehmen und Wäsche, Handtücher und Waschlappen täglich wechseln. Der Partner sollte bei den ersten Anzeichen der Infektion mitbehandelt werden (örtliche Therapie). Die Betroffenen sollten sich während der Behandlung durch Kondome beim Sex schützen.
! Achtung:Einige örtlich wirkende Pilzmittel können Kondome beschädigen.
Scheidenentzündungen durch Trichomonaden
Symptome: Die Betroffenen haben starken, eher dünnflüssigen Ausfluss, der gelblich bis bräunlich oder grünlich ist und scharf riecht. Dazu kommen Jucken und Brennen, eine gerötete Vagina. Die Entzündung kann auf die Harnröhre übergreifen und verursacht Brennen oder Schmerzen beim Wasserlassen. Es gibt auch symptomlose Verläufe.
Ursache: Infektionen mit dem Erreger Trichomonas vaginalis zählen zu den sexuell übertragbaren Krankheiten (mithin die häufigste sexuell übertragene Infektion weltweit). Eine Frau kann sich aber auch auf anderem Wege eine Trichomonaden-Infektion (Trichomoniasis) zuziehen. Der Erreger ist ein Parasit, der oft im Scheidensekret vorkommt, auch ohne Beschwerden zu verursachen. Sehr häufig sind Trichomonaden jedoch der Grund für Scheidenentzündungen, oder sie finden sich als Begleitkeim einer bakteriellen Vaginose (siehe oben). Denn nicht selten sind zusätzlich noch andere Bakterien präsent oder auch Pilze, die dann ihrerseits für bestehende Beschwerden verantwortlich sein können.
Diagnose: Die Beschaffenheit des Vaginalsekrets und die Entzündungszeichen in der Scheide geben dem Frauenarzt erste Hinweise. Eine mikroskopische Untersuchung des Sekretabstrichs zeigt dem Arzt etwa die einzelligen Parasiten (sogenannte Geißeltierchen oder Flagellaten).
Therapie: Die Infektion lässt in den meisten Fällen sehr erfolgreich mit Medikamenten gegen Parasiten (Nitroimidazolderivate wie Metronidazol) behandeln. Die Mittel werden entweder lokal angewendet oder oral eingenommen, also in Tablettenform geschluckt.
! Wichtig: Gleichzeitige Behandlung des Partners, Therapiekontrollen beim Arzt, geschützter Sex.
Scheidenentzündungen durch Viren: Genitalherpes
Häufige Erreger sind die Herpes-simplex-Viren.
Symptome: Die Erstinfektion äußert sich durch Rötungen und schmerzhafte Bläschen an Schamlippen und Scheideneingang. Ausfluss ist möglich. Häufig brennt und juckt es im entzündeten Bereich. Aus den Bläschen bilden sich kleine Geschwüre, die dann verkrusten und eintrocknen. Abgeschlagenheit, Fieber, Kopf- und Kreuzschmerzen sowie Schwellung von Lymphknoten im Leistenbereich können insbesondere bei der Erstinfektion dazukommen.
Ursache: Es gibt HS-Viren, die vornehmlich den Mundbereich angreifen und zu Lippenherpes führen (Herpes labialis), andere befallen den Genitalbereich und lösen unter anderem Scheideninfektionen aus. Der Herpes genitalis ist eine sehr weit verbreitete sexuell übertragbare Erkrankung. Nach einer ersten, oftmals allerdings auch unbemerkten Ansteckung im Genitalbereich verbleiben die Viren in rückenmarksnahen Nervenknoten, meist im Kreuzbereich (Sakralganglien), und können von da aus wieder in die hautnahen Nervenendigungen gelangen. Kennzeichnend sind dann typische Hautausschläge. Für eine solche erneute Aktivierung könnten eine Abwehrschwäche, zum Beispiel durch Aids oder eine Krebserkrankung, hormonelle Schwankungen oder andere, noch nicht geklärte Faktoren verantwortlich sein.

Ein virushemmendes Medikament kann die Beschwerden bei Genitalherpes abmildern
© Creatas/ RYF
Diagnose: Die typischen Entzündungszeichen mit Bläschen im Schambereich geben dem Arzt sichtbare Hinweise. Durch spezielle Nachweismethoden im Labor kann er den Erreger bei Bedarf sicher identifizieren. Bluttests auf Antikörper kommen nur bei besonderen Fragestellungen zum Einsatz.
Therapie: Eine Erkrankung durch HS-Viren lässt sich nicht ursächlich bekämpfen. Virenhemmende Medikamente (Virustatika) können jedoch die Vermehrung der Erreger und damit die Dauer und Schwere der Symptome verringern. Bei einem Genitalherpes werden sie meist in Tablettenform eingenommen. Bei häufigen Rückfällen ist möglicherweise eine Dauertherapie mit Tabletten über mehrere Monate angezeigt. Eine wichtige Rolle spielen Vorsorgemaßnahmen beim Geschlechtsverkehr, zum Beispiel auch, wenn ein Partner Lippenherpes hat, da dieser auf den Genitalbereich übergreifen kann.
Humane Papilloma-Viren (HPV): Bestimmte Typen können Gebärmutterhalskrebs auslösen
© Your Photo Today/All Medical
Humane Papilloma-Viren (Warzenviren) im Genitalbereich
Symptome: Zunächst verläuft die Infektion vielfach unbemerkt. Feigwarzen (Genitalwarzen, Kondylome) als beet-, polypen- oder auch tumorartige Neubildungen können mitunter vermehrten Ausfluss auslösen, der schleimig, manchmal auch blutig verfärbt sein kann. Oft fehlen jegliche Beschwerden. Warzen im äußeren Genitalbreich können aber optisch und mechanisch störend sein.
Ursache: Humane Papilloma-Viren sind für in der Regel harmlose Warzen an vielen Körperstellen verantwortlich. Frauen, die sich in der Genitalregion mit diesen Viren anstecken, haben anfangs meist keine Symptome. Nach einiger Zeit können sich sogenannte Feigwarzen im Genitalbereich bilden, allerdings nicht bei allen Betroffenen. Die Warzen bleiben unterschiedlich lange, manchmal bis zu Jahren, bestehen. Mitunter heilen sie auch spontan ab. Verantwortlich sind hier überwiegend sogenannte Niedrig-Risiko-HP-Viren.
Bestimmte riskante HP-Virentypen nisten sich in Zellen ein und führen zu Zellveränderungen. Diese können problemlos ausheilen oder aber entfernt werden. Bisweilen allerdings sind sie Ausgangspunkt für bösartige Tumoren im Genitalbereich, die sich oft erst viele Jahre später entwickeln können. Gefährdet sind hier vor allem der Gebärmutterhals, die Scheide, die Schamlippen oder auch der Anusbereich (siehe Kapitel "Ausfluss bei der Frau: Gutartige Tumoren, Krebs").

Krebsfrüherkennung: Ein Abstrich vom Gebärmutterhals wird auf Zellverändungen untersucht
© istock/Yuri Arcurs
Diagnose: Im Bereich der Schamlippen (Vulva) kann der Arzt die Diagnose bereits bei der Untersuchung als "Blickdiagnose" stellen. Flache Herde treten nach Betupfen mit verdünnter Essiglösung deutlicher hervor. Bei unklaren Befunden wird der Arzt eine Gewebeprobe untersuchen lassen. Was den Gebärmutterhals betrifft, sokann ein Abstrich-Test (Pap-Test) frühzeitig zeigen, ob dort Zellveränderungen vorhanden sind und, wenn ja, wie ausgeprägt. Sie können mit der Aktivität gefährlicher Virustypen verknüpft sein. Doch selbst wenn solche zusätzlich nachgewiesen werden (dafür gibt es spezielle HPV-Tests), ist das nicht unbedingt ein Grund, besorgt zu sein. Die Infektionen heilen oft von selbst ohne Folgen aus, besonders bei jüngeren Frauen.
Nur in der Minderheit der Fälle kommt es zu Gebärmutterhalskrebs. Da andererseits bei etwa 70 Prozent der Fälle von Gebärmutterhalskrebs insbesondere zwei riskante HPV-Stämme (die Typen 16 und 18) beteiligt sind, sollten Frauen, die einen dieser Virustypen in sich tragen, öfter Kontrollen durchführen lassen. So lassen sich Zellveränderungen rechtzeitig entdecken und gegebenenfalls behandeln. Liegt der Testwert in einem oberen Bereich, sind weitere Untersuchungen des Gewebes angezeigt.
Therapie: Meistens sind Feigwarzen harmlos und verschwinden auch von selbst wieder. Je nach Untersuchungsergebnis kann es der Arzt auch für notwendig halten, die Warzen zu entfernen. Das kann je nachdem, wie groß sie sind und wo sie sich befinden, durch Abtragung chirurgisch, mit Laser oder anderen Techniken in einem kleinen Eingriff geschehen. Zur lokalen Therapie trägt der Arzt manchmal auch bestimmte ätzende Lösungen auf. Es gibt außerdem örtliche Präparate zur Selbsttherapie, etwa Inquimod. Leider kehren die Warzen häufig zurück. Auch Polypen wird der Arzt beseitigen, nicht ohne das Gewebe genauer untersuchen zu lassen.
Wichtig ist es für infizierte Frauen, zusätzlich ihr Scheidenmilieu zu verbessern, Stress abzubauen und ihr Immunsystem durch eine gesunde Lebensweise zu stärken.
! Wichtig: Die HPV-Impfung schützt vor den wichtigsten möglichen Krebserregern. Empfohlen wird sie derzeit von der Ständigen Impfkommission für Mädchen und Jungen im Alter von 9 bis 17 Jahren. Falls verpasst, sollte sie so früh wie möglich, jedenfalls bis zum Alter von 17 Jahren, nachgeholt werden. Für Mädchen ist die Kostenübernahme durch die Krankenkassen geregelt. Für Jungen ist das auf dem Wege; Eltern sollten sich in der Übergangszeit mit der Krankenkasse absprechen. Auch nach einer Konisation des Gebärmutterhalses bei jungen Frauen wegen höhergradiger Gewebeveränderungen (sogenannte Postkonisationsprophylaxe) wird die Impfung empfohlen.
Spätestens bis zum 18. Lebensjahr sollten verpasste Impfungen aufgeholt worden sein. Die Impfung kann die Vorsorge durch regelmäßige Kontrolluntersuchungen jedoch keinesfalls ersetzen. Das heißt: Die ab dem Alter von 20 Jahren vorgesehenen kostenlosen Krebsfrüherkennungsuntersuchungen beim Frauenarzt unbedingt wahrnehmen. Mehr dazu und zum Thema Krebsvorstufen am Gebärmuttterhals wiederum im Kapitel "Ausfluss bei der Frau: Gutartige Tumoren, Krebs" in diesem Beitrag.
Klassische Geschlechtskrankheiten – Gonorrhö und Syphilis
Symptome: Ein eitriger, gelblich-grünlicher Ausfluss verbunden mit Brennen beim Wasserlassen, Rötungen, schmerzhaften Schwellungen am Scheideneingang können auf eine Gonorrhö hinweisen. Anzeichen für eine Erstinfektion mit Syphilis ist ein wässriges Knötchen und später Geschwür, das am Scheideneingang, den Schamlippen oder der Klitoris auftreten kann. Schwellungen und Rötungen im umgebenden Bereich kommen dazu.
Ursache: Die klassischen Geschlechtskrankheiten, die bis zum Jahre 2000 meldepflichtig waren, sind Gonorrhö (Tripper), Syphilis oder Lues (harter Schanker), Ulcus molle (weicher Schanker) und das Lymphogranuloma venereum. Syphilisfälle sind nur noch anonym zur allgemeinen Datenerhebung zu melden oder, wenn sich die Erkrankten nicht behandeln lassen. Meistens werden diese Krankheiten durch ungeschützten Geschlechtsverkehr übertragen. Infektionen wie jene mit dem HI-Virus (falls nicht frühzeitig behandelt: Aidskrankheit) oder Hepatitis B werden zwar unter anderem auch sexuell übertragen, die Symptome betreffen aber überwiegend nicht die Genitalorgane.
Die häufigste klassische Geschlechtskrankheit ist die Gonorrhö (Tripper), vor allem unter jungen, sexuell aktiven Leuten. Sie wird durch Bakterien namens Gonokokken (Neisseria gonorhroeae) verursacht. Diese befallen vor allem die Schleimhäute im Blasen- und Genitalbereich. Unfruchtbarkeit kann eine der Folgen einer unbehandelten Gonorrhö sein.
Syphiliserkrankungen sind Mitte des 20. Jahrhunderts in Deutschland deutlich zurückgegangen, dank Aufklärung und guter Behandlungsmöglichkeiten, aber in den letzten Jahrzehnten wieder angestiegen, auch im Zuge von Infektionen mit dem HI-Virus (HIV und Aids). Die Krankheit verläuft in drei typischen Stadien und kann schwerwiegende gesundheitliche Auswirkungen mit sogar tödlichem Ausgang haben, wenn sie nicht behandelt wird. Die beiden anderen oben genannten Geschlechtskrankheiten sind in Mitteleuropa eher selten.

Ein gutes Arzt-Patientenverhältnis ist für den Erfolg der Behandlung wichtig
© istock/SARINYAPINNGAM
Diagnose: Bei allen genannten Geschlechtskrankheiten geben die typischen Hautveränderungen und weitere Krankheitszeichen dem Arzt wichtige Hinweise für die Diagnose.
Gonorrhö: Durch eine mikroskopische Untersuchung des Abstrichs aus der Scheide beziehungsweise von den betroffenen Stellen lassen sich Gonokokken nach Anfärben feststellen. Den sicheren Nachweis liefert eine Bakterienkultur im Labor.
Syphilis: Auch hier kann mit einem speziellen mikroskopischen Verfahren der Erreger aus dem Sekret der Geschwüre bestimmt werden. Ein negativer Befund schließt die Infektion nicht aus. Zielführend sind Bluttests von Antikörpern gegen den Syphilis-Erreger (erst Suchtests, dann spezieller Bestätigungstest). Antikörpertests dienen auch zur Verlaufskontrolle der Behandlung.
Therapie: Sowohl Gonorrhö und Syphilis als auch die anderen beiden Geschlechtskrankheiten (Ulcus molle und Lymphogranuloma venereum) sind mit Antibiotika gut zu behandeln. Entscheidend für den Rückgang dieser Krankheiten ist neben einer konsequenten Behandlung der Erkrankten die Vorbeugung durch geschützten Geschlechtsverkehr und weitere Schutzmaßnahmen, wie sie auch für andere sexuell übertragbare Krankheiten wie HIV-Infektion/Aids gelten, unter anderem Partnerbehandlung.