Augenschmerzen - Ursachen am Auge

Sehfehler können nicht nur verschwommene Buchstaben, sondern auch Augenschmerzen verursachen.. Eine korrekt angepasste Sehhilfe sorgt wieder für Durchblick
© W&B/Martin Ley
Es gibt zahlreiche Schmerzursachen am Auge
Überwiegend liegt es am Auge selbst, wenn es schmerzt und der Betroffene sich womöglich mit weiteren Augenbeschwerden herumplagt. In diesem Kapitel geht es um Themen wie:
- Sehfehler, zum Beispiel Weitsichtigkeit, Alterssichtigkeit, Heterophorie / Asthenopie
- Falsche Brille; Kontaktlinsen
- Glaukomanfall, Winkelblockglaukom
- Liderkrankungen und Tränendrüsenerkrankungen, etwa einwärtsgedrehtes Lid, Lidentzündungen, Tränendrüsenentzündung, Tumore der Tränendrüse
- Hornhautprobleme wie Hornhautentzündung, Hornhautgeschwür
- Entzündungen der mittleren Augenhaut (Uvea: Uveitis beziehungsweise Iritis, Iridozyklitis)
- Endophthalmitis
- Entzündungen der Lederhaut und der Augenkapsel (Episkleritis, Skleritis, Tenonitis)
- Augentumore (mehr dazu im Kapitel "Ursachen in der Augenhöhle")
Sehfehler: Überanstrengte Augen können weh tun, Kontaktlinsen auch ...
Sehfehler verschlechtern in unterschiedlicher Weise das Sehen. Manchmal sind die Augen ständig überanstrengt, brennen und schmerzen.
- Weitsichtigkeit und Alterssichtigkeit machen bekanntlich Probleme beim "Nah-Sehen", also zum Beispiel beim Lesen. Wer als alterssichtiger Mensch zuvor normalsichtig war, kann weiterhin gut in der Ferne sehen, hat aber in der Nähe Schwierigkeiten. Werden Weitsichtige alterssichtig, sehen sie auch in der Ferne nicht mehr scharf. Ohne Korrektur liest es sich nicht nur schlecht, die Augen werden auch oft überanstrengt.
Symptome: Dann ermüden die Augen schnell und brennen, häufig kommt es auch zu Kopfschmerzen. Alterssichtigkeit macht sich etwa ab Mitte 40 bemerkbar. Bei höhergradiger Weitsichtigkeit ist das Risiko eines Glaukomanfalls beziehungsweise Winkelblockglaukoms (siehe unten) erhöht.

Schreibtischarbeit ohne Ende kann die Augen strapazieren
© Jupiter Images GmbH/BrandXPictures
- Akkomodationskrampf: Wenn der Akkomodationsmuskel (Ziliarmuskel) pausenlos angespannt wird, kann er sich mitunter verkrampfen. Passieren kann das zum Beispiel bei intensiver Naharbeit wie stundenlangem Lesen. Aber auch beim Glaukom (grüner Star), bei überkorrigierter Kurzsichtigkeit, bei Infektionskrankheiten und Vergiftungen, bei seelischen Belastungen oder nach Augenverletzungen kann der Ziliarmuskel sich anhaltend verspannen.
Symptome: Ein Akkomodationskrampf führt zu Augenschmerzen, engen Pupillen und unscharfem Sehen. - Heterophorie bedeutet verdecktes (latentes) "Schielen". Die für die Stellung der Augen zuständigen Augenmuskeln arbeiten nicht völlig im Gleichschritt. Dadurch weichen die Sehachsen beider Augen etwas voneinander ab. Das Gehirn kann die Seheindrücke bis zu einem bestimmten Punkt trotzdem zu einem einheitlichen Bild verschmelzen, sodass noch keine Doppelbilder entstehen. Die leichte Abweichung ist nahezu normal: Sie kommt bei vielen Menschen vor, der Sehvorgang stellt sich ab der Geburt darauf ein, nur wenige Betroffene, meist Kinder, haben Probleme.
Meistens treten keine Beschwerden auf (Normophorie).
Symptome: Manchmal müssen sich die Augen übermäßig anstrengen, und es kommt im Laufe des Tages zu Kopfschnmerzen, Augenbrennen oder -schmerzen, geröteten, tränenden Augen, eventuell auch Verschwommensehen oder Doppelbildern (Asthenopie). Kinder können Leseschwierigkeiten haben und in der Schule in Rückstand geraten. Irrtümlicherweise wird mitunter eine Lese- und Schreibschwäche (Legasthenie) als Grund vermutet.
Ob nur eine Asthenopie dahintersteckt, lässt sich problemlos in einer auf Sehschwäche bei Kindern ausgerichteten Augenarztpraxis feststellen. Mit orthoptischen Übungen (Sehschule), eventuell auch einer vorübergehend getragenen Sehhilfe lässt sich das Problem meist in den Griff bekommen.
Gelegentlich liegt eine andere Störung der Akkomodation zugrunde, zum Beispiel ein nicht erkannter echter Sehfehler. Selten kann sich hinter einer Heterophorie eine krankhafte Ursache, etwa ein neurologisches Problem, verbergen. Dementsprechend sind dann womöglich weitere Beschwerden vorhanden. Die Ursache sollte ansonsten zunächst vom Augenarzt abgeklärt werden. Bei Bedarf zuieht er einen anderen Facharzt hinzu. - Kein Wunder: Auch eine falsch gewählte oder nicht korrekt angepasste Brille kann zu Sehproblemen,Augenbrennen oder -schmerzen führen.
Ungünstigen Einfluss haben da auch Faktoren wie intensive Bildschirmarbeit, trockene Raumluft und Klimaanlagen. Mitunter reagieren selbst normalsichtige Augen gereizt darauf. Ob wirklich alles stimmt, sollte man bei Beschwerden aber überpüfen lassen. - Kontaktlinsen sind nicht nur unsichtbare Sehhilfen, sondern bieten viele weitere Vorteile, etwa freie Sicht und zuverlässigen Sitz – auch beim Sport. Jedoch besteht bei manchen Linsentypen ein gewisses Risiko, dass die Hornhautoberfläche punktuell austrocknet, weil sie nicht genügend benetzt und belüftet wird. Dann kann sich eine Rauigkeit oder ein schmerzhafter Defekt (Erosion) auf der Hornhaut bilden. Eine Infektion dieser Schwachstelle mit Bakterien führt zur Entzündung (Keratitis), eventuell entsteht ein eitriges Geschwür (sogenanntes Ring-Ulkus) – ein Augen-Notfall! Wer Kontaktlinsen trägt und plötzlich massive Schmerzen am stark geröteten Auge bekommt, könnte sich zum Beispiel eine Akanthamöbenkeratitis eingehandelt haben. Akanthamöben sind weit verbreitete Parasiten – vom Erdreich über das Trinkwasser bis zur Schleimhaut in Nase und Rachen sind sie überall präsent. Schon kleine Nachlässigkeiten bei der Linsenpflege führen schnell zu Verunreinigungen und können die ernste Hornhautinfektion auslösen.
! Wichtig: Kontaktlinsen und Behälter gemäß Gebrauchsanleitung unbedingt täglich ausschließlich mit dafür entwickelten Lösungen zur Desinfektion und Reinigung behandeln und in den empfohlenen Zeitabständen auswechseln.
Empfehlung: Bei Augenproblemen rechtzeitig zum Augenarzt! Gegebenenfalls erweist sich dann zum Beispiel die Korrektur einer vorhandenen Sehhilfe oder Erstverordnung einer solchen als sinnvolle Lösung. Eine Akanthamöbenkeratitis bedarf der intensiven Therapie mit speziellen Augentropfen, eventuell auch eines Eingriffs, bei dem die Hornhaut nebst Akanthamöben entfernt und ersetzt wird (Hornhauttransplantation, hier auch kurative = heilende Keratoplastik genannt). Mehr zur Hornhautentzündung weiter unten. Wer Kontaktlinsen trägt, sollte die Augen im empfohlenen Rhythmus kontrollieren lassen.
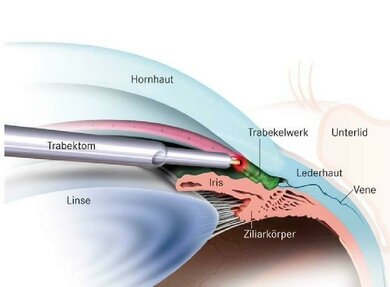
Eine Glaukom-OP von vielen: Schnitt im Trabekelwerk (Trabekulotomie) des Kammerwinkels lässt das Kammerwasser besser abfließen
© W&B/Szczesny
Akute Augenschmerzen: Glaukomanfall?
Bei zu eng angelegtem oder krankhaft blockiertem Kammerwinkel im Auge kann der Augeninnendruck stark ansteigen, sodass es zu einem akuten Winkelblock kommt. Die Beschwerden sind heftig, das Auge kann erblinden.
Der Begriff "Glaukom" beinhaltet, dass der Sehnerv bereits geschädigt und das Gesichtsfeld beeinträchtigt ist.
- Akuter Winkelblock: Am Rand der vorderen Augenkammer, zwischen der Hornhautrückseite und der Irisvorderseite, liegt der Kammerwinkel. Wird er akut verlegt (Winkelbock), kann das Kammerwasser nicht mehr abfließen. Der Druck geht dann hoch, die anliegende Hornhaut quillt auf und trübt sich.
Mögliche Auslöser:
- Enger Kammerwinkel, zum Beispiel bei Weitsichtigkeit (Kurzbau des Augapfels) und / oder flacher Vorderkammer des Auges (etwa durch eine verdickte Augenlinse bei älteren Menschen), sowie:
- Bestimmte Medikamente, unter anderem bestimmte trizyklische Antidepressiva - Weitstellung der Pupille in einer Schrecksekunde oder im Dämmerlicht
- Medikamente, die die Pupillen erweitern
- Bei hoher Kurzsichtigkeit (Langbau des Augapfels): zum Beispiel Kortison als Augentropfen
- Entzündungen oder andere krankhafte Veränderungen im Kammerwinkel (siehe unten: Uveitis, Iridozyklitis), auch bei ursprünglich nicht engem Kammerwinkel
Symptome bei akutem Winkelbock: Starke Augen- und (Stirn-)Kopfschmerzen, über bestimmte "Schmerzleitungen" manchmal sogar Zahnschmerzen; Übelkeit, Brechreiz, Schwächegefühl, Sehstörungen wie Wahrnehmung bunter Ringe um Lichtquellen und Verschwommensehen. Das Auge ist gerötet, die Hornhaut wirkt leicht getrübt, der Augapfel ist "steinhart", die Pupille weit und starr.
Therapie: Der Augeninnendruck wird zügig durch Medikamente gesenkt. Der Arzt gibt sie in die Blutbahn und in Form von Augentropfen, sofort danach wird eine chirurgische periphere Iridektomie (in bestimmten Fällen auch mittels Laser möglich) vorgenommen. Dabei wird ein direkter Abfluss des Kammerwassers in die Vorderkammer (statt über den verlegten Kammerwinkel) geschaffen. Vorbeugend kann bei engem Kammerwinkel eine sogenannte Iridotomie, eine kleine Irisöffnung, mit dem Laser angelegt werden.
Zu weiteren Glaukom-Operationen am Kammerwinkel wie Filtrationsoperation oder Laser-Trabekuloplastik siehe unter "Grüner Star (Glaukom)", Kapitel "Therapie".

Bei Hauterkrankungen können sich auch die Augenlider entzünden und jucken
© iStockphoto/Mr. KornFlakes
Liderkrankungen: Schmerzen am Auge, Schwellungen, Knötchen, Bläschen
Die Augenlider sind die Grenze zwischen Gesichtshaut und Auge. Hautentzündungen im Gesicht können über die Lider auch das Auge erreichen und Schmerzen verursachen. Fehlstellungen der Lider können ebenfalls Augenschmerzen nach sich ziehen.
- Lidfehlstellung: Nach innen gewendetes Lid (Entropium): Meistens betrifft dieser Lagewechsel das Unterlid. Die Wimpern können dann auf der Hornhaut scheuern und sie schädigen. Der Ablauf ist ähnlich wie zuvor unter dem Stichwort Hornhautentzündung beschrieben: Schmerzen durch Erosion > Infektion und Entzündung > Geschwür). Oft ist das Lidgewebe altersbedingt erschlafft oder die Lidmuskulatur ist verkrampft. In beiden Fällen verzieht sich das Lid. Narben spielen ebenfalls eine Rolle.
- Lid(rand)entzündung (Blepharitis): Auch diese Liderkrankungen sind schmerzhaft. Das Gerstenkorn (Hordeolum) ist die bekannteste Form der Lidrandentzündung. Auch (eitrige) Entzündungen der Tränendrüse (Dakryoadenitis) oder des Tränensacks am inneren Tränenwinkel (Dakryozystitis) präsentieren sich sich gelegentlich als Lidentzündung.
Hauterkrankungen im Gesicht, darunter juckende Ekzeme, können leicht auf die Lider übergreifen. Folge: eine Lidentzündung mit all ihren unangenehmen Begleiterscheinungen, wie nachfolgend beschrieben.
Symptome: Ein entzündetes Lid ist geschwollen, eventuell gerötet, die Augen können jucken, brennen, die Lidränder morgens verklebt sein, die Wimpern ausfallen. Bei Übergreifen von Hauterkrankungen auf die Lider zeigen sich dort entsprechende Hautveränderungen und Ausschläge.
- Sonderfall: Zoster ophthalmicus (Gesichtsrose): Herpes Zoster ist eine späte Zweiterkrankung nach einer früheren Windpocken-Infektion. Der Zoster betrifft sowohl die Haut als auch Nerven. Dass er in etwa zehn Prozent der Fälle im Gesicht auftreten kann, ist – anders als die Entsprechung am Rumpf, die Gürtelrose – weniger bekannt. Der Zoster des Auges gilt als komplizierte Zoster-Erkrankung. Denn er kann zum Beispiel auch Augennerven und das Augeninnere – Bindehaut, Hornhaut, Aderhaut – erfassen. Das Gebiet ist hauptsächlich dem ersten sensiblen Ast des sogenannten Trigeminusnervs zugeordnet, dem Nervus opthalmicus. Der Trigeminus ist der fünfte Hirnnerv. Wieder aktiv gewordene Herpes-Viren wandern aus ihrem Versteck, hier dem Nervenzellknoten (Ganglion) des Trigeminus in der Schädelhöhle, am Opthalmicus-Nerv entlang zum Auge.
Symptome: Wenige Tage nach dem Einsetzen von Schmerzen, Kribbeln oder Missempfindungen auf einer Seite im Gesicht brechen in kleinen Gruppen angeordnete klare Bläschen auf inzwischen geröteten und geschwollenen Hautstellen aus: an der Stirn- und angrenzenden Kopfhaut, am Oberlid, an den Augenbrauen und der Nase. Innerhalb von sieben bis zehn Tagen verkrusten sie. Der Zoster kann auf das Augeninnere übergehen, zum Beispiel die Hornhaut oder Regenbogenhaut. Unbehandelt drohen Augenkomplikationen, darunter ein Glaukom oder auch Sehstörungen, etwa durch Befall von Augenmuskelnerven. Wenn das Virus den Nervenzellknoten und betroffene Hautnervenäste geschädigt hat, kann die gefürchtete postzosterische Neuralgie aufreten. Sie führt zu brennenden, anhaltenden Schmerzen, oft gepaart mit unangenehmer Berührungsempfindlichkeit. Das betroffene Hautgebiet kann größer sein als die ursprüngliche Zoster-Zone.
- Bei einer tief reichenden Herpes-zoster-Entzündung der Hornhaut (meist einseitig, mehr zu Hornhautentzündungen im Abschnitt weiter unten) kann unter anderem die Empfindlichkeit der Hornhaut nachlassen.
! Achtung:Zeigen sich plötzlich an der Nasenspitze zosterartige Bläschen, deutet das auf einen möglichen Befall auch des Auges hin (sogenanntes Hutchinson-Zeichen), da der mutmaßlich betroffene Nase-Wimpern-Nerv (Nervus nasociliaris)nicht nur die Haut in der Nasengegend, sondern auch verschiedene Anteile des Auges ansteuert. Gehen Sie sicherheitshalber bei schmerzhaften Bläschen im Gesicht sofort zum Augenarzt.
Therapie bei Zoster ophthalmicus: Je früher die Behandlung, desto besser. Das heißt: Möglichst innerhalb von drei Tagen nach Einsetzen der ersten Bläschen sollten virushemmende Medikamente über die Blutbahn gegeben werden, außerdem Schmerzmittel. Die virostatische Behandlung verkürzt die Erkrankung und senkt das Risiko einer postzosterischen Neuralgie. Kommt es dennoch dazu, bedarf es einer umfassenden Schmerztherapie. Auf die Bläschen kann im Gesicht ein transparentes Zinkgel mehrmals täglich aufgetragen werden; wenn die Bläschen verkrusten, hilft eine fetthaltige Salbe, die Krusten aufzuweichen.
Hornhauterkrankungen: Fremdkörpergefühl, Schmerzen, Lichtscheu
Schon kleinste Verletzungen der Hornhaut sind auf Anhieb schmerzhaft, ebenso Entzündungen, die relativ häufig vorkommen. Bei einem Geschwür ist Gefahr im Verzug.
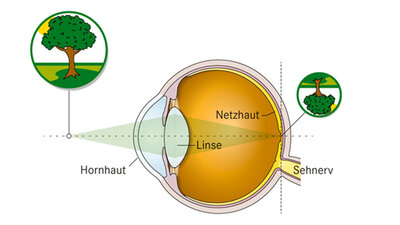
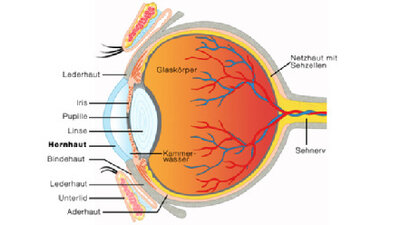
- Die durchsichtige Hornhaut bedeckt das Auge vorne in der Mitte wie ein gewölbtes Uhrglas. Sie ist das am stärksten lichtbrechende Anteil des Auges. Am Rand grenzt sie an die Binde- und Lederhaut. Schon kleinste Verletzungen sind hochschmerzhaft. Zu oberflächlichen Defekten (Erosionen) kann es zum Beispiel kommen, wenn ein Zweig oder Babys Fingernagel das Auge streift. Insgesamt sind die Verletzungsmöglichkeiten schier unbegrenzt, man denke nur an Verätzungen, Verbrennungen, Eindringen von Fremdkörpern, etwa kleinster Partikel bei Schleifarbeiten ohne Schutzbrille.
Auch unsachgemäßer Gebrauch von Kontaktlinsen (siehe oben) oder starke Lichteinwirkung (UV-Strahlung) können extrem schmerzhafte kleine Erosionen auf der Hornhaut verursachen. Zwar regenerieren sich die Defekte bei angemessener Behandlung meist wieder schnell wieder. Aber sie bergen auch ein Risiko für eine bakterielle Infektion und Entzündung (Keratitis), mit der möglichen Folge einer Geschwürsbildung (Hornhautulkus). Da ein Geschwür durchbrechen kann, ist es prinzipiell eine schwerwiegende Komplikation und ein Augen-Notfall. Durch rechtzeitige Behandlung lässt sich eine solche Zuspitzung jedoch meistens vermeiden.
Außer Bakterien sind vor allem Viren häufig an Hornhautentzündungen beteiligt, zum Beispiel Herpes zoster-Viren (siehe oben: "Liderkrankungen", Abschnitt "Gesichtsrose"), außerdem Herpes simplex-Viren und Adenoviren. Herpes-Erkrankungen haben die Eigenart, Jahre nach der Erstinfektion erneut in Erscheinung zu treten, wenn die einmal eingefangenen und in Nervenzellansammlungen (Ganglien) schlummernden Erreger plötzlich wieder aktiv werden. Der Auslöser ist nicht immer erkennbar, manchmal kann es Stress, eine Immunschwäche oder eine Allgemeinerkrankung sein.
Weitere infrage kommenden Erreger sind Pilze oder Parasiten vom Typ Akanthamöben (siehe oben: "Sehfehler", Abschnitt "Kontaktlinsen").
Zudem ist bei Hornhauterkrankungen ursächlich häufig der Tränenfilm gestört (Trockenes Auge, Keratokonjunktivitis sicca), oder die Augenlider sind erkrankt (siehe weiter unten). Ebenfalls mögliche, allerdings weniger häufige Ursachen eines trockenes Auges und nachfolgender Hornhautentzündung sind Autoimmunkrankheiten wie das Sjögren-Syndrom, eine Gesichtsnervenlähmung oder andere Nervenstörungen.
Symptome bei Hornhautentzündung allgemein: Fremdkörpergefühl, erhebliche Schmerzen, Lichtscheu, krampfhafter Lidschluss, rotes Auge, Sehstörung. Bei bakterieller Entzündung kann sich Eiter bilden, vorne im Auge als gelblicher Flüssigkeitsspiegel erkennbar.
Eine bestimmte Form der Herpes-simplex-Entzündung der Hornhaut (Keratitis dendritica, ebenfalls meist einseitig) führt häufig dazu, dass die Hornhaut ihre Sensibilität (Berührungsempfindlichkeit), nicht aber Schmerzempfindlichkeit verliert, das Auge ist zudem deutlich gerötet. Der Augenarzt wird das Auge zum Beispiel bei einer Keratitis dendritica intensiv mit örtlich anzuwendenden virostatischen Medikamenten behandeln. Kortison wäre bei dieser speziellen Entzündungsform kontraindiziert!
Entzündungen der mittleren Augenhaut (Uveitis)
Augenschmerzen, die sich an der Uvea festmachen lassen, sind hauptsächlich entzündungsbedingt (Uveitis).
- Die mittlere Augenhaut – die Uvea – besteht aus der Regenbogenhaut (Iris), der Aderhaut und dem Strahlenkörper (Ziliarkörper oder Akkomodationsmuskel). Dieser steuert über die Linse das scharfe Sehen in der Nähe und Ferne. Zudem bildet er das Kammerwasser, das den Augeninnendruck aufbaut, den Augäpfeln Form gibt und die Hornhaut, die Augenlinse und den Glaskörper ernährt. Die Aderhaut ist ein wichtges Gefäßsystem des Auges.
Je nachdem, wo die Entzündung schwerpunktmäßig liegt, unterscheiden Augenärzte eine vordere, mittlere und hintere Uveitis. Die Uveitis ist ein komplexes Augenleiden, das in unterschiedlichen Formen vorkommt. Augenschmerzen treten immer dann auf, wenn die Iris oder die feinen Muskelfasern des Ziliarkörpers beteiligt sind. Dies ist bei der hinteren Uveitis nicht zu erwarten.
Als reine Augenerkrankung kann die Uveitis an einem (häufigere Variante) oder beiden Augen auftreten. Auslösend können zum Beispiel Infektionen mit dem HIV-, Zytomegalie- oder Herpes-Viren sein. Infrage kommen auch eine Lyme-Borreliose, Tuberkulose und Parasiteninfektionen wie Toxoplasmose oder Histoplasmose. Ebenfalls Kandidaten: Geschlechtskrankheiten wie die Syphilis (Lues).
Manchmal wird eine Uveitis von einer sogenannten Autoimmunkrankheit begleitet, die den Körper in mehreren Bereichen erfasst (Systemerkrankungen). Bei einer Autoimmunkrankheit geht das Immunsystem gegen körpereigenes Gewebe vor, weil es dieses irrtümlich als "feindlich" einstuft. Infrage kommen hier autoimmune Krankheiten, wie sie auch bei einer Lederhautentzündung eine Rolle spielen (siehe unten).
Überlappungen mit einer Uveitis ergeben sich mitunter im Zuge einer Bechterew-Erkrankung, einer Sarkoidose (Bindegewebserkrankung mit entzündlicher Knötchenbildung, betrifft vor allem die Lungen, Lymphknoten und mitunter die Augen) oder einer Behcet-Erkrankung (aphthenartige Geschwüre am Mund und im Intimbereich, Augenentzündungen, Hauterscheinungen). Das Reiter-Syndrom tritt gewöhnlich etwa zwei bis sechs Wochen nach einer bakteriellen Infektion des Darmes oder der Harn- und Geschlechtsorgane (wichtiges Symptom: Harnröhrenentzündung) auf. Zusätzlich zur Uveitis (hier: als Iritis, siehe dazu weiter unten) geht das Krankheitsbild mit Geschwüren der Mundschleimhaut, Hauterscheinungen am Körper und Gelenkschmerzen einher. Bei den genannten Erkrankungen spielen unter anderem genetische Faktoren eine Rolle.
Schließlich können auch eine multiple Sklerose, bestimmte Nierenentzündungen, Hauterkrankungen sowie manche Krebserkrankungen uveitisähnliche Krankheitsbilder auslösen. Auch Augenverletzungen spielen eine Rolle, sodann Probleme mit künstlichen Linsen im Auge (operativ eingesetzte Intraokularlinsen). Kürzlich wurde über Tätowierungen als mutmaßlicher Auslöser berichtet (siehe im Beitrag "Sehstörungen", Abschnitt 5: "Iris, Ziliarkörper (Uvea), Glaukom, Pupille"). Für die Behandlung ist es wichtig, eine Grund- oder Begleiterkrankung zu erkennen, da die entsprechende Therapie auch die Augenbeschwerden bessern kann. Entsprechend umfassend sind meist die Diagnosemaßnahmen, um die sich im Einzelfall verschiedene Fachärzte wie Internist, Hautarzt, Neurologe, Kinderarzt zur Abklärung der Ursache kümmern.
- Vordere Uveitis: Sie ist die häufigste Uveitis-Form, zudem schmerzhaft, und wird daher hier noch kurz erläutert. Bei der Erkrankung ist die für die Augenfarbe zuständige Iris entzündet (Iritis). Wird der nahe gelegene Ziliar- oder Strahlenkörper miterfasst, liegt eine Iridozyklitis vor. Bei einer sogenannten unspezifischen vorderen Uveitis lässt sich keine Ursache erkennen. Ganz allgemein erkranken hauptsächlich Kinder, junge Menschen oder Erwachsene im mittleren Lebensalter. Die Betroffenen können zwar ansonsten gesund sein, haben aber häufig eine bestimmte genetische Veranlagung. Im Blut ist dann zum Beispiel das Merkmal HLA-B27 positiv. Bei manchen Patienten kann, wie zuvor erwähnt, eine Infektions- oder Autoimmunerkrankung vorliegen.Daher ist eine genaue ärztliche Abklärung bei einem Facharzt für innere Erkrankungen (Internist) oder beim Kinderarzt wichtig.
Symptome: Leitsymptom der vorderen Uveitis sind Augenschmerzen, die auch als Stirnkopfschmerz oder Zahnschmerzen empfunden werden können. Dazu kommen Schmerzen bei der Naheinstellung des Auges, also bei Naharbeit, wobei auch die erschwerte Papillenreaktion eine Rolle spielt, eine Rötung des Auges, das auch vermehrt tränen kann, und Lichtscheu. Weitere Beschwerden sind verschwommenes Sehen durch Trübungen des anliegenden Glaskörpers oder störende dunkle Flecken vor dem Auge (Schwebeteilchen, "Floaters") durch Schlieren in der Vorderkammer. Verklebungen im Kammerwinkel des Auges können zudem den Augeninnendruck ansteigen lassen. Eventuell ergeben sich aufgrund einer möglichen Begleiterkrankung weitere Krankheitszeichen.
Therapie:Eine vordere Uveitis wird meist mit kortisonhaltigen Augentropfen behandelt. Dazu kommen vorübergehend Augentropfen, die die Pupille erweitern. Außerdem kann es nötig sein, den Augeninnendruck zu senken (in der Regel ebenfalls mit Augentropfen). Der Druck wird sorgfältig unter der Therapie kontrolliert. Manchmal sind eingehendere Behandlungen nötig. So wird Kortison manchmal auch innerlich angewandt, alternativ kommen andere Entzündungshemmer oder Medikamente, die das Immunsystem unterdrücken, zum Einsatz. Diese Vorgehensweise richtet sich vor allem gegen einen autoimmunen Angriff im Körper beziehungsweise ist eine Option, wenn die örtliche Therapie nicht ausreicht. Wird die Behandlung längere Zeit fortgesetzt, kann dies einen Rückfall verhindern helfen. Ist eine andere Grund- oder Begleiterkrankung erkennbar, richtet sich die Therapie natürlich danach. So sind zum Beispiel bei einer Infektion je nach Erreger etwa Antibiotika oder ein virushemmendes Medikament angezeigt.
Endophthalmitis: Ernste Entzündung des Augeninneren
Endophthalmitis bedeutet, dass Gewebe im Auge durch einen Erreger, vor allem der Kategorie Bakterien oder Pilze, infiziert und entzündet ist (endo-, griech. innen). Die Entzündung ist ein Notfall und muss intensiv in der Klink behandelt werden – medikamentös mit Antibiotika, oft auch operativ.
- Entzündung des Augeninneren (Endophthalmitis): Das dramatische Krankheitsbild bedroht das Auge als Ganzes. Die bessere Nachricht: Es tritt heute sehr selten auf, mitunter als Komplikation nach einer Augenoperation oder wenn eine Infektion im Auge sich unkontrolliert ausbreitet. Zu den etwas häufigeren Ursachen gehören Verletzungen. Drogenmissbrauch oder generell Immunschwäche begünstigen die schwere Augeninfektion ebenfalls. Auch aus einem anderen Infektionsherd im Körper können Erreger im Prinzip über das Blut ins Auge gelangen und eine Endophthalmitis auslösen. Meistens sind die Patienten durch die Grunderkrankung bereits stark geschwächt, sodass die Keime leichter streuen können.
Symptome: Heftigste Schmerzen; das Sehvermögen verschlechtert sich rapide. Das Auge ist erheblich gerötet; eventuell zeigen sich ein Geschwür der Hornhaut als Ausgangsort der Infektion und mit einem Eitersee in der Vorderkammer des Auges.
Erkrankungen der Lederhaut (Episklera und Sklera)
Die Lederhaut (Sklera) bildet zusammen mit der Tenon-Kapsel, einer straffen Bindegewebshülle, den Schutzmantel des Auges. Die eher gefäßarme Sklera verläuft vom Hornhautrand auf beiden Seiten des Augapfels bis nach hinten zum Sehnerv. Episklera heißt eine blutgefäßreiche Bindegewebsschicht vorne seitlich zwischen Bindehaut und Lederhaut.
- Entzündungen der Lederhaut: Neben Verletzungen sind auch an der Lederhaut vor allem Entzündungen für Augenschmerzen verantwortlich. Sie kommen in zwei Formen vor: als Episkleritis und Skleritis.
Die Episkleritis spielt sich an der Oberfläche der Lederhaut, zwischen Leder- und Bindehaut ab (griech. epi- bedeutet darauf, daneben). Das Krankheitsbild kommt in zwei Ausprägungen vor: Bildet sich ein Knötchen im Augenweiß (noduläre Form), begleitet von einer sektorförmigen Rötung, so ist das auch meist mit einem Druckschmerz verbunden. Manchmal wird eine Bindehautentzündung vermutet, doch fehlt hier in der Regel der Druckschmerz.
Dann gibt es noch eine diffuse, nicht begrenzte Form der Episkleritis.
Nicht immer lässt sich bei einer Episkleritis eine Ursache finden. Das Krankheitsbild ist meist harmlos. Häufig geht die Entzündung spontan zurück. Betroffen sind eher junge Erwachsene. Manchmal greift eine Bindehautentzündung auf die Episklera über. Dann behandelt der Arzt beides gemäß Auslöser oder symptomatisch, andernfalls eventuell kurzfristig mit kortisonhaltigen Augentropfen oder mit einem entzündungshemmenden Präparat örtlich. Äußerst selten geht die Episkleritis in eine Skleritis über, die den ernsteren Fall darstellt.
Die Skleritis ist deutlich schmerzhafter und langwieriger als eine Episkleritis. Das hat mehrere Gründe. Zum einen liegt die Entzündung tiefer im Gewebe. Auch regeneriert die Sklera sich schlechter als die Episklera, weil sie spärlicher durchblutet ist. Zum anderen kann das Geschehen auf andere Augenabschnitte übergreifen, zum Beispiel Hornhaut, Regenbogenhaut (als Teil der Uvea, auch im hinteren Bereich, siehe oben) oder die Tenon-Augenkapsel (deren Entzündung heißt Tenonitis), und sich festsetzen. Eine Skleritis tritt zudem häufiger bei einigen, meist chronisch verlaufenden Autoimmunkrankheiten auf: Rheuma-Erkrankungen wie rheumatoide Arthritis, Arteriitis (Gefäßentzündung), Lupus erythematodes und Sklerodermie, sodann bei chronisch entzündlichen Darmerkrankungen wie Morbus Crohn und Colitis ulcerosa, außerdem bei Schilddrüsenerkrankungen und Gicht. Sodann bei Infektionskrankheiten wie zum Beispiel Tuberkulose, Syphilis oder Infektionen mit Herpes-Viren.
Symptome der Skleritis: Die genannten Grund- oder Begleiterkrankungen gehen je nachdem, welche Organe betroffen sind, mit entsprechenden Symptomen einher, etwa Gelenkschmerzen, Darmbeschwerden, Lymphknotenschwellungen, Hauterscheinungen, Müdigkeit, Abgeschlagenheit, Fieber, Gewichtsverlust.
Zudem können ein oder beide Augen erkranken. Wie bei der Episkleritis gibt es auch hier eine knötchenartige und eine diffuse Form. Charakteristisch sind drückende oder bohrende Schmerzen im Auge und in dessen Umgebung, die sogar den Schlaf stören können. Das Auge ist zudem ausgesprochen berührungsempfindlich. Bindehaut und Lider sind geschwollen, die Blutgefäße verdickt und gestaut (Chemosis). Das Augenweiß kann bläulich-rote Verfärbungen aufweisen, das Auge ist lichtscheu, das Sehen häufig verschwommen.
Eine begleitende Tenonitis führt außerdem zu schmerzhaften, meist auch eingeschränkten Augenbewegungen. Es kann zu einem Glaukom kommen. Zu den sehr schweren Komplikationen gehören Einschmelzungen (Augen-Notfall).
Diagnose und Behandlung ergeben sich aus dem gezielten Untersuchungsgang beim Augenarzt. Um eine Sonderform, die hintere Skleritis festzustellen, wird ein bildgebendes Verfahren wie Ultraschall oder Magnetresonanztomografie (MRT) herangezogen. Vielfach kann die endgültige Diagnose erst in Zusammenrabeit mit dem Internisten, Gastroenterologen oder Rheumatologen gestellt werden. In der Regel sprechen die Augenbeschwerden gut auf die dann eingeleitete Therapie an. Falls die Gefahr eines entzündlichen Durchbruchs (Perforation) droht, wird die Lederhaut durch einen Kunstfaserflicken (Patch) stabilisiert.