Stentimplantation: Stütze für Blutgefäße
Was ist ein Stent?
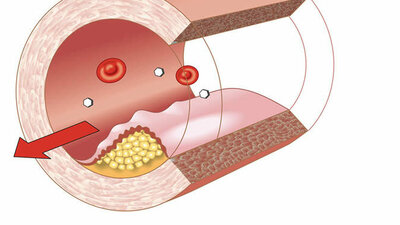
Ein Stent dient als "Gefäßstütze". Er soll Gefäße offen halten, in denen der Arzt mit einer Ballonerweiterung (Ballonangioplastie/PCI=perkutane Koronarintervention) eine Engstelle aufgedehnt hat. Bei einem derartigen Stent handelt es sich meist um ein Edelstahlgeflecht von circa ein bis zwei Zentimetern Länge. Der Arzt platziert unter Röntgenkontrolle dieses Metallgeflecht über den Ballon-Katheter an der Engstelle. Durch Druckbefüllung des Ballons mit Kontrastmittel entfaltet sich der Stent, der auf dem Ballon sitzt. Dadurch dehnt der Arzt die Engstelle auf und stabilisiert die Gefäßwand. Das Gefäß wird offen gehalten. Der Blutfluss ist wieder gewährleistet. Diesen Eingriff bezeichnen die Mediziner als Stentimplantation.
Wann setzt der Arzt die Stentimplantation ein?
Am häufigsten verwenden die Mediziner Stents zum Stabilisieren von Abschnitten der Herzkranzgefäße. Stents können aber auch in anderen Blutgefäßen verwendet werden, zum Beispiel in den Halsschlagadern. Daneben setzen Ärzte Stents in der Tumortherapie ein, um Hohlorgane wie die Speiseröhre, die Luftröhre oder die Gallenwege offen zu halten, wenn diese durch einen Tumor eingeengt werden.
Welche Arten von Stents gibt es?
Die ersten Stents waren Metallstents ohne Beschichtung. Es gibt sie in mehreren Größen und aus unterschiedlichen Metallen. Ein Problem bei der Behandlung mit den Metallstents besteht darin, dass bei bis zu einem Viertel der behandelten Patienten Narbengewebe in den Stent einwächst. Das Narbengewebe kann zu einer erneuten Verengung des Gefäßlumens führen, einer sogenannten In-Stent-Restenose. Die In-Stent-Restenose muss dann eventuell erneut durch eine Aufweitung und/oder Stentimplantation behandelt werden.
Zur Verhinderung der In-Stent-Restenose wurden Stents entwickelt, die Medikamente freisetzen. Sie sind mit einem wachstumshemmenden Medikament beschichtet, das einen erneuten Gefäßverschluss durch Narbengewebe verhindern soll.
Erprobt werden derzeit resorbierbare Stents, die sich nach einigen Monaten in der Gefäßwand auflösen.
Welcher Stent sich bei welchem Patienten am besten eignet, ist Gegenstand laufender Studien. Bei der heute schon auf dem Markt befindlichen Fülle an Modellen hat der Arzt die Qual der Wahl. Deshalb sucht er den Stent individuell von Fall zu Fall aus.
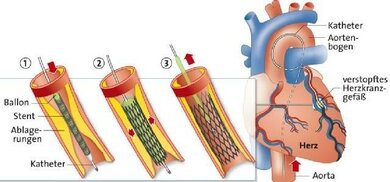
Schematische Darstellung der Implantation eines Stents in ein Herzkranzgefäß: 1) Vorschieben des Katheters 2) Entfaltung von Ballon und Katheter 3) Zurückziehen des Katheters
© W&B/Dr. Ulrike Möhle
Wie läuft die Stentimplantation ab?
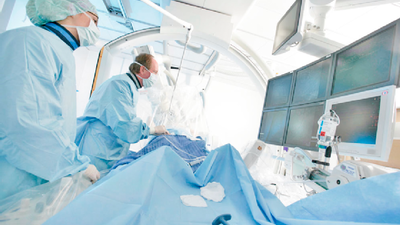
Der Stent wird im Rahmen einer Katheteruntersuchung platziert. Der Eingriff erfolgt nach örtlicher Betäubung der Einstichstelle bei vollem Bewusstsein.
Zunächst punktiert der Spezialist eine Arterie. In der Regel ist dies die Leistenarterie oder die Radialisarterie am Arm. Dort legt er eine sogenannte "Schleuse" an. Diese besitzt ein Ventil, damit kein Blut aus der Arterie austritt. Über diese Schleuse schiebt der Spezialist zunächst einen sogenannten Führungskatheter bis zum Abgang der Herzkranzgefäße vor. Das Vorschieben des Katheters ist schmerzfrei. Über den Führungskatheter spritzt der Arzt Kontrastmittel in die linke und rechte Herzkranzarterie. Dann kann er per Röntgendurchleuchtung die aktuelle Situation der Gefäße am Bildschirm begutachten. Je nach dem Durchmesser der betroffenen Gefäße und der Länge der Engstellen wählt er passende Ballons und Stents aus.
Dann führt der Arzt durch den Führungskatheter den Ballon-Katheter ein. An der Spitze dieses Ballon-Katheters befinden sich der zusammengefaltete Ballon, sowie um den Ballon herum der noch nicht aufgedehnte Stent. Hat der Arzt mit dem Ballon-Katheter die betroffene Stelle im Gefäß erreicht, füllt er den Ballon mit Kontrastmittel. (Kontrastmittel wird verwendet, um per Röntgendurchleuchtung den Vorgang beobachten zu können.) Bei der Befüllung des Ballons wendet der Arzt einen Druck von 6 bis 20 atü an, um die Engstelle aufzudehnen. Der Stent wird beim Aufdehnen auf seinen vorgesehenen Umfang entfaltet und in die Gefäßwand gedrückt. Anschließend saugt der Arzt das Kontrastmittel im Ballon wieder ab: Der Ballon fällt zusammen, während der Stent in der Gefäßwand verbleibt. Anschließend kann der Arzt den Ballon-Katheter entfernen. Bei Bedarf setzt der Behandler in demselben Eingriff mehrere Stents in einem oder mehreren Gefäßen.
Nach dem Eingriff entfernt der Arzt auch den Führungskatheter und die Schleuse. Die Einstichstelle im Gefäß kann durch spezielle Verschlusstechniken genäht werden, oder man legt anschließend einen Druckverband an. Der Stent verbleibt im Gefäß und wächst dort ein.
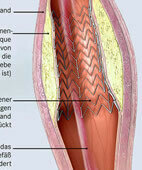
Computergrafik: Der Stent hält das vorher eingeengte Gefäß offen
© W&B/Szczesny
Nachbehandlung des Stents
Nach dem Eingriff verordnet der Arzt dem Patienten Medikamente für einige Monate. Diese Medikamente sollen die Bildung von Blutgerinnseln im Bereich des eingesetzten Stents vermeiden.
Üblicherweise empfiehlt der Spezialist auch eine Kontrolle des Behandlungserfolges nach einigen Monaten. Das kann zum Beispiel durch ein EKG und ein Belastungs-EKG, eine Stress-Echokardiographie, eine Myokardszintigrafie oder eine erneute Herzkatheteruntersuchung erfolgen. Seit kurzem können auch hochauflösende Computertomografen der neuesten Generation das Innere von Stents darstellen. Welche Methode für die Kontrolle am besten geeignet ist, wird von Patient zu Patient individuell entschieden.
Was sind die Risiken und Komplikationen einer Stentimplantation?
In den meisten Fällen verläuft die Stentimplantation ohne größere Komplikationen.
Der Eingriff kann Herzrhythmusstörungen auslösen. Diese hören üblicherweise von selbst wieder auf. Sehr selten kommen schwere Herzrhythmusstörungen vor, die eine Defibrillation erfordern.
An der Einstichstelle kann es zu einem Bluterguss kommen. Auch dieser bildet sich meist von selbst zurück. Sehr selten bildet sich an der Punktionsstelle des Gefäßes eine Aussackung (Aneurysma) oder eine Verbindung zu einer benachbarten Vene (Fistel). Das kann einen chirurgischen Eingriff nötig machen.
Das Risiko für Blutungen ist während des Eingriffs allgemein erhöht, da gerinnungshemmende Medikamente verabreicht werden. In schwerwiegenden Fällen kann eine Blutübertragung oder Operation erforderlich werden.
Durch die Aufdehnung der Engstelle kann auch ein Verschluss des Gefäßes resultieren. Dieser Verschluss wird üblicherweise durch eine weitere Aufdehnung oder medikamentöse Auflösung von Gerinnseln behandelt. Selten muss der Herzchirurg notfallmäßig einen Bypass legen. Auch kann ein Herzinfarkt resultieren.
Die Medikamente, Desinfektionsmittel oder das Röntgenkontrastmittel lösen mitunter allergische Reaktionen aus. Das sind meistens leichte Reaktionen wie ein Juckreiz oder ein Hautausschlag, die keiner Behandlung bedürfen. Schwere allergische Reaktionen, die bis zum Kreislaufschock oder Atemstillstand führen, sind sehr selten.
Das jodhaltige Röntgenkontrastmittel kann bei unbekannten Schilddrüsenfunktionsstörungen eine Schilddrüsenüberfunktion auslösen beziehungsweise verstärken. Bei vorbestehender Nierenfunktionsstörung kann sich die Nierenfunktion durch das Kontrastmittel weiter verschlechtern. Daher werden die Schilddrüsen- und Nierenfunktion vor dem Eingriff routinemäßig durch eine Blutentnahme kontrolliert.
Fazit:
Eine Stentimplantation kann – wenn auch selten – Komplikationen verursachen. Das Risiko steigt mit zunehmendem Alter und mit zunehmender Schwere der Erkrankung des Patienten an. Dieses Risiko muss jedoch abgewogen werden gegen das Risiko einer Nichtbehandlung beziehungsweise einer Alternativbehandlung wie der Bypass-Operation, das ebenfalls nicht unerheblich ist. Ist die Entscheidung im Einzelfall schwierig, hilft dem Patienten in der Regel ein "Herzteam" aus Kardiologen und Herzchirurgen.
Insgesamt handelt es sich bei der Stentimplantation heutzutage um einen Routineeingriff, der in der Regel gut gelingt. Im Falle einer Wiedereinengung des behandelten oder auch anderer Herzkranzgefäße kann er in den allermeisten Fällen wiederholt werden.

Prof. Dr. med. Wolfram Delius
© W&B/Bernhard Huber
Beratender Experte: Professor Dr. med. Wolfram Delius ist Facharzt für Innere Medizin und Kardiologie. Er habilitierte sich an der medizinischen Universitätsklinik Uppsala, Schweden, und hatte anschließend eine außerordentliche Professur für Medizin an der Technischen Universität München inne. Der Herzspezialist war lange Zeit als Chefarzt tätig, zuletzt zwei Jahrzehnte an der Abteilung Kardiologie/Pneumologie am Städtischen Krankenhaus München-Bogenhausen (Akademisches Lehrkrankenhaus). Inzwischen führt er eine eigene Praxis.
Profesor Delius wirkt seit Jahren aktiv bei Fortbildungsveranstaltungen der Bayerischen Ärztekammer mit und wurde mit der Ernst von Bergmann Plakette der Bundesärztekammer ausgezeichnet.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.