Knochenmarktransplantation (Blutstammzelltransplantation)
Die Stammzellen der Blutbildung (Blutstammzellen) sitzen beim erwachsenen Menschen vor allem im Knochenmark. Sie zeichnen sich durch außerordentliche Fähigkeiten aus. Aus einer Stammzelle können sich sämtliche Arten von Blutzellen entwickeln: rote Blutkörperchen, alle Arten von weißen Blutkörperchen, also Zellen der Immunabwehr, und Blutplättchen. Die Stammzellen lassen sich gut isolieren und durch Einfrieren konservieren. Wieder aufgetaute Stammzellen finden nach einer Infusion in den Blutkreislauf von selbst ihren Weg in das Knochenmark. Dort wachsen sie an und können bei einem Menschen in einem überschaubaren Zeitraum das gesamte System sämtlicher Blutzellen ersetzen.
Gründe für eine Blutstammzelltransplantation
Am häufigsten setzt man die Blutstammzelltransplantation nach einer sogenannten Hochdosis-Chemotherapie im Rahmen einer Krebsbehandlung ein. Spricht ein Krebsleiden auf eine Behandlung schlecht an, oder kommt der Krebs nach einer Behandlung wieder, kann man ihn manchmal nur durch eine sehr hochdosierte Chemotherapie oder eine ausgedehnte Bestrahlung bekämpfen. So eine Behandlung zerstört nicht nur die Krebszellen, sondern auch die Zellen des Knochenmarks, die für die Bildung von roten und weißen Blutkörperchen und Blutplättchen verantwortlich sind. Besonders gravierend ist das Fehlen bestimmter weißer Blutkörperchen und damit der kompletten Immunabwehr. Von einer derartig hochdosierten Behandlung könnte sich der Körper aus eigener Kraft nicht mehr erholen. Nur mit Hilfe einer Infusion von Blutstammzellen kann sich nach so einer Behandlung wieder ein blutbildendes System und damit ein funktionierendes Abwehrsystem entwickeln.
Krankheitsbilder, bei denen eine Hochdosis-Chemotherapie nötig sein kann, sind zum Beispiel bestimmte Lymphknotenkrebserkrankungen, das multiple Myelom (Plasmozytom) und bestimmte Formen von Blutkrebs (akute oder chronische Leukämien).
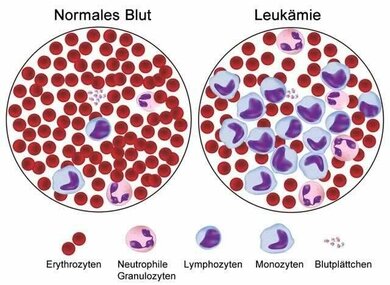
Eine Leukämie geht mit Veränderungen im Blutbild einher
© W&B/Shutterstock
Auch wenn bei einem Menschen aus anderen Gründen kein funktionsfähiges Knochenmark vorhanden ist, kann eine Blutstammzelltransplantation notwendig sein. Dazu gehören bestimmte angeborene Immundefekte oder ein Knochenmarkversagen (aplastische Anämie). Auch angeborene Erkrankungen, bei denen ein fehlerhafter Blutfarbstoff gebildet wird (zum Beispiel die Sichelzellkrankheit) sind nur durch eine Knochenmarktransplantation heilbar.
Welche Formen einer Blutstammzelltransplantation gibt es?
Je nachdem, woher die Stammzellen kommen, unterscheidet man zwei Formen einer Blutstammzelltransplantation. Gewinnt der Arzt die Stammzellen vor der Hochdosis-Chemotherapie von dem Patienten selbst, ist es eine autologe Stammzelltransplantation. Stammen die Blutstammzellen von einer anderen Person, also von einem Spender, handelt es sich um eine allogene Stammzelltransplantation.
Wann verwendet man die eigenen Blutstammzellen und wann die eines Spenders?
Diese Entscheidung ist vom Krankheitsbild abhängig. Ein Vorteil der autologen Blutstammzelltransplantation ist, dass es dabei nicht zu Abstoßungsreaktionen (Graft-versus-Host-Reaktion) kommen kann.
Eine Knochenmarksspende ist immer dann notwendig, wenn der Betroffene selbst keine funktionierende Blutbildung mehr hat (zum Beispiel Immundefektsyndrome, Knochenmarkversagen) oder wenn die Erkrankung in der Erbanlage des Betroffenen festgelegt ist (Sichelzellkrankheit).
Möglich ist eine Spende nur, wenn bestimmte Oberflächeneigenschaften der Zellen, die sogenannten HLA-Eigenschaften, von Spender und Empfänger übereinstimmen. Am höchsten ist die Rate an Übereinstimmungen in der Regel bei Verwandten ersten Grades (Geschwister, Eltern, Kinder).
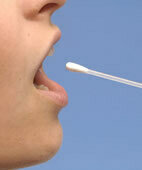
Ein Abstrich der Mundschleimhaut genügt oft, um zu testen, wer als Spender in Frage kommt
© Imago Sportfotodienst/Imago Stock & People
Die Wahrscheinlichkeit, bei einem nicht verwandten Spender übereinstimmende HLA-Merkmale zu finden, ist eigentlich gering. Deshalb betreiben verschiedene Organisationen Datenbanken wie die Deutsche Knochenmarkspenderdatei, bei denen potentielle Spender ihre HLA-Eigenschaften bestimmen und eintragen lassen können. Dafür ist eine Blutprobe oder ein Abstrich der Wangenschleimhaut nötig. Aufgrund der hohen Bereitschaft in der Bevölkerung zur Knochenmarkspende ist mittlerweile für 70 bis 80 Prozent derjenigen, die eine Spende benötigen, ein passender Spender zu finden.
Wie gewinnt man die Stammzellen?
Lange Zeit konnte man die Stammzellen, die für die Transplantation notwendig sind, nur durch eine Knochenmarkpunktion gewinnen. Daher kommt auch der Begriff Knochenmarktransplantation.
Für eine Transplantation ist circa ein Liter Knochenmarkblut nötig. Unter Vollnarkose punktiert der Arzt die vorderen und hinteren Beckenkämme an mehreren Stellen mit einer Hohlnadel. Über diese Nadel saugt er das Knochenmark, ähnlich wie bei einer Blutabnahme, mit einer Spritze ab. Das Knochenmark wird von Fett und anderen Bestandteilen gereinigt. Danach kann es man es entweder konservieren oder dem Empfänger unmittelbar übertragen.
Seit den 1980er Jahren ist auch eine Gewinnung von Blutstammzellen aus dem Blutkreislauf möglich. Bestimmte Wachstumsfaktoren bringen die Stammzellen dazu, in ausreichend großer Zahl aus dem Knochenmark in den Blutkreislauf auszuwandern. Für die Gewinnung bekommt der Spender zwei Infusionsnadeln gelegt. Über die eine wird das Blut abgezogen und durch eine Maschine geleitet, welche die Blutstammzellen aus dem Blut herausfiltert. Das übrige Blut wird dem Spender über die zweite Infusionsnadel sofort wieder zugeführt. Dieses Verfahren heißt Leukozytenapherese. Üblicherweise sind für die Gewinnung von Blutstammzellen ein bis zwei etwa vierstündige Sitzungen notwendig. Prinzipiell ist dieses Verfahren sowohl bei einer autologen als auch bei einer allogenen Stammzelltransplantation möglich.
Die Blutstammzellen aus dem Knochenmark und aus dem Blut gelten nach aktueller Studienlage als gleichwertig. Geringe Unterschiede bestehen in der Wahrscheinlichkeit für eine Abstoßungsreaktion bei einer allogenen Stammzelltransplantation. Bei Stammzellen aus dem Knochenmark ist eine Abstoßung der implantierten Zellen ein wenig wahrscheinlicher, dafür wenden sich die implantierten Zellen etwas seltener gegen den Empfänger (Graft-vs-Host-Disease, siehe unten). Die aus dem Blut gewonnenen Stammzellen wachsen in der Regel schneller im Knochenmark an. Dieser Vorteil und die Tatsache, dass die Gewinnung für den Betroffenen meist weniger beeinträchtigend ist als eine Knochenmarkpunktion, sprechen für dieses Verfahren.
Die dritte Möglichkeit ist die Gewinnung von Stammzellen aus Nabelschnurblut. Die Blutstammzellen können unmittelbar nach der Geburt eines Kindes gewonnen und konserviert werden.
Wie läuft eine autologe Stammzelltransplantation ab?
Vor einer autologen Blutstammzelltransplantation erfolgen normalerweise ein oder mehrere Zyklen einer normalen Chemotherapie, um die Zahl der Krebszellen zu vermindern. Im Anschluss daran gewinnt man in der Regel mit einer Leukozytenapherese die Blutstammzellen. Diese werden dann mit Hilfe von flüssigem Stickstoff bei -195° Celsius eingefroren. Nach der Stammzellgewinnung folgt die Hochdosis-Chemotherapie, um die zugrundeliegende Erkrankung zu beseitigen. Diese Therapie dauert ungefähr vier bis acht Tage. Die Therapieregimes sind unterschiedlich, je nach Erkrankung. Eventuell erfolgt zusätzlich eine Strahlenbehandlung. Dann findet normalerweise nach einer Pause von zwei Tagen die Transplantation der Blutstammzellen in Form einer Infusion in die Vene statt. Die Stammzellen wandern von selbst in das Knochenmark. Etwa zwei Wochen nach der Transplantation setzt in der Regel die körpereigene Blutbildung wieder ein.
Wie läuft eine allogene Stammzelltransplantation ab?
Am Anfang der Behandlung stehen die Suche nach einem geeigneten Spender und die anschließende Stammzellspende. Der Empfänger erhält eine Vorbehandlung seiner Grunderkrankung. Außerdem setzen die Ärzte Wirkstoffe zur Unterdrückung des Immunsystems ein. Damit versucht man eine Abwehrreaktion der eingesetzten Zellen gegenüber dem Empfänger (Graft-versus-host-Reaktion) zu verhindern. Ansonsten läuft die Behandlung genauso ab wie die autologe Blutstammzelltransplantation.
Ausnahme ist die Spende durch einen eineiigen Zwilling. In dem Fall ist wie bei einer autologen Stammzelltransplantation keine Unterdrückung des Immunsystems nötig.
Welche Risiken hat die Behandlung?
Eine Stammzelltransplantation findet in einem Gesamttherapiekonzept statt, zu dem in den meisten Fällen die Vorbehandlung mit einer Hochdosis-Chemotherapie gehört. Diese sehr aggressive Chemotherapie macht einen erheblichen Teil des Risikos der gesamten Behandlung aus.
Risiken der Hochdosis-Chemotherapie
Die Hochdosis-Chemotherapie ist eine sehr einschneidende Behandlung. Ebenso wie bei einer normalen Chemotherapie haben die Betroffenen oft unter unerwünschten Wirkungen wie Übelkeit, Erbrechen, sowie Entzündungen der Schleimhäute (zum Beispiel der Mundschleimhaut, der Schleimhaut im Magen-Darm-Trakt und in der Blase) zu leiden. Die Behandlung kann auch zu einer Schädigung innerer Organe (Herz, Lunge, Leber) führen. Durch einen Mangel an Blutplättchen entsteht ein erhöhtes Risiko für Blutungen, durch das Zerstören der weißen Blutzellen besteht für einige Zeit eine Abwehrschwäche des Immunsystems.
Empfänger einer Hochdosis-Chemotherapie benötigen auch Bluttransfusionen
© W&B/Fotolia
Im Rahmen einer Hochdosis-Chemotherapie sind immer Transfusionen (vor allem von roten Blutkörperchen und Blutplättchen) notwendig.
Langzeit-Nebenwirkungen können nahezu alle Organsysteme betreffen, so beispielsweise Herz, Lunge, Leber, Darm, Harnblase, Bauchspeicheldrüse, Geschlechtsorgane, Hormondrüsen, Knochen und Muskulatur. Oft resultieren eine verminderte Leistungsfähigkeit und eine anhaltende Erschöpfung. Bei Frauen treten eventuell die Wechseljahre früher ein. Bei beiden Geschlechtern kann die Behandlung zur Unfruchtbarkeit führen. Bei jungen Menschen kommt es unter Umständen zu Wachstumsverzögerungen. Auch das Auftreten von Zweittumoren wird nach einer Hochdosis-Chemotherapie mitunter beobachtet.
Infektionen nach der Hochdosis-Chemotherapie
Besonders gefährdet sind die Patienten durch Infektionen. In der Phase nach der Hochdosis-Chemotherapie bis zu dem Zeitpunkt, an dem die Blutbildung und damit auch die Funktion des Immunsystems wieder einsetzt, ist das Immunsystem der Betroffenen stark geschwächt. Selbst die Keime einer ganz normalen Umgebung können zu einer Gefährdung führen. Deshalb bekommen die Betroffenen vorbeugend Medikamente, die Infektionen mit bestimmten Bakterien, Viren und Pilzen verhindern sollen. Weitere Vorsichtsmaßnahmen sind spezielle Mundspülungen. In dieser Phase sollten die Betroffen beispielsweise auch kein ungeschältes Obst, rohes Gemüse oder Salat, Schimmelkäse oder Joghurt verzehren. Auch Topfpflanzen oder Schnittblumen im Krankenzimmer stellen eine Infektionsgefährdung dar und sind daher verboten. Trotz aller Vorsichtsmaßnahmen treten bei den meisten Menschen nach einer Hochdosis-Chemotherapie fieberhafte Infektionen auf, die der Arzt dann mit weiteren Medikamenten behandeln muss.
Eine gewisse Abwehrschwäche bleibt auch nach dem Anwachsen der Stammzellen noch über mehrere Monate bestehen. Vorsichtsmaßnahmen zum Schutz vor Infektionen sind zum Beispiel Medikamente zur Vorbeugung einer besonders schweren Lungenentzündung. Ebenso sollten die Betroffenen große Menschenansammlungen meiden.
Nebenwirkungen der Stammzelltransplantation
Die Stammzellen werden unmittelbar nach dem Auftauen zügig als Infusion in eine Vene verabreicht. Bei der Infusion kann es zu Geruchs- oder Geschmacksbelästigungen kommen, weil das Einfrierhilfsmittel Dimethylsulfoxid (DMSO) einen unangenehmen Geruch absondert.
Es kann zu akuten, gegebenenfalls auch schweren allergischen Reaktionen kommen. Deshalb muss der Patient engmaschig überwacht werden. Für den Notfall werden Medikamente bereit gestellt. Bestimmte Medikamente helfen, Zwischenfälle zu vermeiden. Während der Infusion der Stammzellen überwacht ein Arzt das Herz-Kreislauf-System.
Graft-versus-Host-Disease (GvHD)
Genauso wie bei der Transplantation von Organen kann es auch bei einer Transplantation von Stammzellen eines Spenders zu einer Abstoßungsreaktion kommen. Bei einer Blutstammzelltransplantation kann es einerseits zu Abstoßungsreaktion vom Empfänger kommen, obwohl er zum Zeitpunkt der Transplantation kaum noch ein eigenes Immunsystem hat. Dennoch können verbliebene T-Zellen oder Antikörper des Empfängers die transplantierten Zellen angreifen und schlimmstenfalls zu einem Transplantatversagen führen (Graft failure).
Außerdem kann auch eine bestimmte Art der transplantierten weißen Blutzellen (T-Zellen) Abwehrvorgänge auslösen. In dem Fall stößt also das Transplantat (Graft) den Empfänger (Host) ab. Zeichen einer akuten Graft-versus-Host-Disease (Disease=Krankheit) sind unter anderem Hauterscheinungen, Durchfälle oder eine Leberbeteiligung mit erhöhten Leberwerten. Eine GvHD findet nach 30 Prozent von HLA-identischen Geschwistertransplantationen statt, und nach 60 Prozent aller Fremdspenden. Es gibt milde Verläufe, aber auch schwere bis lebensbedrohliche Abstoßungsreaktionen mit einem Versagen des Transplantats.
Neben der akuten gibt es auch noch eine chronische GvHD. Sie kann Krankheiten ähneln, die eine Abwehrschwäche verursachen oder Autoimmunreaktionen auslösen.
Transplantatversagen
Ein Versagen von transplantierten Blutstammzellen ist selten. Ursachen können knochenmarksschädigende Medikamente, bestimmte Virusinfektionen (z. B. CMV, Herpes) und bei einer allogenen Blutstammzelltransplantation eine Graft-versus-Host-Reaktion sein.
Beratende Experten: Dieser Text entstand mit freundlicher Unterstützung des Krebsinformationsdienstes des Deutschen Krebsforschungszentrums.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.




