Vermehrt lichtempfindliche Haut: Ursachen und Hilfen
Frühlingsluft und Sonnenschein – wenn die Tage heller werden, leben auch müde Geister wieder auf. Wer jedoch übermäßig lichtempfindlich ist, für den heißt es jetzt auf der Hut sein. Würde die eigene Haut nicht perfekt gegen Licht geschützt, könnte sie sofort "verbrennen". Natürlich gefährdet UV-Licht auch von Natur aus sehr hellhäutige Menschen. Schon nach wenigen Minuten Aufenthalt in starkem Sonnenlicht müssen sie mit einem Sonnenbrand rechnen.
Der ist aber eine Reaktion der "Normalhaut" auf übermäßige Sonne und eher nicht vergleichbar mit abnormen Lichtreaktionen der Haut wie bei Lichtdermatosen. Hier wird die Haut "beliebig" durch Sonnenlicht, meist UV-Licht, angegriffen, mitunter sogar hinter Glas oder durch die Kleidung hindurch. Ein herkömmlicher Sonnenbrand auf diesem Weg ist kaum möglich. Einigen Betroffenen bereitet sogar Tageslicht Probleme.
In der Folge sind akute und chronische Hautreaktionen möglich. Diese können sofort – teilweise massiv –, mitunter aber auch erst nach Tagen oder Wochen auftreten. Eine Zwischenstellung nehmen phototoxische Lichtreaktionen ein: Sie äußern sich wie ein Sonnenbrand. Voraussetzung ist hier neben Lichteinfluss ein lichtempfindlich machender Stoff, mit dem man in Kontakt gekommen ist.
1. Lichtkrankheiten der Haut – Auf einen Blick
- Vermehrt lichtempfindliche Haut reagiert unter Lichteinfluss abnorm mit verschiedenartigen Ausschlägen (Lichtdermatosen, auch Photodermatosen).
- Verantwortlich können zum Beispiel Stoffe sein, die in Verbindung mit UV-Licht die Haut schädigen (phototoxisch, kann jeden betreffen; nicht so selten) oder die eine Hautallergie auslösen (photoallergisch, betrifft nicht jeden, da individuelle Veranlagung, eher selten).
- "Sonnenallergie" ist keine Allergie, wie auch "Mallorca-Akne" keine Akne ist. Vielmehr sind es polymorphe Lichtdermatosen. Sie gehören zu den Lichtdermatosen unbekannter Ursache. Teilweise kann eine Phototherapie helfen.
- UV-Licht kann auch Hautsymptome, die bei inneren Erkrankungen oder Hautkrankheiten auftreten, verschlechtern oder hervorrufen.
- Lichtschutz und Meiden von Sonne, selten auch von Tageslicht, sind bei Lichtdermatosen unerlässlich, teilweise dauerhaft.
- In schweren Fällen sind außerdem verschiedene Medikamente als Cremes, Salben oder zum Einnehmen angezeigt, unter anderem Kortison.
2. Photosensible Haut: Überempfindlich gegen UV-Licht
Die Haut reagiert auf Sonnenlicht, meist UV-Strahlung, anders als die normale Haut. Die Reaktionen sind teilweise unvorhersehbar. Ausschlaggebend sind Veranlagung, Immunvorgänge, Hormone und unbekannte Faktoren. Eine wichtige Rolle spielen Stoffe, die sensibilisierend wirken (Photosensibilisatoren, siehe Punkt 3.). Hinweise darauf finden sich gelegentlich im Medikamentenplan. Tipp: Den Beipackzettel der angewandten Arzneimittel gut aufheben. Auch Pflegeprodukte und Parfums können die Haut lichtempfindlich machen.
Lichtschutz der Haut zuliebe
Dichte Kleidung im Sommer? Zweifellos keine begeisternde Vorstellung. In der Tat ist bei starker Lichtempfindlichkeit je nach Krankheitsbild optimaler Lichtschutz die beste Vorbeugung, sei es zeitlich begrenzt oder auf längere Sicht. Und dazu gehört neben der geeigneten Sonnencreme und Sonnenschutz-Lippenstift auch, dass man intensive UV-Strahlung meidet oder sich mit Kleidung, die kein Licht durchlässt, Hut und Sonnenbrille wappnet.
Immerhin: Textilien mit UV-Schutz (Prüfsiegel) sind leicht, "atmungsaktiv", nass immer noch wirksam und schnell trocknend, so dass sie auch beim Baden vor Sonne schützen. Zudem kann eine ärztlich kontrollierte Gewöhnungsbehandlung die Lichttoleranz bei einigen Lichtdermatosen in hartnäckigen Fällen verbessern. Mehr dazu im Abschnitt "Lichtdermatosen: Therapie" (Phototherapie) weiter unten.
3. Phototoxische und photoallergische Lichtdermatosen
- Phototoxische Hautreaktionen – als wär’s ein Sonnenbrand: Einige Medikamente, darunter Antibiotika und Schmerzmittel, Farbstoffe, Teere, kosmetische Stoffe wie Duft- und Sonnenschutzfaktoren, sogar einige Pflanzenstoffe haben das Zeug zum Photosensibilisator: Einmal in die Haut gelangt, nehmen sie unter UV-Belastung (Sonne, Solarium, mitunter auch Tageslicht) Lichtenergie auf und reagieren mit Molekülen der Hautzellen. Anschließend entwickelt sich eine sonnenbrandähnliche Hautentzündung (Dermatitis). Später bleibt meist eine bräunliche Verfärbung zurück. Auch Medikamente, die sich im Winter "hautneutral" verhalten, können zum Beispiel in der Frühjahrssonne plötzlich Lichtreaktionen auslösen.
Symptome: Es tritt eine schmerzhafte Rötung (Erythem) auf, manchmal sind es auch Bläschen oder Blasen. Anschließend kommt es jeweils zu einer länger anhaltenden Braunfärbung (Hyperpigmentierung) der betroffenen Hautstellen.
Auslöser von "Sofortreaktionen" (innerhalb von Minuten oder wenigen Stunden):Infrage kommen zum Beispiel bestimmte Farbstoffe oder Arzneimittel wie Amiodaron (Antiarrhythmikum), Chlorpromazin (gehört zu Psychopharmaka namens Phenothiazinen), Ciprofloxacin (Antibiotikum).
Auslöser von verzögerten Reaktionen (nach Stunden oder ein, zwei Tagen): Bekannt dafür sind unter anderem Medikamente wie Tetrazyklin (ebenfalls Antibiotikum), Schmerzmittel wie beispielsweise Naproxen und Ketoprofen (sogenannte nicht steroidale Antirheumatika).
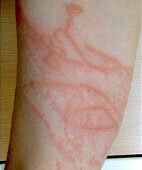
Wiesengräserdermatitis am Arm
© dermis.net
Verräterisch?
Wiesengräserdermatitis: Furanocumarine sind Naturstoffe, die sich unter anderem in Wiesengräsern wie Ackerwinde und Bärenklau finden. Gelangen Teile der Pflanzen auf unbedeckte, dem Sonnenlicht ausgesetzte Haut, kommt es dort nach ein bis zwei Tagen zur photoxischen Dermatitis mit Rötung, Schmerzen, Brennen, eventuell auch mit nesselartigen Erhebungen der Haut (Quaddeln). Manchmal zeigen sich Pflanzenteile umrisshaft wie ein Abklatsch auf der Haut. Die Abheilung beginnt etwa zwei Wochen später und hinterlässt meist monatelang bräunliche Flecken.
Oft bizarre Ausschläge:
Berloque-Dermatitis: Steckt ein Parfüm oder Kosmetikprodukt, das Bergamottöl enthält (darin kommen ebenfalls Furanocumarine vor), hinter einem Ausschlag nach Lichtexposition, sprechen Hautärzte von einer Berloque-Dermatitis. Typische Stellen sind die Innenseite des Handgelenks, der Hals oder das Dekolleté. Manchmal reagiert die Haut so schwach, dass nur die nachfolgende bräunliche Verfärbung auffällt.
! Achtung: Furanocumarine finden sich auch in ätherischen Massageölen wie Sandelholzöl, Zedernöl, Lavendelöl. Nach einer Massage damit sollte man Sonnenlicht auf den entsprechenden Stellen vermeiden.
Weniger bekannt:
Photoxische Nagelattacken: Tetrazyklin, Ciprofloxacin und ein Stoff namens Psoralen können mitunter auch phototoxische Ablösungen von Fuß- oder Fingernägeln verursachen, etwa vorne am Daumen oder großen Zeh.
- Photoallergische Hautreaktionen – seltener und komplizierter: Der auslösende Photosensibilisator verbindet sich unter Lichteinwirkung mit einem Hauteiweiß zu einem neuen Stoff mit allergieauslösenden Eigenschaften (Photokontaktallergen). Bestimmte Immunzellen werden dagegen sensibel und reaktionsbereit gemacht. Beim nächsten Kontakt mit dem ursprünglichen Auslöser kommt es unter UV-Licht (UV-A) zu einem juckenden Hautausschlag.
Mögliche Auslöser: Wiederum Medikamente, beispielsweise das Diuretikum Hydrochlorothiazid (HCT), ein entwässerndes Mittel. Auch Ketoprofen in Schmerzgels (äußerlich), einige Arbeitsstoffe (Berufsallergene), sodann Duft- und Hilfsstoffe in Pflegeprodukten, seltener chemische Lichtfilter in Sonnenschutzmitteln sind allergieauslösende Photosensibilisatoren.
Symptome: An den erkrankten Hautpartien treten Rötungen und/oder knötchenartige Papeln und Bläschen auf, sogenannte Ekzeme. Sie jucken immer, können nässen und Krusten bilden. Die Bereiche sind unscharf begrenzt. Falls der Kontakt mit dem Auslöser fortbesteht, also beispielsweise ein Medikament oder Pflegeprodukt weiterhin angewendet wird, ist die Haut dauernd gereizt: Die betroffenen Partien sind mäßig gerötet, entzündet, schuppen und jucken, die Haut wird derb (Lichenifikation). Es können sich auch juckende Streuherde an anderen Hautstellen entwickeln.
4. "Sonnenallergie" & Co.: Lichtdermatosen unbekannter Ursache
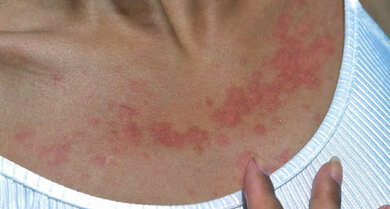
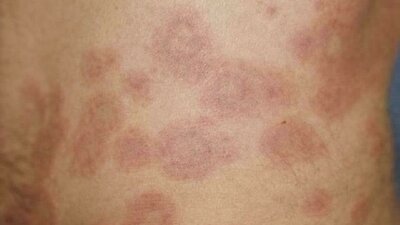
Polymorphe Lichtdermatose ("Sonnenallergie")
© Your Photo Today/A1Pix
- Polymorphe Lichtdermatose (PLD): Mit bis zu 20 Prozent ist die fälschlicherweise auch Sonnenallergie genannte Hauterkrankung in Mittel- und Nordeuropa sehr häufig. Von einem Betroffenen zum anderen kann sie unterschiedlich aussehen, was in dem Wort polymorph zum Ausdruck kommt. Beim einzelnen Patienten selbst ist der Ausschlag immer nahezu gleich (monomorph). Die Ursache ist unklar, mutmaßlich sind Immunveränderungen beteiligt.
Symptome: Nach längerer Zeit erstmals wieder besonnte Haut fängt innerhalb weniger Stunden oder ein bis zwei Tagen stark zu jucken an. Bald folgen rötliche Flecken, Knötchen, Bläschen, eventuell Blasen. Die Veränderungen können zu größeren Flecken zusammenfließen. Hauptlokalisationen sind das Gesicht, vor allem bei Kindern, sodann Dekolleté und Handrücken, Oberarme und Oberschenkel. Gehen die Betroffenen der Sonne konsequent aus dem Weg, beruhigt sich die Haut langsam wieder. Im Laufe des Sommers wird (maßvoll genossenes) Sonnenlicht meist zunehmend besser vertragen.
Faktencheck:
- Wer? Frauen erkranken dreimal mal so häufig wie Männer; meist im Alter bis Mitte 30 (40) Jahren;
- Auslöser: Überwiegend UV-A-Licht, auch durch Fensterglas hindurch, außerdem mitunter Tageslicht.
- PLD nur im Frühjahr/Frühsommer? Äußerst selten tritt sie bei uns (durch natürliches Sonnenlicht) auch im Winter auf.
- Einmal PLD, immer PLD? Teilweise: Rückfälle sind häufig, aber nicht zwangsläufig. Also durchaus möglich, dass sich beim nächsten Sonnenschein oder im nächsten Frühjahr erneut ein Ausschlag zeigt. Daher für guten Schutz sorgen. Bei Frauen klingt die Neigung zu PLD vor den Wechseljahren meist ab.
- Was schützt? Sonnencreme oder -Lotion mit hohem Lichtschutzfaktor (LSF mindestens 30, UV-A- und UV-B-Filter) ohne allergieauslösende Begleitstoffe wie Duft- und Konservierungsstoffe. After-Sun-, Tages- und Nachtpflege ebenfalls ohne diese Zusätze. Im Allgemeinen werden Sonnencremes mit sonnenstabilen chemischen UV- Filtern ohne Allergiepotenzial und / oder mit mineralische(n) UV-Filter(n) empfohlen. Letztere bilden allerdings teilweise einen hellen Film auf der Haut. Dafür sollen sie sich auch bei Photosensibilität gegenüber Tageslicht eignen (hier nützen chemische UV-Filter nichts). Mineralische Mikro- oder Nano-UV-Filter kommen je nach Höhe des Schutzfaktors fast ohne Weißeffekt aus, einige Sonnencremeanwender nehmen diesen statt "Nano-" jedoch in Kauf. Zum Merkmal des UVA-Symbols im Kreis: Der UV-A-Schutz entspricht mindestens einem Drittel des Lichtschutzfaktors. Auch der UV-B-Schutz wird auf der Verpackung angegeben. Sonnenschutzmittel mit hohem UV-A-Schutz überschreiten die Mindestanforderung. Zusatz von Antioxidanzien kann vor schädlichen Sauerstoffverbindungen durch UV-Licht schützen.
Aber: Sonnencreme allein genügt nicht, Textilschutz und Beachten der Verhaltensregeln bei Sonne sind ebenfalls gefragt: Langsames Gewöhnen der Haut an Sonne, anfangs täglich nur wenige Minuten, aber nicht in der Mittagssonne (in Mitteleuropa etwa zwischen 11 und 15 Uhr von März bis Oktober).
Achtung: Auch außerhalb dieser "Kernzeit" kann UV-Licht bei sehr lichtempfindlicher Haut Schaden anrichten.
- Kortison? Bei Bedarf verordnen Hautärzte ein Kortisonpräparat kurzzeitig, in erster Linie zur äußerlichen Anwendung.
- Antihistaminika? Können bei Juckreiz helfen.
- Hilft eine Phototherapie? Bei ausgeprägten Hauterscheinungen ist die Gewöhnungsbehandlung mit UV-Licht eine Option (siehe unten: "Lichtdermatosen: Therapie"). - Mallorca-Akne (Sommerakne, Acne aestivalis): Das ist eine Sonderform der polymorphen Lichtdermatose und keine Akne – obwohl sie ähnlich wie Akne mit einer Entzündung der Haarbälge einhergeht und teils auch wie Akne aussieht. Eiterpickel sind jedoch nicht typisch für Sommerakne. Offenbar spielt das Zusammentreffen von UV-A-Licht, fetten Grundlagen oder Emulgatoren in Hautpflege- und Sonnenschutzmitteln, zudem Hauttalg, eine Rolle.
Symptome: Wenige Tage nach dem ersten Sonnenbad der Saison erscheinen am Dekolleté, an den Schultern, Oberarmen und anderen talgdrüsenbesetzten Hautpartien juckende, Knötchen mit rotem Rand oder kleine Pusteln.
Faktencheck:
- Wer? Menschen, vorwiegend Frauen mittleren Alters mit Neigung zu fetter Haut (in der Jugend häufig Akne).
- Schutzmaßnahmen entscheidend: Ebenfalls Sonnenschutzmittel mit hohem LSF (mindestens 30, UV-A- und UV-B-Filter). Das Präparat sollte keine Duft- und Konservierungsstoffe, vor allem keine Fett und Emulgatoren enthalten. Daher eignen sich zum Beispiel wasserhaltige Sonnenschutzgels oder -Sprays. Auch die After-Sun, Tages- und Nachtpflege sollte frei von Fettstoffen und Emulgatoren sein. Textiler Sonnenschutz sollte nicht fehlen. Langsames Gewöhnen der Haut an Sonne (siehe Fakten-Check polymorphe Lichtdermatose weiter oben: "Was schützt?").
- Die Hauterscheinungen klingen nach einigen Tagen mit Sonnenabstinenz langsam ab. Mitunter dauert es etwas länger.
- Eine weitere Sonderformder polymorphen Lichtdermatose betrifft hauptsächlich Jungen, männliche Jugendliche und junge Erwachsene. Dabei kommt es im Frühjahr zu einer Lichtreaktion vor allem an der Ohrmuschel. Sie rötet sich, juckt, weist kleine Knötchen auf und schuppt später ab. Sehr selten sind auch Unterarme und Handrücken betroffen. Zweite Besonderheit: Auslösend ist eine Kombination aus Sonnenlicht und noch kühlen Temperaturen. Die Lichtreaktion kann über mehrere Jahre hinweg immer wieder auftreten, verliert sich aber später meist. Textilschutz ist das A & O (Mütze = Lichtschutz + Wärme).
- Chronisch-aktinische Dermatitis (CAD) – ständig Ausschlag durch Licht: Der Name steht für eine Gruppe von chronischen Hautentzündungen (Ekzemen) unter Einfluss von Sonnenlicht. Die Rötungsschwelle der Haut im Hinblick auf UV-Licht ist sehr niedrig. Auch Tageslicht durch zu dünne Kleidung hindurch kann Hauterscheinungen hervorrufen. Selbst künstliches Licht vertragen manche Patienten nicht. Der Alltag kann dadurch erheblich belastet sein.
Symptome: Es entwickelt sich eine chronische Hautentzündung mit starkem Juckreiz, die Haut ist gerötet oder bläulich-rot, geschwollen, verdickt, zeigt Furchen und Schuppen, außerdem starke Kratzeffekte: vor allem an Stirn, Nacken, Hals, Wangen, Ohren, Handrücken, in schweren Fällen auch am ganzen Körper.
Therapie: Da das schädliche Licht ein breites Spektrum umfasst, ist intensiver Lichtschutz mit dichter Kleidung (oder UV-Schutzkleidung mit Prüfsiegel nach UV-Standard 801) notwendig. Auch abdeckendes, getöntes Make-up ist nützlich. Trotzdem ist der Schutz nie hundertprozentig. Daher stellen manche Betroffenen ihren Alltag soweit möglich um und verlegen zum Beispiel Aktivitäten außer Haus in die Abendstunden. Angesichts der meist hartnäckigen Beschwerden ist auch eine innerliche Behandlung notwendig. Dabei werden immununterdrückende Medikamente eingesetzt. Manchmal kommt zur Behandlung eine Phototherapie, insbesondere eine Photochemotherapie (PUVA), in einer entsprechend ausgestatteten Hautklinik (Photomedizin) in Betracht.
Faktencheck:
- Chronische ausgeprägte Lichtdermatose; Hautreaktionen auch durch Kleidung hindurch möglich
- Viele Anpassungen im Alltag notwendig
- Umfassender Lichtschutz, gerade auch mit geeigneten Textilien
- Breite Therapie: Medikamente innerlich oder gegebenenfalls Phototherapie (PUVA, anfangs mit Kortison kombiniert) - Lichturtikaria – Nesselsucht durch Sonne: Sehr seltene, teils schwere Erkrankung mit akuter Nessel- oder Quaddelbildung (Urtikaria) unter Einfluss von Sonnenlicht. Auslösend sind bestimmte Faktoren des Immunsystems und im Blut.
Symptome: Die Symptome nehmen mit Intensität und Dauer der Lichtexposition zu. Im typischen Fall kommt es innerhalb weniger Minuten zu leicht geröteten juckenden Quaddeln. Diese klingen meist innerhalb eines Tages nach vollständigem Rückzug aus der Sonne ab. Bei Lichtexposition größerer Hautpartien ist schlimmstenfalls ein Kreislaufschock möglich (Rettungsdienst alarmieren, Notruf Tel. 112).
Diagnose: Die Art der Lichtreaktion; spezielle Phototests der Haut und des Blutes.
Therapie: Wiederholte Lichttherapie in einer Hautklinik (siehe oben); als Medikamente werden Antihistaminika, Kortison und ein Anti-IgE-Antikörper (Omalizumab) eingesetzt, eventuell auch eine spezielle Blutwäsche (Plasmapherese).
5. Sekundäre Lichtdermatosen: Symptome einer anderen Krankheit
Auch einige innere Erkrankungen und bestimmte Hautkrankheiten können eine erhöhte Lichtempfindlichkeit der Haut mit sich bringen. Dabei kann UV-Licht bereits bestehende Hautveränderungen verschlechtern oder neue hervorrufen. Manchmal sind es krankhaft entstandene körpereigene Stoffe (endogene Photosensibilisatoren), welche die Lichtreaktion vermitteln.
Innere Erkrankungen mit vermehrt lichtempfindlicher Haut (Auswahl)
- Immunerkrankung Lupus erythematodes (Schmetterlingsflechte, systemischer Lupus erythematodes (SLE) und kutaner Lupus erythematodes ("Haut-Lupus")): Es gibt verschiedene Ausprägungen. Bei einigen Formen erkrankt so gut wie ausschließlich die Haut akut oder chronisch. Bei anderen sind weitere Organe beteiligt. Dann treten neben Hautsymptomen noch zusätzliche Beschwerden auf, darunter Fieber, Gelenkschmerzen oder neurologische Symptome. UV-Licht, auch hinter Glas, kann nach einer bis drei Wochen oder länger nach Exposition einen akuten Krankheitsschub auslösen. Typisches Hautzeichen beim SLE ist eine schmetterlingsartige Rötung an den Wangen und am Nasenrücken.
Beim "Haut-Lupus" gibt es mehrere Formen, die sich teils auch überlappen können. Die meisten zeigen sich in Hautbereichen, die leicht der Sonne zugänglich sind. Denn die Haut ist auch hier vermehrt lichtempfindlich für Sonnenlicht oder sogar Tageslicht. Beispiele: Lupus erythematodes tumidus (TLE), chronisch-diskoider Lupus erythematodes (CDLE, auch DLE) und subakuter kutaner Lupus erythematodes (SCLE).
Symptome Haut-Lupus: Der TLE fällt durch scharf begrenzte, wenige millimeter- bis zentimetergroße rote Knötchen und erhabene Flecken (Plaques) mit glatter, glänzender, nicht aber schuppender Oberfläche auf, die ohne Narben abheilen. Der CDLE ist durch flache, rötliche Herde, vor allem im Gesicht, an den Ohren und der Kopfhaut mit Schuppung und Nabenbildung gekennzeichnet. Der SCLE geht mit kreisrunden, schuppenden Herden mit seitengleicher Verteilung am Rücken, Dekolleté und an den Streckseiten der Arme einher.
- Dermatomyositis (Lilakrankheit): Die Dermatomyositis ist eine Autoimmunkrankheit, bei der das Immunsystem die Haut und die Muskulatur angreift.
Symptome: In der Haut kommt es an Körperstellen, die der Sonne ausgesetzt sind, zu violettfarbenen Rötungen (Erythemen): an den Augenlidern (lila Ringe) und Wangen, am Nasenrücken, Kinn und Dekolleté und an den Streckseiten der Hände. Die Augenlider können zudem anschwellen. UV-Licht kann im Rahmen der Krankheit neue Hautrötungen auslösen und vorhandene verschlechtern.
- Porphyrien: Das sind vorwiegend erbliche, teilweise auch erworbene Störungen der Bildung des sogenannten Häms. Häm ist vor allem als eisenhaltiger Anteil des Farbstoffes in den roten Blutkörperchen bekannt. Auch die Leber ist bei Porphyrien häufig mitbeteiligt. Je nach Art der Störung fallen vermehrt bestimmte Porphyrine im Körper an. Sie können als innere (endogene) Photosensibilisatoren wirken und zu starker Lichtempfindlichkeit der Haut führen. Porphyrindepots in der Leber können teilweise schwere Leberschäden verursachen. Zwei Beispiele für Porphyrien mit lichtbedingten Hauterscheinungen sind die Erythropoetische Protoporphyrie und die Porphyria cutanea tarda. Guter Lichtschutz durch UV-dichte Kleidung, Sonnenschutzcremes mit hohen Lichtschutzfaktoren – empfohlen werden physikalische Filter, die vor allem im UV-A-Bereich wirken – und abdeckende Kosmetik sind wichtige Basismaßnahmen.
- Schmerzhafte Sonne – Erythropoetische Protoporphyrie:
Symptome (Haut): Bereits in der Kindheit ist die Lichttoleranz deutlich verringert. Sie kann zum Beispiel von nur wenigen Minuten bis zu wenigen Stunden reichen. Nach Überschreiten der Toleranzgrenze treten an dem Licht ausgesetzten Körperpartien, vorwiegend im Gesicht (Nase, Wangen, Kinn) und auf den Handrücken brennende Schmerzen und Juckreiz auf. An der Haut entwickeln sich allmählich kleine rötliche Flecken. Fortgesetzte Lichtexposition erzeugt ein brennendes Wärmegefühl. Schließlich kann es zu anhaltenden Schwellungen und Rötungen der Haut kommen. Die Bereiche sind extrem empfindlich gegenüber Druck, Berührung und Temperaturschwankungen. Die Mimik im Gesicht kann eingeschränkt sein, hier wie an den Händen (Handrücken) können chronische Hautverdickungen entstehen. Es bilden sich jedoch keine Blasen- und Narben. Ausschlaggebend sind ein bestimmtes UV-A-Spektrum und Tageslicht, auch durch Fensterglas hindurch, mitunter künstliches Licht (zum Beispiel in OP's).
Diagnose: Typischerweise sind bestimmte Porphyrine (sogenannte Protoporphyrine aus den roten Blutkörperchen) im Blut erhöht. Es kann eine leichte Blutarmut vorliegen.
Zur Therapie der Hauterscheinungen kann gegebenenfalls die Substanz Afamelanotid zum Einsatz kommen. Es ist ein Hormon, das die Bildung des Hautpigmentes Melanin anregt und so den natürlichen Lichtschutz verbessert (Anwendung als stäbchenartiges Implantat unter die Haut, das in gewissen Abständen ausgetauscht wird; nur Erwachsene!).
- Porphyria cutanea tarda – Häufigste Porphyrie: Es gibt drei Unterformen. Durch Ansammlung verschiedener Porphyrine in der Haut wird Sonnenlicht (UV-A) und Tageslicht verstärkt absorbiert, was erhebliche Lichtreaktionen, teilweise mit entstellenden Narben, zur Folge hat. Alkohol, Rauchen, weibliche Geschlechtshormone (Östrogene, etwa in Pillen zur Empfängnisverhütung oder zur Behandlung in den Wechseljahren) und Hepatitis C können die Krankheitserscheinungen provozieren.Betroffen sind Erwachsene.
Symptome (Haut): An sonnenlichtexponierten Hautstellen, vor allem im Gesicht und am Handrücken, entstehen Blasen, Pigmentveränderungen (hellere oder dunklere Flecken) und Narben.
Diagnose: Spezielle Porphyrinbestimmungen im Blut oder Urin einschließlich Fluoreszenztestung, weitere Blutwerte (unter anderem Eisenstatus). Bestimmte Leberwerte im Blut (sogenannte Transaminasen) sind häufig erhöht. Mitunter ist für die Diagnose auch eine Leberbiopsie notwendig.
Therapie: Begünstigende Faktoren wie Östrogene, Alkohol und Rauchen gilt es zu meiden; eine Hepatitis C wird behandelt. Wichtig wie immer bei lichtüberempfindlicher Haut ist nachhaltiger Lichtschutz. Die Medikamente Chloroquin oder Hydroxycholorquin (in niedriger Dosis) können die Ausscheidung von Porphyrinen erhöhen. Auch Aderlässe werden durchgeführt.
Hauterkrankungen mit vermehrt lichtempfindlicher Haut (Auswahl)
- Xeroderma pigmentosum: So heißt eine Gruppe von bis zu sieben sehr seltenen Krankheiten mit ausgeprägter Lichtempfindlichkeit der Haut durch erbliche (genetische) Enzymdefekte. Daher werden sie auch als sogenannte Genodermatosen bezeichnet. Damit die Krankheit auftritt, muss ein Kind die Veranlagung sowohl vom Vater als auch von der Mutter erhalten haben. Wer nur ein defektes Gen geerbt hat, ist klinisch gesund. Sonnenbestrahlung führt an der Erbsubstanz der Hautzellen zu Schäden, die wegen des Enzymdefektes nicht repariert werden können.
Symptome: Schon im Kindesalter kommt es nach kurzen Lichtexpositionen zu akuten sonnenbrandartigen und chronischen Hautschäden mit Pigmentveränderungen. Die Haut ist außerdem äußerst verletzlich und neigt zur Tumorbildung. Die Lebenserwartung der betroffenen Kinder ist verkürzt. Erst nach Sonnenuntergang dürfen sie im Allgemeinen ins Freie. So entstand der Begriff "Mondscheinkinder", den die Betroffenen selbst allerdings nicht sehr schätzen. Lichtschutz und Vermeidung jeglicher Sonnenexposition sind unabdingbar, genetische Beratung und vorgeburtliche Diagnostik möglich.
Therapie: Eine Gentherapie ist in der Entwicklung. Sogenannte Retinoide, mit Vitamin A verwandte Stoffe, können die Tendenz zur Tumorentwicklung verringern. Kompletter Sonnen- und Lichtschutz (Sonnencreme mit Schutzfaktor 50+ und hohem UV-A-Anteil) ist ganzjährig drinnen wie draußen notwendig; im letzteren Fall (siehe Einschränkung oben) zusätzlich umfassende Abschirmung durch Textilien, gegebenenfalls auch durch spezielle Fensterfolien. - Pemphigoid: Unter dieser Bezeichnung sind vier Formen blasenbildender, insgesamt seltener Autoimmunerkrankungen zusammengefasst. Die Blasen bilden sich unter der obersten Hautschicht. Betroffen sind häufiger Männer, meist nach dem 60. Lebensjahr. Ein Pemphigoid kann auch im Rahmen von Tumorerkrankungen auftreten. Auslösend für die Hauterscheinungen kann Licht sein. Es kommen aber auch Medikamente infrage, etwa Penicillin oder das Beruhigungsmittel Diazepam.
Symptome: Es bilden sich erbs- bis haselnussgroße Blasen, die jucken und teils blutig unterlaufen sind. Sie finden sich vor allem in Hautfalten am Bauch, an den Oberschenkeln und Armen.
Weitere Hautkrankheiten, die sich unter Lichteinfluss verschlechtern können (Auswahl):
- Akne
- Atopische Dermatitis (Neurodermitis)
- Kutanes T-Zell-Lymphom
- Erythema exsudativum multiforme (Hidroa vesiculosa, Scheibenrose)
- Lichen ruber planus (Knötchenflechte)
- Pityriasis rubra pilaris (Stachelflechte)
- Psoriasis (Schuppenflechte)
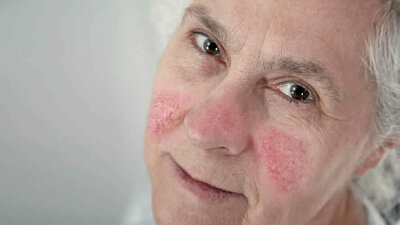
- Rosazea ("Fluch der Kelten")
- Seborrhoisches Ekzem (Gneis)
- Virusinfektionen wie Herpes simplex-Infektion (Lippenherpes)
6. Lichtdermatosen: Diagnose
Bei dem Gespräch mit dem Patienten klärt der Hautarzt (Dermatologe) ab, wo und wie die Hauterscheinungen sich entwickelt haben, welchen Auslöser der Patient vermutet, und ob er noch andere Beschwerden (Begleitsymptome) oder eine Allergie hat.
Anamnese: Gründlich Nachforschen
Medikamente, die der Patient einnimmt oder eingenommen hat, andere Substanzen, mit denen er in Berührung gekommen ist, etwa Hautpflegemittel oder Stoffe am Arbeitsplatz, früheres Auftreten ähnlicher "Ausschläge", Hautkrankheiten und Allergien in der Familie: alles Punkte, die ebenfalls mit dem Arzt zu besprechen sind.
Zum Zeitaspekt: Den Arzt interessiert hier, wie viel Zeit zwischen Lichteinwirkung und Hautreaktion vergangen ist. Reaktionen innerhalb von wenigen Minuten, Stunden oder ein, zwei Tagen können zum Beispiel phototoxische Lichtreaktionen sein. Auch bei einer polymorphen Lichtdermatose ("Sonnenallergie"), zu der unter anderem auch die "Mallorca-Akne" gehört, treten die Beschwerden meist innerhalb von Stunden auf. Falls es mehrere Tage oder Wochen sind, könnte das für eine Photo(kontakt)allergie, eine chronisch-aktinische Dermatitis, einen Lupus erythematodes oder eine Dermatomyositis sprechen. Mehr zu diesen Krankheiten weiter oben.
Eine wichtige Frage ist außerdem, ob die Hautreaktion nach Lichtexposition durch Fensterglas aufgetreten ist, etwa beim Autofahren: Das spricht für eine UV-A-Lichtdermatose, da Glas UV-B-Strahlen weitgehend absorbiert, und ist somit verdächtig auf eine phototoxische oder photoallergische Reaktion, eventuell auch eine polymorphe Lichtdermatose oder einen Lupus erythematodes.
Was zeigt die Haut?
Ganz allgemein sind unterschiedliche Hautausschläge möglich, wie in diesem Beitrag beschrieben: Rötungen, Flecken – kleine, mittelgroße und große, kreisförmige oder unregelmäßig zusammenfließende. Oder es bilden sich Knötchen, Bläschen oder Blasen. Mögliche Folgen sind Narben oder eine derbe Vergröberung des Hautreliefs. Begleitsymptome sind brennende Schmerzen oder Juckreiz.
Aufschlussreich ist auch das Verteilungsmuster der Hauterscheinungen: Meistens sind dem Licht ausgesetzte Hautpartien symmetrisch betroffen: Gesicht, Arme, Schultern, Haaransatz, Halsausschnitt, Handrücken. Typisch ist auch, dass der Bereich direkt unter dem Kinn ("Kinnschatten"), hinter den Ohren und in Hautfalten am Nacken meist frei bleibt.
Streuung des Ausschlags in nicht lichtexponierte Hautbereiche oder solche ohne Allergenkontakt sind auf eine photoallergische Lichtdermatose oder eine chronisch-aktinische Dermatitis verdächtig. Sie können allerdings auch auf eine Lichtreaktion bei Exposition im Solarium hinweisen. Länger anhaltende braune Flecken sprechen zwar in erster Linie für eine phototoxische Reaktion. Sie treten aber mitunter auch nach einem gewöhnlichen heftigen Sonnenbrand auf, außerdem bei einigen anderen Hauterkrankungen.
Meist vermitteln diese Informationen zusammen mit dem Hautbild – falls Hauterscheinungen noch vorhanden sind – dem Dermatologen schon die Diagnose.
Laboruntersuchungen, Hautbiopsie
Diese Maßnahmen kommen in erster Linie bei sekundären Lichtdermatosen infolge anderer Krankheiten infrage. Bei Verdacht auf einen Lupus erythematodes zum Beispiel sind Bluttests auf verschiedene Immunkörper richtungweisend, bei Verdacht auf eine Porphyrie kann es zum Beispiel die Bestimmung von Porphyrinen im Blut und Urin sein. Eine Hautbiopsie stützt bei (Haut-)Lupus erythematodes die Diagnose oder hilft, andere Krankheiten auszuschließen.
Spezielle Phototests: Lichtreaktionen auf der Spur
- Lichttreppe: Soll die Lichtempfindlichkeit der Haut auf UV-Strahlung getestet werden, steht dieser Test meist am Anfang. Es gibt eine UV-A- und UV-B-Lichttreppe. Manchmal wird auch Tageslicht getestet. Der Name Lichttreppe leitet sich von der stufenweisen Verwendung definierter UV-Dosen bis zum Auftreten einer randscharfen Hautrötung (minimale Erythemdosis) auf kleinen Testfeldern der Haut ab.
- Photoprovokationstest: Lichtbedingte Hautveränderungen lassen sich, falls für die Diagnose wichtig, auf optisch unauffälliger Haut nachbilden. Dazu zieht der Arzt möglichst einen Hautbereich heran, der schon einmal eine Lichtreaktion gezeigt hat. Dort werden einzelne Testfelder mit individuell geeignetem UV-Licht – etwa nach Vortestung der Empfindlichkeit (Lichttreppe) – mehrmals kurz bestrahlt und kontrolliert.
- Photopatchtest (belichteter Epikutantest): Er dient zum Nachweis einer Photo(kontakt)allergie. Zwei Pflaster (Patches) mit dem mutmaßlichen Photoallergen werden an zwei getrennten Hautstellen angebracht. Am zweiten Tag wird ein Pflaster entfernt und die Stelle mit einer niedrigen Dosis UV-A-Licht bestrahlt. Am dritten und vierten Tag überprüft der Hautarzt beide Stellen auf eine Hautreaktion wie Rötung oder Knötchen hin. Reagiert nur die bestrahlte Stelle, liegt eine photoallergische Reaktion vor. Reagieren beide, ist von einer lichtunabhängigen Kontaktallergie auszugehen.
7. Lichtdermatosen: Selbsthilfe

Sonnenbrand und Bräunung: "Von Haut aus" nicht gesund die Haut altert schneller, das Risiko für Hautkrebs steigt
© Thinkstock/Polka Dot Images
Beispiel: Phototoxische Hautreaktion
Ähnlich wie bei einem "normalen" Sonnenbrand wirkt hier Kühlen mit Leitungswasser oder feuchten Umschlägen meist wohltuend. Wässrige Lotionen, Gels und Cremes spenden Feuchtigkeit. Bis alle Hauterscheinungen abgeklungen sind, sollte man jegliche UV-Exposition meiden beziehungsweise die Haut gut vor Sonne schützen (siehe oben, Fakten-Check "Polymorphe Lichtdermatose", und weiter unten: "Lichtdermatose: Therapie").
! Achtung: Auch bei bewölktem Himmel dringt UV-Strahlung durch, und im Schatten bekommt man ebenfalls welche ab. Besonders Wasser, Sand und Zementflächen reflektieren Sonnenlicht verstärkt.
Nach Abheilen des Hautauschlages und Ausschalten des identifizierten Auslösers (Photosensibilisators) Sonnenschutz nach den üblichen Regeln. Stärkere Lichtreaktionen mit starker Rötung und Blasen muss der Arzt behandeln.
Hat sich ein Arzneimittel als Auslöser entpuppt, sollte man es in Absprache mit dem Arzt möglichst weglassen. Falls es ohne die Arznei nicht geht, also auch kein Ersatz möglich ist, lohnt der Versuch, die Dosis unter ärztlicher Kontrolle zu reduzieren. Eventuell schlägt der Arzt im Falle einer innerlichen Behandlung auch vor, das Medikament abends einzunehmen, falls davon auszugehen ist, dass die Haut dann am nächsten Tag geringer damit belastet ist. Andernfalls bleibt nur die Möglichkeit des optimalen Lichtschutzes. Manche Medikamente, zum Beispiel bestimmte Psychopharmaka (Phenothiazine), werden langsamer abgebaut. Daher braucht die Haut auch nach dem Absetzen hier noch längere Zeit sehr guten Lichtschutz.
! Wichtig: Lassen Sie sich auch in der Apotheke zu Sonnencremes beraten.
8. Lichtdermatosen: Therapie (Auswahl)
Mitunter verordnet der Hautarzt bei phototoxischen Reaktionen für kurze Zeit ein Kortisonpräparat, zum Beispiel als Feuchtigkeit spendende Lotion, Emulsion oder Creme. Die Therapie sollte über die akute Heilungsphase hinaus erfolgen, um bräunlichen Flecken vorzubeugen. Ein für längere Zeit regelmäßig angewandtes geeignetes Lichtschutzmittel auf der zuvor erkrankten Haut kann dies unterstützen. So lässt sich auch der Kontrast zur angrenzenden gesunden Haut abmildern.
Auch im Falle einer photoallergischen Lichtreaktion muss der Auslöser nach Möglichkeit ausgeschaltet werden. Die Allergieneigung bleibt allerdings immer bestehen. Daher ist grundsätzlich ein guter UV-Schutz notwendig. Die Hautbehandlung erfolgt ähnlich wie zuvor beschrieben akut mit feuchten Umschlägen und feuchtigkeitsspendenden Cremes. Ist der Ausschlag chronisch, setzen Dermatologen Hautpräparate mit Fettgrundlage ein, die die Haut stabilisieren sollen. Liegt eine Arbeitsstoffallergie vor, können konsequente Allergenvermeidung sowie geeignete Haut- und Arbeitsschutzmaßnahmen die Arbeitsfähigkeit aufrecht erhalten.
Bei Lichtreaktionen durch andere Krankheiten setzen Hautärzte ebenfalls häufig Kortison äußerlich ein, eventuell auch eine Salbe mit einem sogenannten Calcineurininhibitor (zum Beispiel bei "Haut-Lupus"). Außerdem kommen teilweise spezielle, innerlich anzuwendende Medikamente zum Einsatz, welche die Immunabwehr unterdrücken. Patienten, die Sonnenlicht länger meiden müssen, können für einen Vitamin-D-Mangel gefährdet sein. Der Arzt wird Betroffene bei Bedarf behandeln.
Phototherapie: Hochempfindliche Haut gewöhnt sich an UV-Licht (Hardening)
Bei Patienten, die im Rahmen bestimmter Lichtdermatosen zu starken Lichtreaktionen neigen, kann eine Phototherapie mit UV-Licht vor der sonnenreichen Jahreszeit die Lichttoleranz verbessern. Unter anderem wird die Pigmentbildung in der Haut angeregt. Die Gewöhnungstherapie heißt auch Photohardening oder kurz Hardening. Die sogenannte Photochemotherapie (PUVA) gehört ebenfalls dazu. Gegenanzeigen wird der Arzt jeweils berücksichtigen.
Phototherapie: Die Behandlung wird mit einem bestimmten UV-Spektrum (gegen das der Patient nicht überempfindlich ist) mit langsamer Steigerung der Dosis durchgeführt. Zeitraum: etwa sechs bis acht Wochen. Das Verfahren eignet sich bei ausgeprägter Neigung zu polymorpher Lichtdermatose, eventuell auch bei Lichturtikaria.
PUVA: PUVA steht für Psoralen und UV-A. Der Stoff Psoralen wirkt lichtsensibilisierend. Er kann zum Beispiel in einem Bad verabreicht werden. Die Phototherapie erfolgt dann mit bestimmten UV-A-Dosen. Das Verfahren kommt (anstatt der zuvor beschriebenen Phototherapie) ebenfalls bei polymorpher Lichtdermatose infrage (sehr ausgeprägte Formen), sodann zum Beispiel bei chronisch-aktinischer Dermatitis.
! Info: Zwar ist UV-Licht als Faktor der Hautalterung und Risikofaktor für Hautkrebs bekannt. Dabei ist neben anderen Gegebenheiten die im Laufe des Lebens aufgenommene Summendosis relevant. Phototherapien mit streng dosiertem, eng begrenztem medizinischen Einsatz der Strahlung durch erfahrene Hautärzte gelten bei einigen Hautkrankheiten einschließlich bestimmter Lichtdermatosen als gut wirksam und etabliert. Der Hautarzt klärt den Patienten, bevor dieser sich für eine bestimmte Behandlungsform entscheidet, genau über mögliche kurz- und langfristige Risiken auf.
Was tun bei braunen Flecken?
Bei Pigmentflecken gibt es verschiedene Optionen: eine Peeling-Behandlung, Bleichcreme mit einer bestimmten Rezeptur, Dermabrasion (Abschleifen der Hautoberfläche unter Betäubung), eine Laserbehandlung. Beratung und Behandlung sollten in der Hand eines erfahrenen Hautarztes liegen. Kosmetische Behandlungsverfahren sind im Allgemeinen keine Kassenleistungen.
9. Lichtdermatosen: Fachliteratur zu diesem Ratgeber:
Moll, I (Hrsg.): Dermatologie, Stuttgart Georg Thieme Verlag, 8. vollständig überarbeitete Auflage 2016
Herold G: Innere Medizin 2017
Bundesamt für Strahlenschutz (BFS): Optische Strahlung, UV-Strahlung, UV-Schutz für die Haut. Online: http://www.bfs.de/DE/themen/opt/uv/schutz/haut/haut_node.html
Berneburg M: UV-Therapien in der Dermatologie – sind sie noch zeitgemäß? PV02/01.48. Deutsche Dermatologische Gesellschaft (DDG) Berlin, April 2015
Lehmann P, Schwarz Th.: Lichtdermatosen: Diagnostik und Therapie (2011). Deutsches Ärzteblatt, Jg. 108, Heft 9
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Informationen und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen.